Почему увеличена селезенка у взрослого
Содержание:
- Стандартные методы лечения и прогноз
- Где и как именно болит этот орган
- Лечение спленомегалии
- Причины
- Признаки и формы спленомегалии у человека
- Симптомы увеличения селезенки
- Другие симптомы в зависимости от первичного заболевания
- Анализы и диагностика
- Анатомия и особенности строения органа
- Почему болит: какие болезни селезёнки бывают
- Как распознать заболевание?
- Как болит селезёнка
- Симптоматика и диагностика
Стандартные методы лечения и прогноз
Лечение блуждающей селезенки зависит от тяжести симптомов и тщательного обследования для определения размера, расположения и функционального состояния органа. Поскольку селезенка помогает поддерживать надлежащую функцию крови и иммунной системы, большинство процедур направлено на сохранение органа и максимизацию ее функции. Однако, поскольку человек может жить достаточно хорошо без селезенки, рассматривается хирургическое удаление.
Самый консервативный подход к лечению блуждающей селезенки включает настороженное ожидание при наблюдении за функцией и/или увеличением органа. Предотвращение травм путем избегания контактных видов спорта или других видов деятельности, которые могут угрожать селезенке, также является частью консервативного подхода.
Для детей с врожденным блужданием селезенки, которые испытывают эпизоды перекрута и острой боли, лечением выбора может быть операция, при которой орган фиксируется в правильном положении в верхнем левом углу живота (спленопексия). Во многих случаях можно сохранить селезенку и снизить риск перекрута и инфаркта. Сохранение органа предпочтительнее ее удаления хирургическим путем, поскольку отсутствие органа может сделать человека уязвимым для определенных инфекций.
Если блуждающая селезенка вызывает хроническую боль в животе, аномальное увеличение органа и/или дефицит одного или нескольких необходимых элементов крови (например, тромбоцитопенический гиперспленизм), лечением выбора обычно является операция по удалению селезенки (спленэктомия). Острая боль в животе, связанная с блуждающей селезенкой, считается неотложным хирургическим вмешательством и может потребовать немедленной спленэктомии.
Потенциальные осложнения полного удаления селезенки (спленэктомия) могут включать инфекционный синдром после спленэктомии, который включает опасные для жизни бактериальные инфекции (сепсис). Пациенты, перенесшие спленэктомию, в течение жизни подвержены более высокому риску серьезных инфекций, чем население в целом. Иммунизация для повышения иммунитета против гемофильной палочки, пневмококковой инфекции, менингококковой инфекции и других заразных заболеваний обычно проводится до выполнения спленэктомии. Все пациенты, перенесшие спленэктомию, должны находиться под тщательным наблюдением в случае лихорадки или других симптомов инфекции. Могут быть назначены антибиотики для предотвращения инфекционного заболевания (профилактики), особенно у детей в возрасте до 2 лет.
Где и как именно болит этот орган
Для того чтобы понять, что болит именно селезёнка, необходимо детально проанализировать свое состояние. Предположить поражение именно этого органа помогут следующие признаки:
- болевые ощущения умеренной интенсивности;
- беспокоит левая сторона под ребром в глубине;
- боли умеренной интенсивности, распирающего, тупого или ноющего характера;
- дискомфорт не связан с приемом пищи, физической нагрузкой.
Важно не только понимать, где болит селезёнка, но и установить причину такого состояния. Однократный эпизод не является причиной для беспокойства
Постоянное ощущение дискомфорта – это повод обратиться к своему доктору.
Лечение спленомегалии
Терапия по устранению следов увеличенной селезенки полностью состоит из манипуляций и методик по снижению активности основного заболевания, спровоцировавшего разрастание селезеночных тканей. Для этого подбираются специфические и узкоспециализированные медикаменты для борьбы с инфекцией, кистами, может понадобиться химиотерапия, если болезнь связана с развитием онкологии.
Аутоиммунные заболевания лечению не подвергаются. Их можно только купировать, а затем постоянно отслеживать состояние больного для предотвращения случаев рецидива.
При пурпуре тромбоцитопенического типа, талассемии и заболевания Гоше в обязательном порядке проводится удаление селезенки, такая процедура называется спленэктомия.

Лечение спленомегалии
Как только у вас или ваших близких появились симптомы спленомегалии, следует сразу обратиться за врачебной помощью. Увеличение селезенки всегда носит весьма опасный характер и может приводить в итоге к летальному исходу. Если получить необходимую помощь вовремя, уже через несколько недель интенсивной терапии пациент сможет пойти на выздоровление.
Причины
Причины спленомегалии очень разнообразны. Объясняется это тем, что селезенка – важный орган иммунной системы, без которого невозможна нормальная ее работа. Многие заболевания сопровождаются тем, что увеличиваются по интенсивности кровяные потоки. Это приводит к скачку размеров.
Чаще всего выделяют следующие причины увеличения селезенки:
- различные патологии инфекционной природы, из-за которых возрастает нагрузка на орган и, как следствие, происходит его увеличение (учитывают не только вирусные и бактериальные инфекции, но и грибковые, протозойные);
- различные аутоиммунные патологии ведут к тому, что развивается спленомегалия, так как в органе возрастает интенсивность фагоцитарной функции;
- при увеличенной селезенке можно подозревать миелопролиферативную болезнь, для которой характерно злокачественное перерождение клеток костного мозга, а также нарушение процессов гемопоэза в том числе и в пораженном органе;
- у взрослых и детей причиной могут быть разнообразные новообразования, независимо от их локализации и этиологии;
- спленомегалия часто говорит о гематологических расстройствах;
- различные патологии обмена веществ также сопровождаются этим синдромом;
- если из венозного русла не может полноценно оттекать кровь, это также может привести к развитию заболевания.
Причины патологии очень разнообразны, что существенно осложняет ее лечение.
Признаки и формы спленомегалии у человека
Спленомегалия, как было отмечено выше, является не болезнью, а возможным симптомом патологии. Основные причины спленомегалии – это инфекции, аутоиммунные состояния, заболевания крови и органов кроветворения, нарушения кровообращения, обмена веществ, абсцессы, инфаркты органа и новообразования в нем.
Инфекции, приводящие к увеличению селезенки, могут быть вызваны возбудителями различной природы:
Инфекции
Причиной спленомегалии может стать бактериальная инфекция, протекающие в острой или хронической форме. Увеличение селезенки наблюдается при таких острых состояниях:
- сепсис;
- милиарный туберкулез;
- заболевания из группы тифо-паратифозных, возбудителями которых являются микроорганизмы Salmonella.
Кроме того, спленомегалия отмечается при хроническом течении сифилиса, бруцеллеза, туберкулеза селезенки. В последнем случае преимущественное поражение наблюдается только в конкретном органе, тогда как при сифилисе и бруцеллезе страдают и иные структуры.
Вирусы
Говоря о вирусных инфекциях, приводящих к увеличению селезенки, следует упомянуть корь, гепатит, краснуху и инфекционный мононуклеоз. При кори и краснухе тело покрывает сыпь, патологические изменения наблюдаются дополнительно в лимфоузлах.
Вирусы гепатита поражают преимущественно печень, селезенка страдает вторично. Она, являясь иммунным органом, обеспечивает усиленную борьбу с возбудителем и увеличивается при гепатите в хронической форме.
Развитие инфекционного мононуклеоза, вызываемого вирусом Эпштейна-Барр, связано с поражением не только селезенки, но и печени, лимфоузлов на шее.
Простейшие
Протозойные инфекции наиболее распространены в тропических странах. Чаще всего спленомегалию вызывают малярия и лейшманиоз. В первом случае патологические процессы затрагивают не только селезенку, но и прочие органы.
При лейшманиозе страдает также печень, возможно тяжелое поражение кожи. Еще одним протозойным заболеванием, распространенным не только в южных широтах, является токсоплазмоз — при этой патологии страдает нервная система. Часто токсоплазмоз протекает бессимптомно.
Спленомегалия регистрируется при острой форме инфекции.
Паразиты и грибки
Наиболее опасные, с точки зрения поражения селезенки, паразиты (гельминтозы) – это эхинококкоз и шистосомоз. Из грибковых заболеваний, являющихся причинами спленомегалии, стоит отметить гистоплазмоз (он сопровождается дополнительным поражением легких) и бластомикоз (страдает также кожа).
Инфекции, глистные инвазии, а также абсцессы и участки инфаркта в органе вызывают воспалительное увеличение селезенки. В таком случае признаки спленомегалии следующие:
- высокая температура тела (39-40˚С, иногда вплоть до 42˚С при тифе, малярии, лейшманиозе, гистоплазмозе, бластомикозе, эхинококкозе);
- рвота, тошнота;
- иногда диарея;
- боль в левом подреберье;
- болезненная пальпация селезенки.
Впрочем, помимо воспалительного, увеличение селезенки может быть и невоспалительным. Для него характерна такая клиническая картина:
- нормальные показатели температуры тела или незначительное ее повышение (не выше 37,5˚С);
- невыраженная, слабая боль при пальпации селезенки;
- тянущие дискомфортные ощущения в левом подреберье;
- быстрое наступление насыщения во время еды, поскольку селезенка сдавливает желудок.
Невоспалительная спленомегалия наблюдается при разных видах анемии, нарушениях обмена веществ врожденного или приобретенного характера, портальной гипертензии, циррозе Пика (захватывающем, помимо печени, сердце и легкие), лейкозах, лимфомах, миелофиброзе и аутоиммунных процессах (ревматоидный артрит, системная красная волчанка, узелковый периартериит).
Поскольку клиническая картина при невоспалительной спленомегалии неспецифична и достаточно смазана, для выявления патологии-причины требуется полная комплексная диагностика, включающая как лабораторные, так и инструментальные методы исследования.
Симптомы увеличения селезенки
Как отмечено выше, увеличенная в размере селезенка может сдавливать, нарушать работу соседних органов, в частности желудка. Поэтому пациенты часто жалуются на переполненность желудка, несмотря на незначительное употребление пищи.
Нередко ощущаются боли в животе, либо сзади слева, он могут отдавать в левое плечо. Все жалобы возникают на фоне недостаточного кровоснабжения отдельных участков селезенки, которые постепенно подвергаются разрушению.
Другие признаки проявления спленомегалии
► Бледность кожного покрова.
► В зависимости от причины, провоцирующей изменение размера органа, появляются симптомы, характерные для того или другого заболевания: изменение цвета кожи, повышение температуры тела, нарушения пищеварения, отвращение к еде.
► Болевой синдром на левой стороне тела при вдохе, отдающий в низ живота, плечо или руку.
► Часто повторяющиеся простудные, вирусные (грипп, ОРВИ), грибковые, другие инфекционные заболевания свидетельствуют о нарушении функции селезенки.
► Вздутие живота, ощущение переполненности желудка. Дети и взрослые, страдающие увеличением селезенки, быстро насыщаются малым приемом пищи.
► Колики в животе, продолжительная тошнота, частая склонность к рвоте.
► Избыточное потоотделение, особенно по ночам.
► Общая слабость.
► Малокровие (низкое содержание гемоглобина), точечные кровотечения, не связанные с травмой.
► Появление синяков, гематом, язвочек на коже, стопах, языке, внутренней поверхности щек.
► Тахикардия (частый пульс), пониженное артериальное давление.
► Желтушное окрашивание кожных покровов.
► Дурной запах изо рта.
► Уплотнение, напряженность внутри брюшной полости при пальпации.
Другие симптомы в зависимости от первичного заболевания
Признаки увеличения селезёнки сочетаются с другими специфическими симптомами болезни. В специальной медицинской литературе это называется «критерии диагноза». Другие симптомы, сочетающиеся с увеличением селезёнки, удобно представить в виде таблицы.
| Острые инфекционные процессы | сепсис | высокая температура с колебаниями 1-2°С в течение дня; селезёнка и печень увеличены практически одинаково; предшествующий воспалительный очаг в параназальных пазухах, среднем или внутреннем ухе, других локализаций; анемия, лейкоцитоз, значительное повышение СОЭ; выраженная общая интоксикация; |
| инфекционный мононуклеоз | двусторонняя ангина, которая не устраняется антибиотиками; длительная лихорадка; селезёнка увеличена, но меньше печени; увеличение нескольких групп лимфатических узлов; возможны высыпания на коже, респираторные проявления; общая интоксикация различной интенсивности; появление в периферической крови атипичных мононуклеаров; |
|
| брюшной тиф | постепенное начало болезни с повышенной температурой и нарастающей общей интоксикацией; жидкие испражнения без примесей крови и слизи, которые сменяются запором; селезёнка увеличена, но меньше печени; единичные элементы розеолезной сыпи на коже живота; |
|
| вирусные гепатиты | ухудшение самочувствия (лихорадка, тошнота, рвота, снижение аппетита), которые предшествуют появлению желтухи; селезёнка увеличена, но меньше печени; потемнение мочи и осветление кала; |
|
| малярия | селезёнка увеличена значительно, преобладает над печенью; в периферической крови – анемия; повышение температуры до 40-41°С сочетаются с периодами нормальной температуры; обязателен факт пребывания в эндемичной зоне (Азия, Африка). |
|
| Хронические инфекционные процессы | лейшманиоз | увеличена селезёнка и печень; отмечаются различные (в зависимости от вида возбудителя) дефекты на коже и слизистых оболочках; обязателен факт пребывания в эндемичной зоне (Азия, Африка); |
| гельминтозы | ухудшение аппетита, тошнота, рвота, разлитая боль в животе; высыпания на коже по типу крапивницы; немотивированные перепады настроения, раздражительность; кожный зуд; |
|
| бруцеллёз | длительное и постепенное начало болезни; высокая температура в сочетании с удовлетворительным самочувствием, сочетающаяся с ознобом; увеличение нескольких групп лимфоузлов; увеличена селезёнка и печень практически равномерно; отмечаются боли в суставах, их отечность и покраснение; обязателен факт контакта с крупным или мелким рогатым скотом (профессиональная принадлежность) или употребление термически не обработанных молочных продуктов; |
|
| туберкулез | постепенное начало болезни с невысокой температурой, потливостью в ночные часы; респираторные признаки (покашливание); увеличена селезёнка незначительно. |
Увеличение селезёнки также является признаком поражения соединительной ткани, но клиническая картина коллагенозов не всегда специфична и вызывает затруднения даже у опытного доктора. Диагностика коллагенозов основывается на лабораторных исследованиях – определение различных аутоантител (антимитохондриальные, микросомальные, антиактиновые и другие). К вероятным симптомам коллагенозов относят длительную лихорадку, боли в суставах и сердечные заболевания.
При злокачественных новообразованиях селезёнка увеличена не всегда, а часто увеличение незначительное настолько, что понять это самостоятельно нельзя
Но человек может обратить внимание на другие неспецифические симптомы неопластического процесса. Среди них наиболее значимы:
- снижение веса без причины;
- ухудшение аппетита вплоть до отвращения к пище;
- субфебрильная лихорадка;
- выраженная бледность кожных покровов;
- в периферической крови – анемия и значительное увеличение СОЭ.
Если увеличена селезёнка и нет выраженной клинической симптоматики, целесообразно сделать общеклинический анализ крови с целью исключения лейкозов. Также может понадобиться стернальная пункция – изучение клеточного состава костного мозга.
Анализы и диагностика
До осмотра больного собирают анамнез заболевания, выясняя наличие фебрильной лихорадки за несколько недель до обращения, наличие повышенной температуры в настоящее время и повышенного потоотделения
Выясняется динамика веса за последние месяцы и обращается внимание на снижение веса, если оно отмечается
Важно выяснить отношение больного к алкоголю и семейный анамнез (врожденные анемии, талассемия, были ли случаи увеличения селезенки у родственников)
Объективную информацию о размерах органа получает при его пальпации, но более точные размеры, состояние селезеночной вены и паренхимы и получают при инструментальных методах исследования, которые включают:
- УЗИ органов брюшной полости, при котором обнаруживается не только увеличенная в размерах селезенка, но и состояние других органов печени, желчного пузыря, поджелудочной железы и почек.
- Компьютерная томография брюшной полости. Более детально оценивает состояние органа, выявляет трудно диагностируемые опухоли селезенки, увеличенные лимфоузлы и другие образования в брюшной полости.
- Обзорная рентгенография брюшной полости. Рентгенологически мегасплению устанавливают по смещению органов (желудка, петель кишечника).
- Сцинтиграфия селезенки проводится при необходимости. После внутривенного введения радиофармпрепарата проводится сканирование в гамма-камере. Выявляют очаговые изменения паренхимы (новообразования, кисты, абсцессы, инфаркты).
- Спленопортография. Введение контрастного вещества (20-30 мл) в ткань селезенки при ее пункции и выполнение рентгеновских снимков с определенными интервалами. Контрастное вещество быстро попадает в селезеночную вену и в другие вены портальной системы. Если кровообращение в портальной системе не изменено, на снимках видны селезеночная и воротная вены на 3-4-й секунде. При повышении портального давления отмечается удлинение и расширение воротной и селезеночной вен, а внутрипеченочные ветви плохо заполняются. При тромбозе портальной/селезеночной вены они не заполняются контрастом. Это небезопасное вмешательство — риск значительного повреждения селезенки ее и развитие сильного кровотечения.
- Стернальная пункция. Забор костного мозга путем пункции грудины выполняется по решению гематолога при подозрении на злокачественные заболевания крови.
Клинический, биохимический и иммунологический анализы крови:
- При заболеваниях крови: анемия, измененные формы эритроцитов, появление бластных форм ретикулоцитоз/ретикулопения, признаки гемолиза.
- Гемолитическая анемия. Важный признак внутрисосудистого гемолиза — повышение лактатдегидрогеназы, повышенный уровень билирубина.
- Биохимические маркеры при системных заболеваниях. При ревматиодном артрите и синдроме Фелти определяются гипергаммаглобулинемия, высокие уровни ревматоидного фактора и циркулирующие иммунные комплексы.
- Генетические исследования при подозрении на наследственные заболевания, сопровождающиеся мегалоспленией.
- При саркоме и туберкуломе — лимфоцитоз, анемия (не всегда), высокая СОЭ.
- При ревматоидном артрите и синдроме Фелти обнаруживаются лейкопения и нейтропения.
Для синдрома гиперспленизма характерно:
- нормоцитарная анемия, после кровотечений — гипохромная микроцитарная анемия;
- лейкопения с нейтропенией;
- тромбоцитопения, при снижении тромбоцитов до 30-40 на 10 в 9/л развивается геморрагический синдром;
- компенсаторная гиперплазия костного мозга (в нем преобладают незрелые предшественники эритроцитов и тромбоцитов).
Анатомия и особенности строения органа
 Селезенка имеет форму, похожую на боб. Контуры у неё четкие и ровные. В длину растягивается на 15 см, в поперечине – 8 см. Крепление происходит при помощи давления, формирующегося внутри брюшины, и двух связок: диафрагмально-селезеночной и диафрагмально-ободочной.
Селезенка имеет форму, похожую на боб. Контуры у неё четкие и ровные. В длину растягивается на 15 см, в поперечине – 8 см. Крепление происходит при помощи давления, формирующегося внутри брюшины, и двух связок: диафрагмально-селезеночной и диафрагмально-ободочной.
Снабжение кровью осуществляется крупной ветвью чревного ствола – артерии мышечного типа. У нее присутствует мощная внутренняя эластичная мембрана. Диаметр ее может доходить до 12 мм.
Сверху селезенка покрыта оболочкой в два слоя. Первый – серозный – состоит из клеток мезотелия. Второй – фиброзная ткань. К ней прикрепляются все трабекулы. Они тянутся от ворот паренхиматозного органа (места проникновения артерии селезенки и выхода лимфатических сосудов и селезеночной вены). Внутри трабекул располагаются вены, лимфатические сосуды и волокна нервной ткани, анатомия стромы органа представлена:
- капсулой, состоящей из соединительной ткани;
- перегородками (трабекулами) с сетью ретикулярных волокон (все это вместе – сократительный аппарат селезенки, который позволяет ей растягиваться и сокращаться);
- пульпой – основной частью (она занимает 95% органа).
Пульпа делится на красную и белую. Доля красной пульпы 75% от общего объема. Она состоит из отдельных элементов – венозных синусов. Они полностью окружены ретикулярной тканью. Промежутки между перегородками (трабекулами) называются «мякотные тяжи». Пространство между ними и синусами заполнено клетками крови. Здесь живет большое количество макрофагов, участвующих в реутилизации атомов железа. Тут погибают старые эритроциты.
Белая пульпа занимает 22% от общего объема органа. Ее анатомия проста. Вдоль артериальных сосудов, выходящих из трабекул, располагаются скопления лимфоцитов. Они бывают двух видов:
- ПАЛМ – периартериальные лимфоидные муфты – Т-лимфоциты;
- мальпигиевы тельца – лимфатические фолликулы – В-лимфоциты.
У каждого вида своя зона скопления, поэтому разные лимфоциты «живут» по отдельности, не смешиваясь между собой. Там, где пересекаются красная и белая пульпа, находится маргинальный участок. В нем копятся антитела. Их продуцирует плазма.
У детей строение селезенки отличается. У новорожденных она округлая и имеет дольчатое строение. Белая пульпа составляет всего 5-10% от всего объема. Весит орган в среднем 9,5 г. На третьем месяце жизни масса увеличивается до 14 г, к концу первого года она достигает 28 г, к шести годам – удваивается, к десяти – начинает весить уже 70 г.
Зная такие особенности строения селезенки у детей, педиатры способны вовремя диагностировать увеличение органа и назначать адекватное лечение. К 17 годам масса органа становится как у взрослых. И здесь для выявления отклонений используются уже утвержденные нормативы.
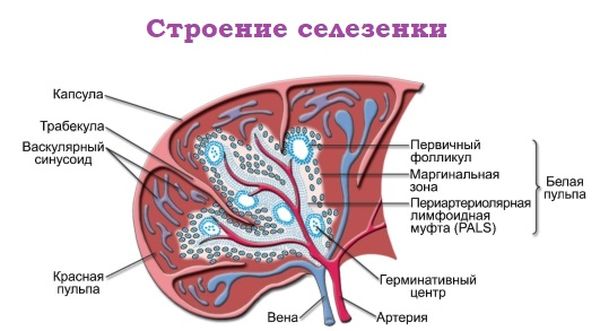 Внутреннее строение селезенки
Внутреннее строение селезенки
Почему болит: какие болезни селезёнки бывают
От чего болит селезёнка у человека – определит лечащий доктор. При осмотре с помощью пальпации выявляются измененные размеры органа. Это обследование требует определенного мастерства, так как орган располагается в глубине левого подреберья.
Возможные заболевания селезенки, которые сопровождаются болевым синдромом, удобно рассматривать в виде таблицы.
| Группа заболеваний | Возможные варианты |
|---|---|
| аутоиммунные процессы | амилоидоз; саркоидоз; системная красная волчанка; болезнь Бехтерева; ревматоидный артрит; болезнь Фелти; |
| гемолитическая анемия | поражение гемолитическими ядами; генетические дефекты; |
| хирургические патологии | абсцесс селезенки; травматическое повреждение; |
| нарушение кровообращения органа | тромбоз сосудов селезенки; тромбоэмболия; |
| миело- и лимфопролиферативные процессы | селезеночная лимфома; волосатоклеточный лейкоз; хронических лимфолейкоз; |
| портальная гипертензия |
цирроз печени различного генеза; синдром Бадда-Киари; непроходимость воротной или селезеночной вены, в том числе вызванное формирование опухоли, сдавливающей сосуд; |
| инфекционные причины | малярия; лейшманиоз висцеральный; токсоплазмоз; вирусные гепатиты; герпесвирусные процессы; бруцеллез; тифо-паратифозное заболевание; |
| неопластические процессы | первичные опухолевые образования селезенки и прилегающих органов (желудок, поджелудочная железа); метастатические очаги при поражении других анатомических зон. |
В медицинской практике выделяется такое понятие как «гиперспленизм» – увеличение размеров органа в сочетании с усилением его функции. Селезенка в ускоренном режиме разрушает клетки периферической крови – развивается анемия, лейко- и тромбоцитопения. У человека отмечается бледность, кровоточивость, общий упадок сил. Гиперспленизм развивается при онкологических процессах, врожденных дефектах (болезнь Гоше).
Почему болит селезенка, какое требуется дополнительное лабораторное и инструментальное обследование, а также лечение – решит доктор. Необходимо начинать с визита к терапевту, в дальнейшем может потребоваться консультация инфекциониста, ревматолога, гематолога, онколога.
Строение селезенки
Как распознать заболевание?
Диагностика и терапия болезни усложняется тем, что симптоматика состояния не выражена. Признаки очень похожи с расстройствами в работе пищеварительной системы. Большое количество жалоб приходит на желудок, так как селезенка расположена близко к этому органу и вызывает некую дисфункцию.
При значительном увеличении органа могут возникнуть такие проявления:
- Ноющие болевые ощущения в левом подреберье, при нагрузке может отдавать в плечо;
- Постоянное вздутие живота;
- Пустая отрыжка и изжога;
- В некоторых случаях повышение температуры тела;
- Запоры.
Человек начинает плохо себя чувствовать, у него пропадает аппетит, возникает сонливость, быстрая утомляемость, раздражительность. Кроме того, увеличивается частота заболевания вирусными патологиями, это свидетельствует о падении иммунитета.
Симптомы развиваются с каждой стадией все больше. Всего рассматривают четыре степени болезни, каждая из которых требует особого подхода в лечении.
Как болит селезёнка
 Орган начинает болеть только при третьей и четвертой стадии увеличения. У пациента отмечается острая режущая или ноющая боль в левом боку, которая отдает в лопатки и в верхние конечности. Ее появлению предшествует ухудшение аппетита, появление изжоги, повышение температуры тела. Ночью человек начинает сильно потеть. Если ничего не предпринимать, патология развивается по следующему сценарию:
Орган начинает болеть только при третьей и четвертой стадии увеличения. У пациента отмечается острая режущая или ноющая боль в левом боку, которая отдает в лопатки и в верхние конечности. Ее появлению предшествует ухудшение аппетита, появление изжоги, повышение температуры тела. Ночью человек начинает сильно потеть. Если ничего не предпринимать, патология развивается по следующему сценарию:
- Кожа больного желтеет.
- Постоянно накатывает тошнота, появляются позывы к рвоте.
- Вес быстро снижается.
Когда диагноз подтверждается, начинается лечение. Оно направлено на устранение причины заболевания. Это может быть бактериальная инфекция, развитие миелопролиферативных новообразований, портальная гипертензия, гемолитические анемии, острые лейкозы, кисты, абсцессы, злокачественные опухоли.
Симптоматика и диагностика
Магнитно-резонансная томография (МРТ) – позволяет определить точные размеры селезенки при спленомегалии у детей
Как уже упоминалось, обнаружить детскую спленомегалию при пальпации и перкуссии (простукивании пальцами) брюшной полости удается не всегда. При аускультации (выслушивании фонендоскопом) можно уловить характерный звук трения увеличенной селезенки о ребра. Иногда фиксируется небольшое выпячивание под ребрами с левой стороны, а также незначительное увеличение размеров печени.
Болевые ощущения в брюшной полости при спленомегалии возникают в области левого подреберья, однако на ранних стадиях развития патологии их может вовсе не быть.
Среди других внешних симптомов можно отметить:
- бледность (слабую синюшность) кожи ребенка;
- периодически возникающую тошноту, заканчивающуюся приступами рвоты;
- явления дисбактериоза – чаще диарея, реже запоры, метеоризм;
- незначительную, но устойчивую гипертермию (повышение температуры тела) – до 37 – 37,3 градусов;
- повышенную потливость, особенно во время ночного сна;
- слабость, вялость, быструю утомляемость ребенка;
- изжогу, снижение аппетита и потерю веса.
Эти симптомы появляются при значительном увеличении селезенки как следствие сдавливания ею соседних органов. Однако подобная симптоматика характерна не только для спленомегалии, но и для довольно большого количества других недугов. Поэтому с точностью диагностировать патологию, а тем более разобраться в ее причинах без специального обследования невозможно.
До трехлетнего возраста еще удается наощупь определить размеры, плотность и характер структуры органа. Если после такого осмотра врач говорит, что у ребенка увеличена селезенка, родителям не стоит впадать в панику: пока органы брюшной полости не сформировались окончательно, умеренная спленомегалия является частью нормы.
У новорожденного размер селезенки может превышать средний показатель на 30%, к шести месяцам эта цифра уменьшается до 15%, а к трем годам достигает уровня в 3%. При сохранении симптома в более позднем возрасте для постановки точного диагноза ребенок должен пройти тщательное обследование. Оно поможет не только выявить параметры патологического увеличения селезенки, но и определить его причины.
Обращаться с этой проблемой следует прежде всего к детскому врачу, а уже он, исходя из результатов осмотра и предполагаемых причин симптоматики, дает направление к узкопрофильным специалистам. Травмы селезенки диагностирует хирург; при подозрении на инфекционную этиологию нужен инфекционист соответствующего профиля; проблемы с кровью входят в компетенцию гематолога; при слабости защитной системы организма помочь может иммунолог. Также консультантами при спленомегалии могут стать онколог, ревматолог, эндокринолог и другие врачи.
Анализ крови обязателен при подозрении на детскую спленомегалию
В комплекс диагностических методик входит два основных вида обследования – лабораторное и инструментальное. Первое включает:
- Общий анализ крови с максимальной развернутостью и исследованием кровяного мазка под микроскопом.
- Биохимический анализ крови, позволяющий определить количество и соотношение пищеварительных ферментов.
- Общий анализ мочи.
- Копрограмма (анализ кала).
- При подозрении на патологию онкологической природы – иммуноферментный анализ крови на онкомаркеры.
Инструментальная диагностика спленомегалии подразумевает такие процедуры, как:
- рентгенологическое исследование брюшной полости с контрастным веществом;
- абдоминальное (имеющее отношение к органам брюшной полости) ультразвуковое исследование;
- компьютерная томография этих органов с использованием контрастного вещества;
- магнитно-резонансная томография – позволяет определить точные размеры селезенки.
Это поможет подтвердить либо опровергнуть предполагаемую спленомегалию, дифференцировать ее от других заболеваний со сходной симптоматикой, а при ее наличии установить точные причины увеличения органа. От того, каковы эти причины, будет зависеть характер и состав терапевтических мероприятий, направленных на излечение ребенка.