Способы прерывания беременности
Содержание:
- Медицинские показания к прерыванию беременности, связанные с состоянием здоровья беременной женщины
- Аборт во II триместре
- Симптомы самопроизвольного прерывания беременности
- Как проводится процедура?
- На какой неделе возможно сделать аборт
- Инструкция на Мифепристон
- Возможные последствия
- Аборт спиралью
- Можно ли родить после аборта?
- Восстановительный период
Медицинские показания к прерыванию беременности, связанные с состоянием здоровья беременной женщины
химиотерапияНаиболее часто медицинским показанием к прерыванию беременности являются следующие заболевания
- патология сердечно-сосудистой системы (пороки сердца, протекающие с тяжелой сердечной недостаточностью; септический эндокардит);
- болезни крови (лейкозы, апластическая анемия);
- заболевания легких, протекающие с тяжелой дыхательной недостаточностью (пневмосклероз);
- серьезные патологии почек, протекающие с выраженной почечной недостаточностью;
- поражение эндокринной системы, не позволяющее выносить и родить здорового ребенка (тяжелое течение тиреотоксикоза или сахарного диабета);
- активный туберкулез;
- СПИД в развернутой стадии клинических проявлений;
- тяжело протекающие заболевания желудочно-кишечного тракта (поражения паренхимы печени с нарушением ее дезинтоксикационной функции, приводящие к отравлению организма матери и ребенка; неспецифический язвенный колит со склонностью к непрерывно-рецидивирующему течению);
- онкологическая патология, требующая немедленного лечения с облучением органов малого таза или использованием химиотерапии;
- злокачественные новообразования глаз;
- серьезные психические заболевания (эпилепсия, острые психозы);
- тяжелые заболевания нервной системы (полиневрит или рассеянный склероз с прогрессирующим течением);
- перенесенные полостные операции, после которых беременность и роды представляют угрозу для жизни женщины.
Аборт во II триместре
Элективное прерывание беременности во II триместре обычно выполняют в сроки 12-24 (до 28) нед гестации. Причинами абортов во II триместре гестации являются врожденные аномалии развития плода, неукротимая рвота беременных, преждевременный разрыв плодных оболочек, угрожающие жизни заболевания матери, а также нежелательная беременность.
Методы прерывание беременности во II триместре включают инструментальный аборт — хирургическую эвакуацию продукта оплодотворения (обычно до 16 нед гестации) и медикаментозную индукцию родов. Инструментальная эвакуация содержимого матки после 16 нед беременности также возможна, но сопровождается большим количеством осложнений. Методы медикаментозной индукции родов включают применение простагландинов, окситоцина, интраамниальное введение медикаментозных препаратов. Частота использования медикаментозной индукции родов возрастает с увеличением гестационного возраста.
Медикаментозная индукция родов
Медикаментозная индукция родов обычно проводится с применением препаратов для раскрытия шейки матки, амниотомии и окситоцина. Индукция родов может быть проведена с помощью орального, вагинального или введения простагландинов каждые 3-4 ч до начала родов. Другим методом индукции родов является инстилляция медикаментозных агентов в амниотическую полость (амниоинфузия) для стимуляции маточных сокращений и экспульсии плода и плаценты. Медикаментозные агенты, используемые для инстилляции, включают гипертонический раствор хлорида натрия, простагландины Р2А (энзапрост) и гиперосмолярные растворы (грамицидин и т.п.).
Эффективность. Успешное прерывание беременности путем индукции родов во II триместре возможно в 80-100% случаев; эффективность зависит от метода индукции. Материнская смертность при прерывании беременности во II триместре при использовании окситоцина, вагинальных простагландинов или инстилляции гиперосмолярных растворов сравнивается с таковой в родах при доношенной беременности.
Побочные эффекты. Индукция родов во II триместре беременности может быть длительным процессом (до 2 дней) и сопровождаться осложнениями.
Применение оральных и вагинальных простагландинов чаще сопровождается рождением живых детей, а также значительными гастроинтестинальными побочными реакциями (тошнота, рвота, диарея). Использование агентов для инстилляции в амниотическую полость чаще сопровождается остатками плацентарной ткани (13-46%), что требует дальнейшего выскабливания полости матки.
Гипертонический раствор хлорида натрия может вызывать диссеминированную внутрисосудистую коагуляцию при избыточном попадании гиперосмотической жидкости в интраваскулярное пространство. В связи с этим в современной практике предпочтение отдается простагландинам как агентам для амниоинфузии.
Инструментальный аборт
Инструментальная эвакуация продукта оплодотворения выполняется обычно до 16 нед гестации по технике, аналогичной таковой при инструментальной ревизии полости матки в I триместре. Особенности техники включают необходимость большего расширения шейки матки (металлическими расширителями Гегара или вакуум-канюлей большего диаметра), использование абортцанга и кюреток большего размера.
Для раскрытия шейки матки могут быть использованы ламинарии — палочки из морской водоросли, которые вводятся в цервикальный канал за день до процедуры. Ламинарии способствуют осмотической дилатации (они расширяются, втягивая воду из близлежащих тканей).
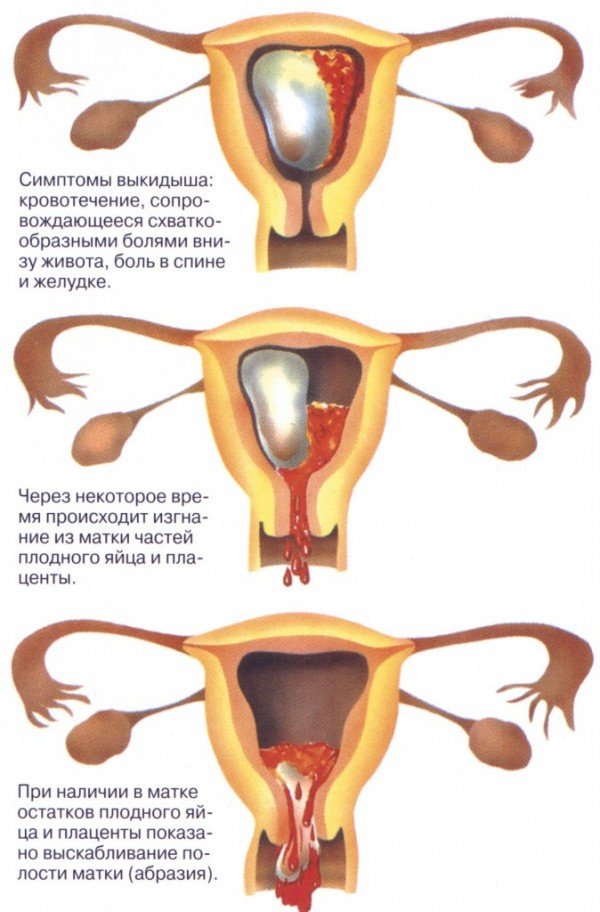
Симптомы самопроизвольного прерывания беременности
Симптомы самопроизвольного прерывания беременности зависят исключительно от срока беременности.
Самопроизвольное прерывание беременности на ранних сроках проявляется наличием маточного кровотечения, которое может быть как обильным, так и совсем незначительным. Кровотечение остановить самостоятельно практически невозможно, поэтому обязательно нужно обратиться в медицинское учреждение. Прерывание беременности может протекать без болезненных ощущений, однако в большинстве случаев выкидыши сопровождаются острой прерывистой болью.
Поздние естественные аборты отличаются сильными болями в области живота, которые напоминают предродовые схватки. Наличие патологий у роженицы может привести к кровотечению, рвоте, излитию околоплодных вод, поэтому женщину необходимо срочно госпитализировать.
Как проводится процедура?
Аборт возможен только до 22 недели. На больших сроках прерывание беременности называют преждевременными родами, которые проводятся только по медицинским показаниям. Нежелание женщины рожать является причиной для аборта до 12 недели.
Врачи настаивают на проведении процедуры в таких случаях:
- выявление патологий развития плода;
- после зачатия женщина перенесла инфекционные заболевания (корь, грипп, краснуху);
- выявлены недуги, затрудняющие или делающие невозможным вынашивание (сахарный диабет, ВИЧ, онкология, гепатит).
Процедура проводится медикаментозно, вакуумно, хирургически. Выбор зависит в первую очередь от срока вынашивания. Первые два метода считаются наименее травматичными для здоровья женщины.
При медикаментозном аборте
Этот вид аборта возможен только на ранних сроках, когда со дня зачатия прошло не более шести недель. Во время фармакологического аборта женщине дают препарат, провоцирующий отторжение эмбриона и самоочищение матки.
Купить препарат самостоятельно невозможно. Потребуется рецепт от врача. Гинеколог перед назначением оценивает состояние здоровья женщины, наличие противопоказаний, возможные последствия. Медикаментозный аборт исключен, если диагностирована внематочная беременность, выявлен воспалительный процесс или инфекционное заболевание в острой форме.
Другие противопоказания:
- сердечно-сосудистые заболевания;
- патологии печени, почек;
- анемия;
- грудное вскармливание;
- гастрит, язва;
- маточные рубцы;
- прием оральных контрацептивов перед зачатием;
- индивидуальная непереносимость компонентов препарата.
После проведения необходимых анализов и подготовки женщина принимает препарат, который увеличивает тонус матки и готовит орган к изгнанию эмбриона. Процедура проходит в амбулаторных условиях под наблюдением медперсонала. Если нет рвоты и других побочных эффектов, через 3–4 часа пациентку отпускают домой.
Через двое суток после подготовки матки женщина принимает препарат для изгнания эмбриона. Это также необходимо делать в клинике, потому что у женщины может открыться кровотечение, сопровождаемое сильными болями. При нормальном самочувствии пациентки ее минимум через два часа отпускают домой.
Для контроля состояния женщины после процедуры делают УЗИ матки через несколько дней и спустя две недели. Эффективность метода составляет до 98%. На полное восстановление организма потребуется от месяца до двух.
При хирургическом аборте
Процедура выскабливания полости матки для прерывания нежелательной беременности является самым распространенным методом прерывания беременности. Операция проводится исключительно в условиях стационара. Весь процесс занимает от 15 до 30 минут. Женщину вводят в состояние общего наркоза. Матка раскрывается с помощью расширителей. Удаление эмбриона проводят металлическими кюретками, напоминающими по форме ложки.
Выскабливание (кюретаж) возможно при достижении эмбрионом определенного веса, когда медикаментозный способ уже не эффективен. Доктор инструментом снимает верхний слой эндометрия матки, разрушает эмбрион, выскабливает фрагменты. До 13 недели хирургический способ объединяют с вакуумным. После соскабливания стенки матки чистятся под вакуумом специальным насосом. С 14 до 22 недели для удаления крупных фрагментов используют щипцы. Метод выскабливания позволяет не допустить обильного кровотечения.
После процедуры женщина остается в стационаре под наблюдением врача. Ей нужен покой, постельный режим. Чтобы не допустить воспаления, показан прием антибактериальных препаратов. При необходимости назначают также препараты для стимулирования маточных сокращений. Спустя 2–3 суток делается контрольное УЗИ, чтобы убедиться в полной очистке матки. Если фрагменты удалены не полностью, потребуется повторное вмешательство.
Хирургическое удаление плода – самый агрессивный метод из применяемых для прерывания беременности. Травмированные стенки матки восстанавливаются постепенно. В течение одной-двух недель после кюретажа могут появляться кровянистые выделения из влагалища. Отсутствие кровотечений опасно скоплением крови в маточной полости.
На какой неделе возможно сделать аборт
На ранних сроках
Отечественное законодательство позволяет принять решение об искусственном прерывании беременности до 12 недель (аборт на раннем сроке) любой беременной женщине. Ранний аборт может назначаться и врачом в силу каких-либо обстоятельств, препятствующих нормальному протеканию беременности.
На ранних сроках до 12 недель разрешены следующие методы искусственного прерывания беременности:
- Медикаментозный метод — прием таблеток, провоцирующих выкидыш (является самым безопасным методом)
- Вакуум-аспирация полости матки (вакуумный аборт) — высасывания плодного яйца из области матки с помощью вакуум-аппарата;
- Метод хирургического выскабливания (кюретажа) матки (метод разрешен, но не рекомендован в настоящее время к широкому использованию).
Не стоит забывать, что любой искусственный аборт влечет за собой осложнения, которые могут проявиться сразу же после манипуляции, а могут быть отсрочены на срок вплоть до нескольких лет.
На поздних сроках
Когда срок беременности составляет от 12 до 22-х недель, то аборт можно производить только в стационаре и только в силу появившихся медицинских или социальных показаний. Это объясняется тем, что на таких поздних сроках беременности её прерывание может крайне отрицательно отразиться на здоровье женщины.
Медицинские показания к прерыванию беременности на позднем сроке (с 12 до 22 недель) могут возникнуть со стороны матери и со стороны плода:
- Со стороны матери это могут быть заболевания, при которых дальнейшее вынашивание беременности вызовет угрозу жизни женщины. Для примера можно привести случай онкологического заболевания, требующий срочного лечения женщины химиопрепаратами, не допустимыми при беременности.
- выявленные в процессе беременности патологии плода (генетические аномалии, пороки развития, не совместимые с жизнью, замершая беременность в позднем сроке).
Перечень медицинских показаний (болезней) строго определен приказом Минздравсоцразвития РФ от 03.12.2007 N 736 (ред. от 27.12.2011) «Об утверждении перечня медицинских показаний для искусственного прерывания беременности».
Решение о необходимости прерывания беременности в большом сроке принимается врачебной комиссией (в составе комиссии лечащий врач акушер-гинеколог, главный врач или его заместитель, консультант – например, врач-генетик при выявленной хромосомной аномалии плода или врач-кардиолог при патологии сердца у женщины).
Решение о проведении позднего аборта по социальным показателям с 12 до 22 недель принимается только в том случае, когда беременность возникла вследствие изнасилования женщины. Факт изнасилования должен быть документально подтвержден (зафиксировано обращение пациентки за медицинской помощью и в органы милиции после инцидента).
Прерывание беременности в позднем сроке происходит медикаментозным методом (доза и метод введения препаратов различаются от медикаментозного прерывания на ранних сроках).
После 12 недель расширение шейки матки и выскабливание острыми хирургическими инструментами не проводится в связи с большими размерами плода и беременной матки. Стенки матки становятся мягкими и растянутыми, их легко перфорировать (случайно проткнуть) инструментами для расширения шейки матки и эвакуации плодного яйца. В данном случае опасность от хирургического вмешательства слишком высока для беременной женщины.
Выскабливание матки в большом сроке возможно уже только после свершившегося выкидыша при сократившейся матке (это иногда приходится делать в случае остатков плодного яйца в матке и признаках кровотечения).
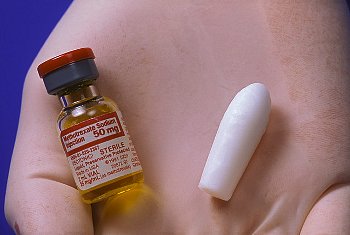
Инструкция на Мифепристон
Таблетки мифепристон препятствуют связыванию прогестерона — гормона, отвечающего за сохранение беременности, — соответствующими рецепторами в матке. Блокада рецепторов прогестерона приводит к разрушению капилляров в слизистой оболочке матки, синтезу простагландинов — сокращающих веществ — в эпителии слизистой оболочки матки. Возросшие в результате этого концентрации простагландинов и индуцируют сокращения матки. Изменения, происходящие в отторгающейся ткани эндометрия, напоминают те, что имеются при воспалении, и сопровождаются дополнительным высвобождением простагландинов.
Подобные изменения происходят и в шейке матки. Это объясняется увеличением количества рецепторов простагландина под влиянием приёма мифепристона в тканях слизистой шейки матки. Началу сокращений матки предшествует размягчение и расширение шейки матки. Перечисленные изменения имеют сложный характер и до конца не выяснены. Благодаря своему действию на эндометрий, миометрий и шейку матки таблетки мифепристон (или французский мифегин) с мизопростолом и нашли применение для прерывания беременности сроком до 6 — 7 недель в сочетании с аналогом простагландина.
Показания к применению
1. Для прерывания беременности на ранних сроках (до 42 дней аменореи, комбинация мифепристон и мизопростол).
Принимают внутрь, в присутствии гинеколога, однократно 600 мг (не ранее, чем через 1-1.5 ч после приема пищи, запивая 100 мл воды). С целью усиления эффекта мифепристона по специальной схеме назначают синтетический. простагландин — мизопростол или ему подобный Миролют, Топогин). Через 48-72 ч после приема препарата поддержки пациентка должна пройти УЗИ-контроль. Через 10-14 дней повторно проводят клиническое обследование и УЗИ малого таза, а также определяют уровень хорионического гонадотропина для подтверждения произошедшего выкидыша и его результата.
2. Подготовка и стимуляция родов при доношенной беременности.
Выпивают таблетки мифепристона внутрь, в присутствии врача или среднего медицинского персонала. Схема — однократно 200 мг мифепристона. Через 24 часа — повторный прием 200 мг. Через 48-72 часа проводится оценка состояния родовых путей.
3. Экстренная (посткоитальная) контрацепция в течение 72 часов после незащищенного полового акта.
Прием внутрь в дозе 10 мг (вне зависимости от фазы менструального цикла), за 2 ч до или через 2 ч после приема пищи (в ближайшие 72 ч после незащищенного контрацепцией полового акта). Наиболее известные названия «Гинепристон» и «Женале».
4. Лечение лейомиомы матки размером до 12 недель (таблетки 50 мг).
Принимают мифепристон без мизопростола в дозе 50 мг 1 раз/сут, длительность лечения — 3 мес. Схему приема разрабатывает и назначает врач гинеколог-эндокринолог.
Противопоказания
- Индивидуальная непереносимость;
- Беременность, не подтверждённая клинически;
- Беременность на фоне ношения ВМС;
- Рубец на матке;
- Подозрение на внематочную беременность;
- Миома матки;
- Надпочечниковая, почечная и/или печёночная недостаточность;
- Воспалительные заболевания влагалища;
- Длительное лечение кортикостероидами;
- Нарушение свертываемости крови,;
- Анемия средней и тяжёлой степени;
- Курящие женщины старше 35 лет;
-
Бронхиальная астма.
Особые рекомендации.
В случае неэффективности медикаментозного аборта мифепристоном, беременность необходимо будет прервать оперативным путем (возможность возникновения врожденных пороков развития у плода). Грудное вскармливание прекращают на 14 дней после приема. Использование препарата требует предупреждения резус-конфликта у женщин с отрицательным резусом крови (введение антирезусного иммуноглобулина). Применяют эти таблетки только в медицинском учреждении под контролем подготовленного по данной теме врача акушера-гинеколога.
Купить Мифепристон
Довольно часто приходится слышать вопросы: «Купить мифепристон и мизопростол с доставкой», «Какая цена в аптеке, если без рецепта» и т.п. Стоимость процедуры прерывания беременности с его использованием, указывается на специализированных медицинских сайтах для ознакомления. Легальная продажа мифепристона в аптеках Москвы и других городах по рецепту или без него равнозначно запрещена.
Реализация подобных лекарственных средств через аптечные и торговые сети не производится и все подобные предложения на запрос «Заказать мифепристон в Москве», в том числе через интернет, находятся вне правового поля. Применение его, также как и мифегина и мизопростола, допускается только в лечебных заведениях и платных клиниках при наличии у них лицензии на медицинскую деятельность в области гинекологии и акушерства.
Возможные последствия
Чем больше срок беременности на момент аборта, тем выше риск для здоровья женщины и сохранения репродуктивной функции. Вероятность осложнений особенно высока при агрессивном выскабливании маточной полости. Кроме того, вероятность негативных последствий возрастает, если ранее женщиной были перенесены операции, воспаления половых органов, аборты.
Изгнание эмбриона чревато такими осложнениями:
- большая потеря крови;
- травмирование шейки матки (увеличивает вероятность невынашивания, выкидыша в дальнейшем);
- удаление матки;
- вторичное бесплодие из-за сильного повреждения внутренней поверхности детородного органа;
- неполный аборт, когда эмбрион продолжает развиваться, имея значительные пороки развития;
- развитие воспаления;
- плацентарный полип из соединительной ткани, образовавшейся от оставшихся ворсинок хориона.
Кроме того, аборт провоцирует сбой гормонального фона. Это становится причиной нарушения менструального цикла, психоэмоциональных расстройств, депрессий. У женщин, которые перенесли несколько абортов, увеличивается риск онкологических заболеваний в период менопаузы.
Аборт спиралью
Аборт — это искусственное прерывание беременности, с помощью хирургического вмешательства или медикаментозным способом. Так же это весьма травмоопасная процедура (например, вида аборта спиралью), ведь даже если у пациентки отличное здоровье, она не застрахована от осложнений и последствий. Последствия аборта могут быть ужасными: продолжительные болезни, вызванные инфекциями, ужасные боли, бесплодие, а иногда, летальный исход.
Большинство женщин, даже не задумывается какой вид аборта сделать и когда решаются прервать беременность, сделав аборт спиралью, над тем, сколько опасностей несет в себе весь этот процесс. Ведь каждое вмешательство в организм нарушает целостность тканей, а значит, наносит урон всему здоровью в целом.
Но, бывает и так, что женщина просто не знает о своей беременности. Потому что уверена, что использует надежные средства контрацепции. В большинстве случаев, это происходит при использовании ВМС, отсюда и взялось понятие аборт спиралью.
Внутриматочная спираль — это средство контрацепции, сделанное из инертного пластика с добавлением золота или серебра, в целях дезинфекции. Представляет из себя инородный предмет, введенный в полость матки. Принцип действия весьма прост – спираль препятствует прикреплению оплодтворенной яйцеклетки к слизистой оболочке матки. Из-за этого действия спираль можно считать абортивным средством. Но в то же самое время аборт спиралью можно назвать и самопроизвольным абортом.
1.
Происходит начало полного или частичного изгнания плодного яйца из области матки при аборте спиралью. Характерен тянущими схваткообразными болями внизу живота и в пояснице, повышением тонуса матки. Другие симптомы аборта спиралью отсутствуют. Точный диагноз поставить только специалист.
2.
Начавшийся аборт спиралью. Сопровождается усилением сократительной особенности матки. Сильные схваткообразные боли, кровяные выделения из половых путей. Происходит частичное укорачивание и раскрытие шейки матки при аборте спиралью.
3.
Инфицированный аборт спиралью. Во время этого вида аборта зачастую происходит раскрытие шейки матки, что увеличивает вероятность попадания в брюшную полость и развитие там инфекции. Характеризуется кровянистыми выделениями разной интенсивности, лихорадкой, ознобом. Иногда выделения при аборте спиралью приобретают неприятный запах, изменение артериального давления, аритмия, болезненные ощущения при пальпации брюшной полости. Нарушение работы функции почек и печени. Лечение без хирургического вмешательства невозможно. В случае если инфицирование определяется как осложненный самопроизвольный аборт вместе с плодом удаляют и матку.
Если, произошло что-либо из вышеперечисленного спираль удаляют из полости матки и проводят самый обычный аборт, с последующими рекомендациями, лечением и наблюдением.
Можно ли родить после аборта?
Еще около 15 лет назад когда основным способом прерывания был хирургический аборт, очень остро стоял вопрос «можно ли родить после аборта?» После прерывания у 32% женщин беременность самопроизвольно не наступала более чем 2 года, а у 18% выставлялся диагноз вторичного бесплодия. Сейчас ситуация кардинальным образом поменялась. Хирургическим методом, который относится к калечащим методам прерывания беременности, практически не прерывают беременность. Техника вакуумной аспирации претерпела значительные изменения. Перед вакуумным абортом назначаются препараты для расширения шейки матки и железными расширителями больше не растягивают матку. Содержимое матки удаляют мягкими канюлями, они как бы гладят стенку, а не соскабливают функциональный слой. На малом сроке применяют медикаментозные способы прерывания, без механического воздействия на женские половые органы. На сегодняшний день по статистике если применялись современные безопасные методы для аборта, то у таких женщин беременность наступает с такой же частотой как и в группе сравнения женщин которые ни когда не прибегали к абортам.
ВЫВОД: при использовании щадящих методов прерывания можно забеременеть и родить абсолютно здорового малыша. Риск бесплодия у таких пациенток равен общепопуляционному показателю.
Восстановительный период
Прием Мизопростола либо Мифепристона не приводит к нарушению менструального цикла. Однако, нелегко предугадать, когда месячные начнутся и какими будут по продолжительности после проведения фармаборта. Немаловажен срок осуществления процедуры: если он более ранний, то цикл восстанавливается быстрее.
Уже через месяц-полтора может начаться первая менструация. Однако, во избежание нового оплодотворения в первый же цикл (поскольку медикаментозный аборт не влияет на наступление овуляции) сразу после осуществления процедуры следует начать прием оральных контрацептивов: их назначит врач. Подбирается лекарственный препарат индивидуально.
Гормональные контрацептивы отличаются высокой эффективностью. К тому же они регулируют и восстанавливают сам цикл. Минимальный срок приема таких препаратов – 3 месяца, однако, следует дождаться момента, когда организм женщины восстановится полностью для решения вопроса, когда можно беременеть. Как правило, оптимальный срок – не менее полугода.
В том случае, если беременность наступает ранее, это чревато следующими осложнениями:
- анемия;
- угроза выкидыша;
- внематочная беременность.
Рекомендации специалистов, касаемо правильного восстановления организма после фармаборта, таковы:
- начинать прием оральных контрацептивов как можно ранее;
- не перегреваться и не переохлаждаться в первое время после процедуры;
- отказаться от посещения сауны, бассейна;
- отказаться от алкогольных напитков и полностью исключить курение;
- вместо принятия горячей ванны мыться под душем;
- сбалансированно питаться, рацион должен включать достаточное количество витаминов и белка;
- ограничить физические нагрузки, а также временно отказаться от занятий фитнесом и спортом;
- избегать стрессов.
Заниматься сексом после фармаборта возможно после завершения первой менструации. Половой акт всегда чреват инфицированием, а матка после подобной процедуры являет собой практически сплошную раневую поверхность с питательной средой для микроорганизмов. Также вследствие активных фрикций во время полового акта может возобновиться кровотечение и т. д.
Позитивное воздействие на регенерационный процесс после проведения медикаментозного аборта оказывают физиопроцедуры. Но их всегда должен назначать врач.
Если менструальный цикл не восстановлен и по прошествию 2 месяцев, следует непременно обратиться к специалисту и провести обследование, дабы обнаружить причины гормонального нарушения.
Если женщину вскоре после проведения лекарственного аборта начали беспокоить непривычные и малоприятные ощущения в грудных железах (которые до проведения данной процедуры начали подготовку к лактации), стоит обратиться за консультацией к маммологу.
Лучше заранее озаботиться проблемой предохранения, ведь любое вмешательство в организм чревато последствиями
Все же, несмотря на множество позитивных моментов, фармаборт неидеальный способ. Ведь любое вмешательство в организм чревато возможными неприятными последствиями. Во избежание их старайтесь правильно решать вопросы планирования семьи, «еще на берегу», чтобы потом не искоренять ненужные проблемы.