Воспаление верхнего века
Содержание:
- Как лечить блефарит глаз?
- Воспаление глаз у детей. Причины и лечение
- Блефарит: основные симптомы
- Профилактика болезни глаза халязион
- Профилактика глазных болей при работе за компьютером
- Народные средства для лечения воспаления
- Лечение в домашних условиях
- НАРУЖНЫЙ ЯЧМЕНЬ.
- Воспаление века глаза: симптомы и признаки
- Методы диагностики
- Диагностика блефарита
- Редкие формы
- Типы блефарита
- Заболевания конъюнктивы
- Воспаление верхнего века лечение
- Как начинается блефарит?
- Как называются болезни глазницы
Как лечить блефарит глаз?
Очень важно соблюдать правила гигиены. Можно случайно занести микробы в пораженные участки век и глаза
Из-за этого болезнь будет протекать еще сложнее и дольше.
Лекарственные препараты подбираются в соответствии с типом блефарита. При той или иной форме воспаления назначаются антигистаминные, антибактериальные, антисептические препараты, глюкокортикостероиды, сульфаниламиды. Лекарства выписываются в каплях, мазях и таблетках. Практически при любой разновидности блефарита назначается «Фурацилин», из которого делается раствор для промывания век. Универсальным лекарственным средством является при этом заболевании зеленка.
Для лечения язвенного блефарита потребуются антибиотики на основе гентамицина. При непереносимости подобных препаратов используются мази антибактериального действия. Одно из осложнений язвенного блефарита — изъязвления роговой оболочки. Для заживления тканей применяются капли «Витасик», «Корнерегель» и др. Они ускоряют регенерацию.
При демодекозном блефарите назначается мазь «Декса-Гентамицин», которая помогает уничтожить клещей. Препарат наносится на веки толстым слоем. Аллергическое воспаление век лечится посредством противоаллергенных препаратов: «Аломид» или «Лекролин». При возникновении ячменя в глаза закапывают антибактериальные капли: «Левомицетин», «Флоксал». Также применяется «Тетрациклиновая мазь».
Воспаление глаз у детей. Причины и лечение
Если у ребенка неожиданно воспалился глаз, это может свидетельствовать о протекании таких заболеваний, как дакриоцистит, дакриоаденит или каналикулит. При дакриоцистите происходит воспаление непосредственно стенки слезного мешка, что сопровождается сильным отеком века, слезотечением и практически полным закрытием глаза. Дакриоаденит обычно развивается после кори, гриппа, свинки или ангины и проявляется в воспалении слезной железы. Верхнее веко опухает, глаз болит, сильно краснеет и не двигается. Каналикулит возникает в виде осложнения дакриоцистита или конъюнктивита, характеризуется воспалением слезных каналов, сопровождается обильным слезотечением и гнойными выделениями.
В лечении дакриоцистита важна его форма. При остром заболевании применяют электрофорез, кварцевание, пенициллин, внутримышечные либо таблетированные антибиотики. Хроническую форму лечат операбельно с последующей обработкой. При дакриоцистите новорожденных назначается массаж либо зондирование.
Дакриоаденит устраняют антибиотиками с обработкой глаз антисептическими растворами.
При каналикулите гнойное содержимое выдавливается, а место воспаления обрабатывается антисептиком, антибиотиком либо гормоносодержащими каплями.
Блефарит: основные симптомы
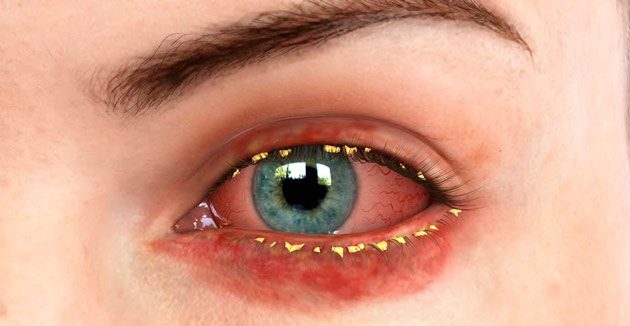
Общие для большинства видов блефарита признаки — это зуд в глазах, припухлость и покраснение век. Данные симптомы являются первичными. Их замечают больные уже в первые дни болезни. Вторичные признаки патологии:
- уплотнение краев век;
- повышенная светочувствительность;
- обильное слезотечение;
- слизистые и гнойные выделения из век;
- тяжесть в глазах;
- резь, зуд;
- язвы и высыпания.
Такие симптомы могут беспокоить больного при различных офтальмологических патологиях. Заниматься самолечением категорически противопоказано. Кроме того, есть множество разновидностей блефарита. Лечатся они с помощью разных лекарств.
Профилактика болезни глаза халязион
К основной профилактической мере предупреждения развития воспаления глаз относится, прежде всего, зрительная гигиена. Она требует следующего:
- Не вытирать лицо чужим полотенцем.
- Умываться регулярно и с использованием качественных средств.
- Следует пользоваться лишь своей подушкой.
- Читать нужно только при хорошем освещении.
- Глаз не должен пересыхать и перенапрягаться.
- Длительное время под воздействием ультрафиолета проводить не стоит.
- Постельное белье и одежда всегда должны быть чистыми.
Дополнительно в качестве профилактических мер стоит выделить избегание контакта с аллергеном, своевременное лечение других заболеваний, поддержку иммунитета витаминами, использование хорошей косметики и т. д.
Профилактика халязиона прежде всего заключается в неукоснительном соблюдении гигиены. Не стоит протирать орган зрения грязными руками. При необходимости почесать глаз следует предварительно вымыть руки. Следует аккуратно использовать контактные линзы: не носить их дольше положенного времени, а также своевременно менять раствор.
https://youtube.com/watch?v=oXj0J8gaKho
Соблюдая все эти нехитрые правила можно не только уберечь себя от халязиона века, но и не допустить развитие многих других заболеваний.
Профилактика глазных болей при работе за компьютером
Основные мероприятия:
Внимание нужно уделить организации рабочего места. Стул или кресло должно быть отрегулировано по высоте так, чтобы глаза находились на одном уровне с экраном
Недопустимо, если приходится поднимать или, наоборот, опускать взгляд, чтобы видеть изображение. Это приведет к появлению болей уже через несколько часов непрерывной работы. А если ситуация будет сохраняться в течение месяцев, то вскоре придется выбирать себе очки или линзы для коррекции близорукости;
Стул или кресло должно быть отрегулировано по высоте так, чтобы глаза находились на одном уровне с экраном. Недопустимо, если приходится поднимать или, наоборот, опускать взгляд, чтобы видеть изображение. Это приведет к появлению болей уже через несколько часов непрерывной работы. А если ситуация будет сохраняться в течение месяцев, то вскоре придется выбирать себе очки или линзы для коррекции близорукости;
Настройка компьютера и печать с бумаги тоже имеет существенное значение.
Необходимо, чтобы монитор не был слишком ярким. Это раздражает глаза, не дает им расслабиться. Поэтому они могут болеть даже из-за простого просмотра фильма;
Необходимо заботиться о режиме питания и соблюдать правила поведения за компьютером.
Питание должно быть насыщено витаминами, полезными для глаз. В настоящее время доступны различные специальные комплексы. Они укрепляют сетчатку, обостряют зрение и не дают глазу терять свои функции. При постоянной работе за компьютером следует принимать такие витамины ежедневно.
Что касается поведения, то нужно сохранять взаимное расположение относительно монитора. Как указано выше, лицо должно располагаться строго напротив экрана;

Программа для расслабления глаз.
Простым способом является промаргивание. На это указывалось выше. Также хорошим вариантом будет смотреть влево, вправо, вниз и вверх, заводя глаза как можно дальше;
Витаминное питание.
Комплексы витаминов сами по себе полезны. Однако не следует пренебрегать и продуктами, которые приносят пользу для здоровья глаз. Например, рекомендуется насыщать рацион морковью в сыром виде или черникой.
| Перечисленные способы необходимо применять в ежедневном режиме. Тогда даже многочасовая работа за компьютером не будет приносить глазам усталости. А гимнастика и отдых позволят быстро привести их в порядок. |
Народные средства для лечения воспаления
Методы народной медицины можно применять только после консультации со специалистом во избежание ухудшения состояния пациента. Не все средства подходят конкретному человеку, врач должен подтвердить безопасность использования рецепта.
Народная медицина не способна вылечить бактериальный вид инфекции. Патогенные микроорганизмы можно победить только с помощью антибиотиков.
Если болезнь вызвана микротравмой или перенапряжением глазного аппарата, уместно использование рецептов народной медицины.
Основные средства нетрадиционной медицины — природные компоненты. На их основе готовятся различные капли, мази, компрессы, примочки на глаза. Действенные рецепты:
- Растворы лекарственных трав для компрессов. Необходимо приготовить настой из цветков календулы, ромашки, клевера, синего василька, подорожника, семян укропа в одинаковых пропорциях. Процеженную жидкость используют для смачивания тампона или марлевой повязки. Примочку держат на закрытых глазах не более получаса.
- Чайные пакетики. Необходимо залить их кипятком, дать немного настояться и остыть, затем прикладывать на глаза. Компресс хорошо справляется с отеками верхних и нижних век.
- Выжимка сока алоэ. Снимает неприятные симптомы воспаления века. Целебную массу используют для лечения как капли с утра и вечером.
- Календула и ромашка могут использоваться не только в виде компрессов. Цветки можно настоять в кипятке, затем, процедив, использовать как капли.
- Мазь на основе прополиса. Готовят, смешивая вазелин с несколькими граммами прополиса. Наносят на кожу пораженного века.
Лечение в домашних условиях
Предосторожности при лечении блефарита в домашних условиях:
- обязательное соблюдение правил гигиены во время различных процедур на глазах, руки должны быть тщательно вымытыми (как до, так и после манипуляций), ватные тампоны и растворы для обработки глаз также необходимо использовать стерильные;
- нельзя дополнительно травмировать веки, чесать их, использовать косметику, грубые мыла, при протирании глаз нежелательно использовать марлю и бинты;
- лечение блефарита стоит начать немедленно после проявления первых симптомов;
- если появились проблемы со зрением, боли в области глазных яблок – не оттягивайте поход к офтальмологу;
- при появлении каких-либо аллергических реакций на использование лекарственных или травяных средств (усиление зуда, отека, наличие высыпаний на веках и лице и прочие симптомы), стоит немедленно промыть глаза теплой водой, прекратить использование препарата и обратиться к врачу;
- при лечении блефарита, кроме местного лечения, нужно повышать защитные силы организма: принимать витамины, сбалансированное питание, отказ от вредных привычек, закаливание, физическая активность, а при необходимости – препараты, повышающие иммунитет (Иммунал, Эхинацея, Тимолин, Урацил и другие);
- если не пролечить заболевания, повышающие риск развития блефарита, то воспаление век в скором времени вернется (противоглистная терапия, санация ротовой полости, контроль уровня сахара в крови, лечение хронических заболеваний носоглотки, коррекция зрения при помощи очков или линз и так далее).
Принципы лечения:
- По возможности и необходимости устранить причину, которая привела к развитию блефарита (избегать контактов с аллергенами, лечить себорею и так далее),
- Тщательная обработка глаз антисептиками и противовоспалительными растворами, умывание детским мылом или шампунем, использование гипоаллергенных увлажняющих кремов для век,
- Применение мазей и капель, содержащих антибиотики, зависимо от возбудителя и согласно антибиотикограммы, противоаллергические компоненты,
- Массаж век и физиотерапия значительно снижают риск развития обострений.
- Диета, богатая витамином А (морковь, кукурузное масло, цитрусы, яичный желток и прочие яркие продукты), витаминами группы В (зелень, капуста, картофель, орехи и так далее), витамином Д и кальцием (молочные продукты, солнечные лучи и так далее).
НАРУЖНЫЙ ЯЧМЕНЬ.
Это острое гнойное воспаление волосяного мешочка или сальной железы у корня ресницы. Заболевание вызывается чаще всего стафилококками.
На ограниченном участке вблизи края века появляется покраснение с болезненной припухлостью. Воспалительный инфильтрат довольно быстро увеличивается, сопровождаясь отеком века, а иногда и конъюнктивы глазного яблока. На 2—3-й день инфильтрат гнойно расплавляется, верхушка припухлости приобретает желтоватый цвет. На 3—4-й день головка ячменя прорывается наружу с выделением гноя и некротизированных тканей, после чего болезненность сразу уменьшается, воспалительные явления стихают. Отечность и гиперемия кожи исчезают приблизительно к концу недели. Иногда ячмень сопровождается головной болью, повышением температуры тела, припуханием регионарных лимфатических узлов.
Воспаление века глаза: симптомы и признаки
Общее протекание блефарита во многом зависит от его вида. Таким образом, каждая форма болезни характеризуется своими симптомами:
1. Себорейный блефарит сопровождается такими проявлениями:
• покраснение век;
• жжение и сильный зуд в глазах;
• склеивание ресниц;
• боязнь яркого света;
• головные боли;
• появление чрезмерной чувствительности глаз;
• образование между ресницами сухих чешуек, которые плотно склеены между собой (при лечении такие чешуйки начнут отпадать, при этом, не повреждая кожу);
• отек век;
• слезотечение;
• выпадение ресниц;
• выворот века наблюдается в запущенных случаях.
2. Язвенный блефарит сопровождается такими проявлениями:
• образование в зоне роста ресниц гнойных язв, которые будут кровоточить и покрываться желтым налетом (после заживления язв на их месте остаются видимые рубцы);
• у больного наблюдается выраженная слабость и боязнь яркого света;
• обильное выпадение ресниц;
• боль при моргании;
• повышение температуры.
3. Демодекозная форма блефарита наблюдается при поражении глаз клещами.
Она имеет такие симптомы:
• появление очень выраженного зуда в глазах;
• нарушение сна;
• появление липкой выделяющейся жидкости из век;
• видимое покраснение век;
• склеивание ресниц.
Помимо этого, при исследовании под микроскопом в зоне роста ресниц можно четно увидеть клещи.
4. Аллергический блефарит в большинстве случаев протекает совместно с конъюнктивитом.
Он сопровождается такими симптомами:
• постоянная слезоточивость;
• нарушение четкости зрения;
• головные боли;
• першение в горле;
• зуд глаз;
• появление режущих болей в глазах;
• отек век;
• поражение сразу обоих глаз;
• быстрая утомляемость глаз;
• сильная чувствительность глаз к холоду, ветру и свету;
• образование тонкой пленки на глазах;
• жжение в глазах;
• изменение направление роста ресниц;
• ощущение утяжеленности век.
Методы диагностики
Все болезни век будет лечить врач-офтальмолог, именно к нему нужно записаться на прием при беспокоящих симптомах. Во время первичного осмотра врач исследует кожу век, пропальпирует воспаленные участки, расспросит о беспокоящей симптоматике, постарается выяснить причины недуга. Чтобы определить точный диагноз, пациенту дается направление на прохождение ряда таких дополнительных диагностических процедур, как:
- общеклинический анализ крови и мочи;
- биопсия;
- копрограмма;
- рентгенологическое исследование для диагностики гайморита, синусита;
- офтальмоскопия;
- тонометрия;
- визометрия;
- биомикроскопия;
- аллергопробы;
- иммунограмма;
- УЗИ внутренних органов и системы зрения;
- компьютерная или магнитно-резонансная томография головного мозга.
Диагностика блефарита
Диагностика блефарита глаз основывается на клинической картине болезни. Она складывается из жалоб пациента (анамнеза), данных его осмотра, выявления сопутствующих болезней и лабораторных обследований.
Первоначально офтальмологом определяется острота зрения пациента. Для выявления миопии, астигматизма, пресбиопии, гиперметропии врач исследует состояние аккомодации и рефракции глаз.
Затем проводится биомикроскопия. Это визуальный осмотр для определения структуры и состояния слезной пленки, конъюнктивы, ресниц, роговицы и краев век. При обследовании используется щелевая лампа (офтальмологический микроскоп).
1. Если это необходимо, в диагностическом центре делается дополнительный анализ. Он выявляет микробный, клеточный состав соскоба с конъюнктивы, отделяемого основания ресниц и секрета расположенных там желез.
2. Демодекозный блефарит диагностируется при микроскопном исследовании удаленных ресниц. С обоих глаз их берется по пять штук. Диагноз подтверждается, если лаборант обнаруживает 6 или больше подвижных Demodex, их личинок у ресничных корней. Если клещей меньше, значит человек носитель, но не больной.
3. При подозрении на инфекционный блефарит осуществляется бактериологический посев мазка с конъюнктивы.
4. Если причина болезни — аллергические реакции, пациент посещает аллерголога. Тот назначает пробы на аллергию.
5. При подозрении на заражение глистами врач назначает проведение анализа фекалий на их яйца.
6. Хронический блефарит с утолщением оснований ресниц дает повод подозревать карциному, базальноклеточный или плоскоклеточный рак. Чтобы подтвердить или опровергнуть прогноз, осуществляется гистологическая биопсия.
7. Дифференциальное обследование переднего блефарита производится, если у пациента онкология век или кератоконъюнктивит.
Тщательный уход за веками является основой лечения блефарита, не зависимо от причин заболевания.
Редкие формы
Рассмотрим и другие воспалительные процессы век, которые не так часто встречаются. Для начала поговорим о мейбомеите. Чаще всего причиной заболевания становятся кокковые микробы. В основу развития мейбомеита ложится поражение хряща внутри века. Чаще всего гнойный секрет не может выйти наружу, поэтому проблема решается оперативным путем.
Импетиго – это еще одно воспалительное заболевание, для которого характерно образование мелких гнойничков у корней ресниц. Возбудителем недуга является стафилококковая или стрептококковая инфекция. Передается импетиго контактным путем и в основном возникает в детском возрасте. Гнойнички исчезают через несколько дней даже при отсутствии лечения.
Контагиозный моллюск встречается чаще у детей. Вирусная инфекция передается контактным путем и развивается в ослабленном организме. На коже век появляются плотные узелки, которые не доставляют дискомфорта. Отсутствие должного лечения может привести к хроническому блефариту, кератиту и конъюнктивиту.
Абсцесс века – это гнойное воспаление века. Образование имеет розовый или темно-красный цвет. При надавливании на гнойник возникает сильнейшая боль. Чаще всего причиной возникновения абсцесса является инфекция. Полость наполнена бактериями и гнойным секретом.
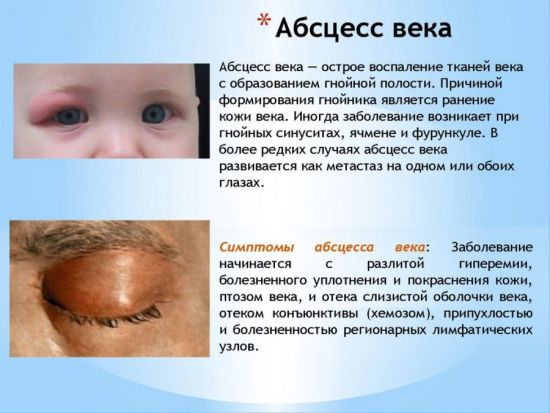 Абсцесс века – это гнойное воспаление, которое лечится оперативным путем
Абсцесс века – это гнойное воспаление, которое лечится оперативным путем
Специалисты выделяют две формы недуга:
- абсцесс кожи, который развивается на внешней стороне века;
- внутренний абсцесс, который может даже поражать глазное яблоко.
Внимание! Антибиотики неспособны справиться с абсцессом. Для полной ликвидации патологического процесса необходимо проведение вскрытия с последующим удалением гноя
Герпетическая инфекция глаза вызвана вирусом герпеса первого типа. Инфекция вызывает воспаление и рубцевание роговицы. Даже после успешного лечения заболевание способно вернуться снова. Точные причины вспышки герпетической инфекции неизвестны, но врачи утверждают, что стрессовые ситуации, солнечные ожоги, травмы могут быть связаны с заражением.
Офтальмогерпес передается через тесный контакт с инфицированным человеком. Он способен распространяться и на другие части человеческого тела. Заболевание проявляется себя в виде таких симптомов:
- отечность вокруг глаз;
- боль и раздражение;
- ощущение присутствия инородного тела;
- светобоязнь;
- боль при моргании.
Типы блефарита
Воспаление верхнего века глаза требует тщательного лечения. Правильную терапию блефарита назначает врач.
Офтальмолог должен определить признаки поражения глаз. Для выяснения причины воспалительного процесса требуется комплексное обследование специалистов. Существует классификация воспаления верхнего века глаз.
- Простой (катаральный) блефарит. Характерна незначительная гиперемия, отек слабо выражен.
- Чешуйчатый блефарит. Отличительный признак – наличие вокруг области глаза скоплений в виде чешуек. Слипаются ресницы, появляется резкий зуд, выраженное покраснение. Глазная щель сужается.
- Язвенный блефарит. Отделяемое содержимое гнойное, склеивающее ресницы. Блефарит имеет выраженные признаки, доставляющие большое мучение. По краям глаз образуются корочки. Если их снять, то под кожей видны язвы. Могут кровоточить. Признаки блефарита в запущенной форме приводят к изменению роста ресниц и воспалению роговицы. Может развиться мадароз – полное выпадение ресниц.
- Демодекозный блефарит. На волосяных фолликулах верхнего века господствуют клещи. Они обнаруживаются под микроскопом на краях ресниц. Присутствует постоянный зуд, воспаление верхнего века, гнойные отделения. Глаз трудно открыть.
- Аллергический блефарит. Типичные симптомы воспаления верхнего века дополняются слезотечением, светобоязнью. Кожа век способна потемнеть. Такое действие оказывают экзогенные факторы. Обычно блефарит развивается на двух глазах.
- Угревой блефарит (розацеа). Появляются красноватые гнойные узелки на веках.
Заболевания конъюнктивы
Конъюнктивит – самое часто встречающееся офтальмологическое заболевание, которое вызывают и бактерии, и вирусы, и грибки, и аллергены. Все конъюнктивиты заразны, передаются воздушно-капельным путем, поэтому заболевших по возможности следует изолировать.
Конъюнктивиты с одинаковой частотой встречаются у взрослых и детей, их симптомы в зависимости от природы заболевания немного различаются.
Справка! Точно поставить диагноз может только врач-офтальмолог после проведения осмотра и лабораторных исследований!
Вирусный конъюнктивит развивается быстро, как и все вирусные заболевания, проявляется покраснением и отечностью слизистой, зудом, жжением, слезотечением, светобоязнью, иногда повышением температуры.
Бактериальный конъюнктивит вызывают бактерии, которые, размножаясь в глазу, выделяют токсины, приводящие к местному воспалению. При отсутствии необходимого лечения инфекция распространяется, захватывает новые органы, и вызывает осложнения в виде отитов, синуситов и т. д.
Воспаление верхнего века лечение
Избавиться от болезни не так уж и просто, поскольку она носит хронический характер. Лечение эффективно, если им заниматься постоянно. Больше сил и времени придется уделить блефариту, если он приводит к появлению других глазных заболеваний.
Прогноз лечения положительный, но не исключается риск получения рецидива. Повторное заболевание может привести к косметическим дефектам, но это не затрагивает роговицу, качество зрения не страдает.
Врач должен научить пациента самостоятельно проводить ежедневную гигиену век. Она заключается в снятии корочек и удалении других выделений. Для этого используется ватный тампон или мягкий носовой платок.
Материал смачивается в детском шампуне (разведенным водой в соотношении 1:4), также можно использовать натрий бикарбонат в слабой концентрации. Даже после устранения симптомов, гигиена век должна продолжаться, во избежание рецидива.
Следующий этап заключается в медикаментозном вмешательстве. На кожу век наносится мазь с антибиотиком. Острая форма блефарита лечится хрорамфениколом или фуцидином. Мазь наносится пальцем или ватной палочкой на передний край века. При хронической форме блефарита лечение антибиотиками не применяется.
Во время периода обострения несколько раз в день наносят местные стероиды. Если имеются проблемы со слезной пленкой, то целесообразно применять искусственную слезу.
Острый язвенный блефарит лечится с помощью мазей с антибиотиком. Это может быть бацитрацин, полимиксин или гентамицин. Мазь наносится несколько раз в день в течение недели. Также внутрь назначаются противовирусные препараты.
При неязвенном блефарите нужно в первую очередь устранить фактор, который вызвал воспаление. Это трение глаз грязными руками, вредные привычки, аллергены, медикаменты. Снять отечность помогут холодные компрессы на веки. Длительный отек можно снять с помощью глюкокортикоидов. Применять его можно в течение недели.
Лечение не включает в себя сложные процедуры. Однако результатов придется ждать долго.

Как начинается блефарит?
На веках есть микроотверстия — выводные протоки, в которых находятся мейбомиевые железы и железы ресниц (Цейса и Молля). В эти протоки могут попасть микробы: вирусы, бактерии, грибки. При наступлении благоприятных для них условий они начинают размножаться. Происходит это в тот момент, когда организм человека ослаблен простудой или другой болезнью. Воспаление может начаться в мейбомиевых железах, в уголках глаз, в фолликулах ресниц. В зависимости от того, какой фактор вызвал блефарит и в каком месте он локализуется, диагностируется тот или иной тип заболевания. Лечатся различные формы воспаления краев век разными методами. Рассмотрим причины блефарита.
Как называются болезни глазницы
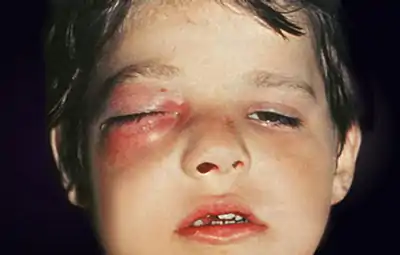
К воспалительным заболеваниям глазницы относят флегмону орбиты и тенонит.
Флегмона орбиты – гнойное воспаление клетчатки глаза, сопровождающееся расплавлением и отмиранием тканей, другое его название – орбитальный целлюлит.
Это заболевание представляет реальную опасность для жизни человека, нередко оно возникает у детей в возрасте до 5 лет.
Основной фактор развития флегмоны – инфицирование клетчатки глаза бактериями прямым контактом (при травмах или хирургических манипуляциях) или через кровоток. Заболевание по симптоматике схоже с прочими офтальмологическими воспалениями, но прогрессирует намного быстрее – от двух часов до суток. При этом больной ощущает:
- резкую боль, которая усиливается при надавливании;
- сильную головную боль;
- воспаление век;
- лихорадку;
- потерю подвижности глазным яблоком;
- резкое падение зрения;
- выход наружу слизистой оболочки.
Важно! При подозрении на флегмону орбиты больному показана немедленная госпитализация, поскольку дальнейшее распространение инфекции вызывает полную слепоту, сепсис, абсцесс головного мозга, и как следствие, летальный исход. Тенонит – воспаление глазного яблока, затрагивающее теноновую капсулу глаза
Тенонит – воспаление глазного яблока, затрагивающее теноновую капсулу глаза.
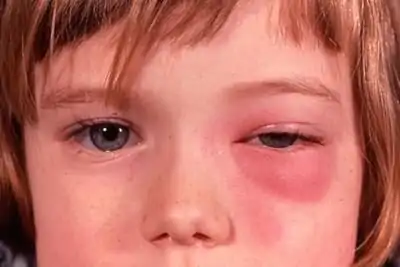
Теноновая капсула – это пластинка, которая отделяет глазное яблоко от жирового тела, поддерживая первое и позволяя ему вращаться. В процессе развития заболевания в теноновом пространстве скапливаются серозные или гнойные выделения.
Обычно данное воспаление вторично, то есть переходит с других отделов глаза. Больные жалуются на боль при движении глазного яблока и его выпирание. Серозный тенонит нередко проходит сам в течение 3–4 дней, в то время как гнойный – требует хирургического вмешательства.