Симптомы кишечного кровотечения, первая помощь
Содержание:
Лечение кровотечений из желудка
Врачебная тактика, объем манипуляций зависят от интенсивности кровотечения и состояния, к нему приведшего.
Незначительные хронические кровопотери возможно лечить консервативно у того специалиста, в компетенцию которого входит заболевание, явившееся причиной данного состояния.
Обильная рвота с кровью, спутанность и потеря сознания требуют незамедлительного вызова «Скорой помощи» и госпитализации пациента.
Консервативное
- Человеку назначают строгий постельный режим, холод на эпигастральную область (пузырь со льдом).
- Применяют промывание желудка холодной водой с последующим введением через зонд адреналина. Это способствует спазму сосудов и остановке кровотечения.
- Одновременно приступают к внутривенному введению гемостатических (кровоостанавливающих) средств и вливанию растворов для поддержания объема циркулирующей крови.
- Назначают препараты железа для коррекции анемии.
- При массивной кровопотере используют переливание компонентов крови – свежезамороженной плазмы, эритроцитарной массы.
- Проводят симптоматическое лечение по показаниям.
Эндоскопическое
Благоприятный способ малоинвазивного вмешательства – эндоскопические манипуляции. Они могут служить диагностической процедурой и одновременно позволяют оказать лечебное воздействие.
- При проведении ФЭГДС и обнаружении кровоточащей язвы, последнюю обкалывают растворами адреналина или норадреналина.
- Небольшие поврежденные участки слизистой желудка прижигают с помощью лазерной или электрокоагуляции.
- Более обширные очаги поражения прошивают хирургическими нитями или металлическими клипсами.
Такие манипуляции легче переносятся пациентами, препятствуют дополнительной потере крови при открытых операциях, но могут применятся только при незначительных кровотечениях.
Хирургическое
| Когда прибегают к оперативному лечению | Какие виды вмешательств используют чаще всего |
|---|---|
| Обильное кровотечение угрожает жизни пациента
Консервативная тактика не принесла ожидаемого эффекта У пациента сочетанная тяжелая патология Рецидив после только что проведенного лечения |
Восстановление целостности слизистой путем ушивания или клипирования
Резекция отдела желудка или всего органа Эндоваскулярная эмболизация сосуда (закупорка просвета эмболом) Ваготомия – пересечение ветвей блуждающего нерва, которые стимулируют желудок |
Хирург выбирает открытый или лапароскопический доступ, исходя из целей операции и общего состояния больного.
После перенесенного хирургического лечения пациенту назначают щадящую диету, которую постепенно расширяют.
Прогноз и профилактические мероприятия
Прогноз напрямую зависит от своевременного обращения к специалисту. Если у пациента наблюдается легкая степень кровоточивости, то достаточно провести медикаментозную терапию. Исход в таких случаях благоприятный.
Когда наблюдается сильная кровопотеря вплоть до потери сознания, исход не всегда хороший. Тогда требуется госпитализации больного и осуществление оперативного вмешательства. В 20% случаев наблюдается смертельный исход.
Избежать это можно. Просто необходимо придерживаться некоторых рекомендаций.
- Своевременно лечить болезни, которые могут привести к кровотечению.
- Не заниматься самолечением. Не принимать бесконтрольно противовоспалительные и обезболивающие средства.
- Отказаться от вредных привычек в виде курения и распития спиртных напитков.
- Избегать переохлаждения.
- Укреплять иммунитет: принимать витамины, следить за питанием, в меру выполнять физические упражнения, регулярно отдыхать и избегать стрессовых ситуаций.
Желудочное кровотечение — опасное заболевание, которое ведет к неблагоприятным последствиям. Если появилась боль, слабость, тошнота, то лучше своевременно пройти обследование. Сохранить жизнь можно, если обратиться за помощью к доктору.
Лечение желудочного кровотечения
Существует две тактики лечения желудочных кровотечений:
- без хирургического вмешательства (консервативный);
- операция.
Лечение без операции
| Мероприятие | Описание | Как проводится? |
| Строгий постельный режим | Покой способствует стиханию кровотечения, а во время движений оно может усилиться. | |
| Холод в подложечную область | Под действием холода происходит сужение сосудов, это способствует остановке кровотечения. | Чаще всего используется пузырь со льдом, обернутый тканью. |
| Промывание желудка ледяной водой | Под действием холода происходит сужение сосудов, это способствует остановке кровотечения. | Промывание желудка осуществляется при помощи зонда – трубки, которая вводится в желудок через рот или через нос. |
| Введение в желудок через зонд адреналина или норадреналина | Адреналин и норадреналин – «гормоны стресса». Они вызывают спазм сосудов и остановку кровотечения. | В желудок пациента вводят зонд, через который можно ввести лекарства. |
| Внутривенное введение кровоостанавливающих растворов | Специальные кровоостанавливающие растворы содержат вещества, повышающие свертываемость крови. | Лекарства вводятся внутривенно при помощи капельницы. |
|
Переливание крови и кровезаменителей проводится в тех случаях, когда больной потерял в результате желудочного кровотечения много крови. | |
| Другие препараты, предназначенные для борьбы с имеющимися нарушениями в организме |
Эндоскопическое лечение
Способы эндоскопического лечения
- Обкалывание кровоточащей язвы желудка растворами адреналина и норадреналина, которые вызывают спазм сосудов и останавливают кровотечение.
- Электрокоагуляция – прижигание мелких кровоточащих участков слизистой оболочки.
- Лазерная коагуляция – прижигание при помощи лазера.
- Прошивание нитями или металлическими клипсами.
- Аппликация специального медицинского клея.
Операция при желудочном кровотечении
Хирургическое лечение желудочного кровотечения необходимо в следующих случаях
- попытки остановить кровотечение без операции не дают результата;
- сильное кровотечение и значительное снижение артериального давления;
- тяжелые нарушения в организме больного, которые могут привести к ухудшению состояния: ишемическая болезнь сердца, нарушение кровотока в головном мозге;
- повторные кровотечения после того, как они уже были остановлены.
Наиболее распространенные виды операций при желудочном кровотечении
- Ушивание кровоточащего участка.
- Удаление части желудка (или всего органа полностью, в зависимости от причины кровотечения).
- Пластика места перехода желудка в двенадцатиперстную кишку.
- Операция на блуждающем нерве, который стимулирует выделение желудочного сока. В итоге улучшается состояние пациента с язвенной болезнью, снижается риск рецидива.
- Эндоваскулярные операции. Врач делает прокол в паховой области, заводит через бедренную артерию зонд, достигает кровоточащего ссуда и перекрывает его просвет.
Реабилитация после операции на желудке
В большинстве случаев реабилитационные мероприятия проводятся по схеме
- в первый день пациенту разрешают совершать движения руками и ногами;
- со второго дня обычно начинается дыхательная гимнастика;
- на третий день пациент может попробовать встать на ноги;
- на восьмой день, при благоприятном течении, снимают швы;
- на 14-й день выписывают из стационара;
- впоследствии пациент занимается лечебной физкультурой, физические нагрузки запрещены в течение месяца.
Диета в послеоперационном периоде (если операция не была очень тяжелой, и нет осложнений)
- 1-й день: запрещено есть и пить воду. Можно лишь смочить губы водой.
- 2-й день: можно только пить воду, по полстакана в день, чайными ложечками.
- 3-й день: можно принять 500 мл воды, бульона или крепкого чая.
- 4-й день: можно принимать по 4 стакана жидкости в сутки, разделив это количество на 8 или 12 приемов, разрешается кисель, простокваша, слизистые супы.
- С 5-го дня можно употреблять любые количества жидких супов, творог, манную кашу;
- С 7го дня в рацион добавляется вареное мясо;
- С 9-го дня пациент переходит на обычное щадящее питание, исключая раздражающую пищу (острое и пр.), продукты, приготовленные на основе цельного молока.
- В последующем рекомендуется частое питание небольшими порциями – до 7 раз в день.
Почему идет кровь из желудка
Кровотечение в кишечнике, желудке или других органах пищеварения может развиться по следующим причинам:
- механическое повреждение желудка при попадании инородного тела;
- травмы живота;
- ожог слизистой ЖКТ;
- воспаление слизистой оболочки и рефлюксная болезнь пищевода;
- эрозивный гастрит;
- язвенная болезнь желудка и 12-перстной кишки;
- неспецифическое язвенное и бактериальное воспаление толстого кишечника;
- болезнь Крона;
- эндокринные и ферментативные нарушения (дисфункция паращитовидных желез, гастринома);
- длительный прием НПВС (особенно соединений салициловой кислоты), глюкокортикоидов, Бутадиона и других лекарств, нарушения правил употребления медикаментов;
- осложнения операций на желудочно-кишечном тракте;
- повреждение слизистой в месте стыка пищевода и желудка при частой и интенсивной рвоте (синдром Маллори-Вейса);
- доброкачественные и злокачественные неоплазии пищеварительного тракта;
- выпячивание стенок органов ЖКТ (дивертикулез);
- туберкулез и другие хронические воспалительные заболевания кишечника;
- кишечные инфекции бактериального и паразитарного генеза (дизентерия, гельминтоз и др.);
- заворот кишок;
- повреждение геморроидальных узлов и полипов кишечника при прохождении кала;
- анальная трещина;
- аортокишечный свищ;
- болезнь Гиршпрунга и другие патологии, приводящие к острой непроходимости каловых масс;
- тромбоз воротной и печеночных вен;
- сдавливание воротной вены или связанных с ней крупных сосудов новообразованиями или крупными рубцами;
- тяжелые патологии печени (цирротическое поражение, хронический гепатит);
- варикоз пищеводных и желудочных вен;
- атеросклероз сосудов ЖКТ;
- болезни аутоиммунного и воспалительного генеза, поражающие кровеносные сосуды (системная красная волчанка, склеродермия, геморрагический васкулит, узелковый периартериит и др.);
- врожденные сосудистые аномалии (болезнь Рандю-Ослера-Вебера);
- атеросклероз и аневризмы артерий пищеварительного тракта;
- закупорка сосудов кишечной брыжейки;
- врожденные (гемофилия) и приобретенные нарушения свертывающей системы крови (острый дефицит витаминов С и К, гипопротромбинемия и др.);
- геморрагические диатезы (тромбоцитопеническая пурпура, лучевая тромбоцитопения, хронические и острые лейкозы);
- ДВС-синдром;
- апластическая анемия и другие патологии кроветворной системы;
- сердечно-сосудистые заболевания (воспаление клапанной системы сердца и сердечной сумки, недостаточность функции сердца, артериальная гипертензия и др.).
Существует три основных механизма развития такого состояния:
- Повреждение кровеносного сосуда в слизистой желудка или кишечника. Основные причины – механическое или химическое повреждение, воспалительный процесс, язвенная болезнь, чрезмерное растяжение стенок желудка.
- Снижение свертываемости крови.
- Просачивание крови сквозь стенки сосудов.
Всего причин, которые могут вызвать желудочное кровотечение, более двух сотен. И хоть большинство случаев связаны и наличие патологий верхних отделов пищеварительного тракта, привести к такому состоянию могут и другие заболевания.
- Непосредственно язвенная болезнь пищевода, желудка или 12-перстной кишки, вызванная бактерией хеликобактер пилори или возникшая как осложнение гастрита или дуоденита.
- Язва на фоне хронического стресса.
- Разрушение слизистой оболочки в результате приема некоторых медикаментов (гормоны, нестероидные противовоспалительные, салицилаты и пр.)
- Эрозивный гастрит.
- Спровоцированные нарушениями в работе эндокринной системы.
- Опухоли (доброкачественные и злокачественные).
- Варикозное расширение вен в области желудка и кишечника, которое часто возникает в связке с заболеваниями печени.
- Анальные трещины.
- Геморрой.
- Дивертикулиты.
- Заболевания печени и желчного пузыря.
Системная красная волчанка.
Гипертоническая болезнь – острое состояние криза.
Также к факторам риска относятся:
- Авитаминозы, особенно нехватка витамина К может вызвать слабое кровотечение.
- Шоковое состояние.
- Заражение крови.
- Пожилой возраст и наличие большого количества хронических заболеваний.
- Грыжа пищевода.
- Черепно-мозговая травма.
- Пониженное артериальное давление в сочетании с тахикардией.
Обычно желудочные и кишечные кровотечения возникают при наличии нескольких факторов из приведенного в таблице списка.
Симптоматические проявления
Желудочное кровотечение признаки имеет следующие:
- тошнота, рвота, в массе наблюдается кровь;
- головокружение;
- кожа становится бледной, синеют губы, кончики пальцев;
- меняется стул;
- холодное потоотделение;
- слабое, учащенное сердцебиение;
- слабость.
Выраженность этой симптоматики может варьироваться, т.е. у одного пациента наблюдается недомогание и лёгкое головокружение, а у другого может произойти обморок и кома. На это влияет скорость, объём потери крови. Медленное кровотечение характеризуется незначительным проявлением симптомов, здесь происходит небольшая тахикардия, в то время как давление остаётся в норме. Это объясняется частичной компенсацией кровопотери.
Врачи неустанно напоминают, что данная патология сопровождается симптомами основной болезни, при этом имеются боли, признаки интоксикации.
Если у больного произошел кратковременный обморок, речь может идти о кровотечении острого типа. Такое явление происходит по причине резкого падения давления. Острое желудочное кровотечение симптомы имеет такие:
- постоянно хочется спать;
- сильные головные боли;
- одышка;
- повышается потоотделение;
- холодеют конечности;
- пульс становится слабым, а давление низким;
- в глазах темнеет.
Хроническая потеря крови имеет сходство по симптоматике с анемией, распознать её можно по следующим признакам:
- утомляемость;
- снижается работоспособность;
- бледнеет кожа, слизистые;
- головокружение;
- ухудшается общее состояние;
- появляется стоматит, глоссит и прочее.
Врачи утверждают, что одним из характерных признаков такого кровотечения считается наличие крови в кале, рвотных массах. Так, кровяная жидкость при рвоте может не меняться, если источником патологии является пищевод, или меняться, что указывает на язву желудка, синдром Мэллори-Вейсса. Последний недуг характеризуется кровью, которая похожа на цвет «кофейной гущи», что происходит из-за того, что кровь смешивается и вступает во взаимодействие с соляной кислотой, которая содержится в желудочном соке.
Если кровь в рвотной массе имеет яркий-красный оттенок, возможна проблема кроется в профузной кровопотери. Данное состояние может повторяться через пару часов, тогда считается, что потеря крови продолжается, а по прошествии пяти часов – повторно открылось кровотечение.
Больной обнаруживает кровяную жидкость в кале в неизменном виде, когда явление было разовым и не превышало объём в 100 мл. Такое наблюдается при язве желудка, проблемах с нижним отделом ЖКТ. При измененной крови, речь идёт о длительной кровопотери. Тогда через 5-9 часов у больного появляется дегтеобразный стул, цвет которого обычно чёрный. Изменения будут незаметны лишь тогда, когда в ЖКТ попадает немного крови.
Медиками принято считать, что если кровь равномерно смешана с калом, значит, проблема кроется в тонком кишечнике, желудке, а алая указывает на геморрой, анальную трещину.
Необходимо напомнить, что некоторые пищевые продукты окрашивают кал в тёмный цвет. Поэтому если дегтеобразный стул появилась после употребления черники, свёклы, гречки, рябины, а также активированного угля, не нужно паниковать. Такое может наблюдаться и по причине попадания в желудок крови во время кровотечения из носа.
При образовании данной патологии из-за язвы желудка, 12-персткой кишки боли прекращаются, стул приобретает чёрный цвет. При раке желудка характерно также образование слабого, рецидивирующего кровотечения, дегтеобразного стула. Типичным проявление для синдрома Меллори-Вейсса является обильная рвота, в массе которой имеется алая кровь. Заболевания Крона, язвенный колит во время кровопотери сопровождается ложными позывами на дефекацию, калом со слизью, кровью, гноем. Что касается рака прямой, ободочной кишки потеря кровяной жидкости здесь длительная, неинтенсивная, она смешивается с каловыми массами, в них также может иметься слизь.
Профузное кровотечение ЖКТ характеризуется степенями тяжести:
- Относительно удовлетворительное состояние – у пациента АД, гемоглобин и эритроциты в норме, незначительно повышен пульс, он находится в сознании.
- Среднетяжёлое состояние – у пациента бледнеет кожа, ускоряется сердечный ритм, снижается свёртываемость крови, появляется холодный пот, АД и гемоглобин снижается до отметки 80 мм. рт. ст. и на 50% соответственно.
- Тяжелое состояние – у пациента заторможенное восприятие окружающего, отекает лицо, АД менее 90 мм. рт. ст., пульс более 100 ударов в минуту, значительно снижен уровень гемоглобина.
- Кома – здесь не обойтись без экстренной реанимации.
Лечение желудочного кровотечения
Лечение умеренного желудочного кровотечения, не вызывающего значительного ухудшения состояния пациента, может проводиться амбулаторно или в отделении гастроэнтерологии. Для консервативной остановки кровотечения назначают гемостатические лекарственные средства, для коррекции постгеморрагической анемии применяются препараты железа. При возникновении острого, обильного кровотечения требуется обязательная госпитализация в стационар с использованием хирургического гемостаза.
При поступлении в отделение пациента с профузным желудочным кровотечением ему обеспечивают полный покой, надежный венозный доступ, начинают интенсивное восполнение объема циркулирующей крови кристаллоидными, коллоидными растворами и препаратами крови (свежезамороженная плазма, криопреципитат, эритроцитарная масса). На область желудка помещают пузырь со льдом. После относительной стабилизации состояния проводится экстренная остановка гастродуоденального кровотечения путем клипирования или лигирования кровоточащих сосудов при гастродуоденоскопии, прошивание кровоточащей язвы желудка. Если причиной кровотечения является язва желудка, проводится ее иссечение, а в некоторых случаях – резекция желудка (удаляется 2/3 органа и создается анастомоз между культей желудка и кишечником).
После осуществления инструментального гемостаза назначается антисекреторная и симптоматическая терапия, направленная на профилактику возникновения повторных желудочных кровотечений. Пациента следует уведомить о том, что несвоевременно распознанное желудочное кровотечение может привести к развитию выраженной анемии, геморрагического шока, острой почечной недостаточности, а в последующем — к полиорганной недостаточности и смерти
Именно поэтому так важно выполнять все рекомендации гастроэнтеролога, провести полный курс антисекреторной терапии
Отмечено, что в группе пациентов молодого и среднего возраста использование эндоскопического гемостаза в сочетании с антисекреторной терапией приводит к наилучшим результатам, частота рецидивов в этих возрастных группах минимальная. Однако у пожилых пациентов эффективность данной методики не столь высока, а достаточно частые случаи повторных желудочных кровотечений у больных в возрасте приводят к увеличению летальности от данного осложнения до 50%.
Диагностика
Узнать кровянистые испражнения обычно легко. Во избежание ошибок следует, однако, помнить, что после употребления препаратов железа или висмута испражнения имеют черный цвет, зависящий от образования сернистого железа или сернистого висмута. Употребление внутрь препаратов марганца также вызывает черную окраску кала. После внутреннего употребления препаратов кампешевого дерева каловые массы часто также принимают своеобразный темный цвет, который зависит от присутствия гематоксилина и иногда ошибочно объясняется кишечным кровотечением. Иногда за кровянистые испражнения ошибочно принимают испражнения, окрашенные желчным пигментом в зеленовато-черный цвет. Черный цвет кала после употребления черники также может иногда ввести в заблуждение. То же возможно и после употребления красного вина. Наконец после упорных запоров кал нередко принимает черный вид и может быть смешан с кровянистыми испражнениями. В общем уже достаточно микроскопического исследования, чтобы убедиться, в чем дело; во всяком случае, микроскопическое и спектроскопическое исследование, бензидиновая реакция устраняют всякие сомнения.
Кровянистые испражнения, однако, еще не доказывают непременно, что кровотечение произошло в самом кишечнике. Кровь может попасть в кишечник также из желудка. Это бывает не только при желудочных кровотечениях, но и при кровотечениях из пищевода, носа, глотки и даже при сильном кровохаркании. Чтобы предохраниться от возможных диагностических ошибок, прежде всего необходимо собрать подробный анамнез; кроме того надо выяснить, не определяются ли какие-либо изменения со стороны названных органов. Довольно трудно иногда отличить желудочное кровотечение от кровотечения из двенадцатиперстной кишки. Кровавая рвота и изменения содержания соляной кислоты в желудочном соке скорее говорят за желудочное кровотечение.
У новорожденных и грудных детей иногда бывают кровянистые испражнения, если кровь проглатывается во время родов или при сосании, когда на грудных сосках имеются трещины, или при операции заячьей губы.
Кровь может также попасть в кишечник, если аневризмы соседних артерий, например печеночной артерии, вскрываются в кишки.
Что касается решения вопроса о том, в каком отделе кишечника произошло кровотечение, то в этом отношении дает указания уже вид испражнений. Если кал тесно смешан с кровью, то кровь происходит из тонких кишок; напротив, если каловые массы только на поверхности своей покрыты кровью, то необходимо допустить, что кровотечение произошло из нижних отделов толстых кишок. Дегтеобразные испражнения тоже обыкновенно указывают на кровотечение в верхних отделах кишечника
Важно исследовать прямую кишку пальцем, чтобы убедиться в том, не зависит ли кровотечение от рака прямой кишки, полипа ее или геморроидальных шишек. Причины, вызвавшие кишечное кровотечение, также могут дать часто указания на то, в каком отделе кишечника произошло кровотечение
Причину кровотечения из кишечника обычно удается установить, в особенности если можно было предварительно наблюдать больного в течение некоторого времени.
При скрытых кишечных кровотечениях нужно руководствоваться при диагнозе тем, что в течение болезней, нередко ведущих к кишечным кровотечениям, внезапно наступают явления коллапса в связи с признаками острой анемии, для которых нельзя найти других причин.
Необходимо еще указать на то, что до наступления обильных кишечных кровотечений в испражнениях появляется иногда примесь небольших количеств крови, которую часто можно установить только путем микроскопического исследования кала.
Терапия кровотечений
Лечение в данном случае может включать следующие мероприятия:
- назначение медикаментов. Они позволяют стабилизировать состояние больного. Останавливают кровотечение. Предотвращают развитие осложнений;
- проведение операции. Считается крайней мерой. Необходимо в сложных ситуациях. Если медикаментозное лечение оказывается бессильным.
Терапия любого кровотечения начинается с подбора медикаментов. При этом больной должен соблюдать специальный режим. Ему запрещается выполнять упражнения и избегать любых нагрузок. Рекомендован постельный режим. Это позволит снизить риск рецидива.
Также пострадавшему прописывают особую диету. Из рациона исключаются тяжелые продукты, оказывающие раздражающее воздействие на слизистую. Под запретом острые, соленые и жареные блюда. Продолжительность диеты определяется лечащим врачом. Обычно для полного заживления очагов поражения требуется не менее полугода
Все это время больной должен уделять пристальное внимание своему здоровью. Требуется регулярно посещать гастроэнтеролога и проходить обследования для отслеживания динамики выздоровления
Нарушение установленных правил может привести к рецидиву и развитию серьезных осложнений.
Особенности питания
Больному назначается диета после желудочного кровотечения
Очень важно соблюдение предписанных правил:
- Допускается приём пищи лишь через пару часов после остановки кровотечения.
- Есть можно охлаждённые блюда, которые должны иметь жидкую, полужидкую консистенцию. Подойдёт каша, йогурт, пюре, суп, кисель, желе и др.
- Через время в рацион можно добавить варенные яйца, овощи и рыбу, приготовленные на пару, суфле из мяса, молоко, сливочное масло.
- Когда у пациента стабилизируется состояние, необходимо кушать через каждые два часа. В сутки нужно есть не более 400 мл.
Стоит знать, что для увеличения свёртываемости крови следует есть животные жиры, а уменьшить геморрагический синдром помогут продукты, содержащие в большом объеме витамин С, К, Р.
Говорить о прогнозе можно исходя из степени тяжести кровопотери, своевременной терапии. Если имеет место быть хроническое кровотечение с низкой интенсивностью, прогноз относительно благоприятен, а вот профузное желудочное кровотечение имеет плохой прогноз, причиной чего является трудность диагностирования, в результате чего и позднее начало лечения.
В качестве профилактических мер, следует заботится о своём здоровье, а именно вести здоровый и активный образ жизни, каждый год проходить медицинский осмотр, чтобы выявить заболевания, которые могут спровоцировать данную патологию, на ранней стадии. Будьте здоровы!
Признаки, симптомы и первая помощь при кишечном кровотечении
Заболевание имеет ряд характерных признаков, они зависят от вида состояния и от заболевания, которое привело к потере биологической жидкости.
Какие симптомы внутреннего кровотечения в кишечнике:
- Боль в животе.
- Общая слабость.
- Бледность кожных покровов.
- Привкус железа во рту.
- Изменение цвета каловых масс.
- Рвота или диарея с кровью.
На фоне инфекционного заболевания, помимо крови в кале у человека поднимается температура, возникают признаки интоксикации организма.
Слабость, бледность кожных покровов, снижение уровня АД – это признаки железодефицитной анемии, которая развивается при умеренном и незначительном кровотечении.
Но если же потери биологической жидкости носят острый характер, наблюдается резкая боль в животе, потеря сознания, частые позывы к дефекации с выходом сгустков крови и слизи.
Признаки кровотечения в кишечнике могут нарастать, носить скрытый характер, проявляться периодически. При сборе анамнеза, пациент припоминает 2–3 случая, когда он заметил появление прожилок красного оттенка в кале, изменение его цвета.
О чем расскажет оттенок
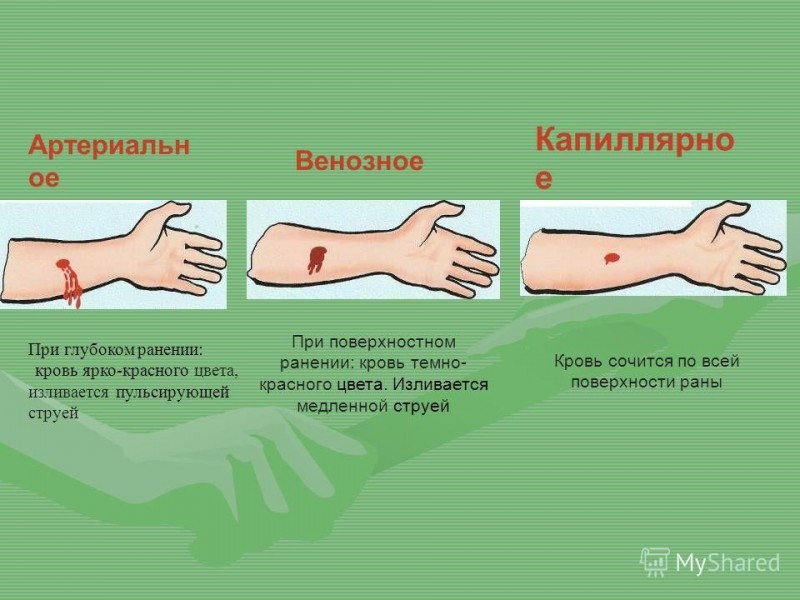
О том, какой характер носит кровотечение рассказать может цвет каловых масс:
- если стул изменил оттенок, стал темным, жидким и человек жалуется на частые позывы, то потери крови обильные;
- если в кале есть сгустки крови и слизи, стул имеет яркий красный или алый оттенок, то кровотечение носит либо умеренный, либо обильный характер;
- если каловые массы не изменили цвет и лишь иногда на их поверхности появляются прожилки, напоминающие кровь, то потери биологической жидкости незначительны.
По оттенку фекалий доктор может определить, в какой части кишечника расположен очаг кровотечения:
- Если стул темный, то обследовать стоит толстый кишечник.
- Если каловые массы имеют более яркий оттенок – тонкий кишечник.
- Если же кровь появляется после опорожнения и напоминает алую струйку, находящуюся на поверхности, то причиной такого явления считается геморрой.
Как признак заболевания:
- туберкулез кишечника: длительная диарея с примесью крови, значительная потеря веса, общая интоксикация организма;
- неспецифическое воспалительное заболевание: поражение глаз, кожных порывов и суставов;
- инфекции: повышение температуры тела, длительного течения диарея с примесью слизи и крови;
- геморрой и анальная трещина: боль в области промежности, затрудненное опорожнение кишечника, кровь на туалетной бумаге;
- онкологические опухоли: боль в области живота, обильная рвота с кровью, снижение аппетита, ухудшение общего самочувствия.
Если кал изменил цвет, а акт дефекации не доставляет человеку дискомфорта, нет боли и самочувствие нормальное, то причиной всему могут быть употребляемые накануне продукты. Окрасить каловые массы могут фрукты, ягоды и овощи (черника, гранат, свекла и т. д.).
Как остановить кишечное кровотечение
Если потери крови носят обильный характер, то в домашних условиях необходимо оказать человеку первую помощь:
- Уложить его на ровную поверхность.
- Положить на область живота лед или бутылку с холодной водой.
- Вызвать Скорую помощь.
Чего делать не рекомендуется:
- пить горячие напитки;
- принимать пищу;
- купаться в горячей ванной.
Запрещается выполнять любые физические нагрузки, которые могут стать причиной повышения уровня АД и усиления интенсивности кровотечения.
Когда прибудет бригада врачей, она окажет пациенту следующую помощь:
- измерит уровень артериального давления;
- внутривенно введет препараты, кровоостанавливающего действия.
Установить причину патологического состояния без специального оборудования у медиков не получиться. По этой причине человеку сделают инъекцию препарата, который поможет уменьшить интенсивность потери крови. После укола больного уложат на носилки и отвезут в больницу.