Аномалии развития члена
Содержание:
Почечные аномалии
Нарушения почек возникают в период эмбрионального развития или после рождения. Они проявляются в структуре и месторасположении парного органа. Подробно ознакомиться с темой можно, изучив руководство по урологии А.В Люлько и Н.А. Лопаткина. Согласно классификации МКБ, различают аномалии количества, локализации и формы.
Сращенные почки
Группа пороков включает различные модификации парного органа. Наиболее часто встречаются следующие формы:
- галетообразная – объединение медиальной поверхности;
- подкова – сращивание верхней или нижней части.
В практике реже, но все же выявляется парный орган в виде палочки или буквы S. Такая форма обусловлена особенностями соединения поверхностей.
Отсутствие почки
В ходе диагностического исследования довольно часто выявляется недостаток одной почки или ее полную неработоспособность вследствие недоразвития. При этом наблюдаются аномалии ее мочеточника. Поскольку признаки отсутствуют, патология первое время считается вариантом нормы. Выполнение всех функций берет на себя здоровый орган, но постоянные перегрузки постепенно приводят к его изнашиванию, что проявляется характерными симптомами.
Гипоплазия органа
Довольно часто выявляется патологическое нарушение, проявляющееся нестандартными размерами почки. Если, несмотря на миниатюрные габариты, она прекрасно справляется со своими функциями, и отток через мочеточниковый канал не затруднен, терапевтического лечения или оперативного вмешательства не требуется.
Дистопия
Врожденный порок характеризуется нестандартным анормальным расположением одной или обеих почек.
Различают следующие нетипичные локализации органа:
- поясничную;
- подвздошную;
- торокальную;
- тазовую;
- перекрестную.
Для любого типа аномалии характерными считаются абдоминальные боли. В зависимости от конкретной формы они могут сочетаться с нарушениями в работе кишечника, мочевыделительной системы, в частности, с затрудненным оттоком урины. Патология оказывает влияние на строение опорно-двигательного аппарата.
Дополнительная почка
Врожденная количественная аномалия проявляется в виде формирования третьего органа, обладающего меньшими размерами, и локализующегося ниже основной топографической линии. Как правило, он функционирует самостоятельно, поскольку имеет собственный мочеточник и систему кровоснабжения. Корригирующая операция показана в случае расширения почечной лоханки, развития пиелонефрита или опухолевого процесса.
Дисплазия
Подобный синдром характеризуется аномальным развитием паренхимы. Патологические изменения затрагивают непосредственно ткани почки, в которых при микроскопическом исследовании можно обнаружить хрящевые включения, а также элементы эмбриональной, клубочковой нефробластомы. Нередко дисплазия сочетается со стенозом мочеточника, что затрудняет отток урины.
Сосудистые патологии
Врожденные пороки развития мочеполовой системы могут быть обусловлены не только особенностями расположения внутри тела, структурой и количеством органов, но также и нетипичным строением их собственной сети кровоснабжения.
В клинической практике наблюдаются следующие патологии сосудов, снабжающих почки кровью.
- Врожденные видоизменения почечных вен. По количеству они делятся на добавочные и множественные, по локализации и форме – экстракавальные, ретроаортальные, кольцевидные.
- Количество и топография почечных артерий. Выделяют добавочные, двойные или множественные сосуды.
- Отклонения в структуре и форме артериальных столов. К ним относятся: фибромускулярный стеноз – избыточное количество мышечной ткани, аневризма – трансформация сосудистых стенок и их утолщение вследствие отсутствия волокон мускулатуры, артериовенозные фистулы – «перекрытия» в устье обеих систем.
Важно знать! Данные аномалии не сопровождаются какими-либо симптомами и выявляются только в ходе диагностических мероприятий. Но вовремя непринятые меры способны привести к разрыву аневризмы, что повлечет за собой массивное кровотечение и даже инфаркт почки
Удвоение органа
Патология, характеризующаяся сращением двух почек по вертикали верхней и нижней плоскости. Таким образом, орган становится вдвое длиннее, но одна из его половин оказывается недоразвитой. При этом каждая часть имеет собственный мочеточник и систему кровоснабжения. Различают одно- или двустороннее удвоение, полное или неполное.
ИННЕРВАЦИЯ
Иннервация половых органов осуществляется от симпатических и спинномозговых нервов.
Волокна
симпатической части вегетативной нервной системы идут от солнечного
сплетения и на уровне V поясничного позвонка образуют верхнее подчревное
сплетение (plexushipogastricussuperior). От него отходят волокна, образующие правое и левое нижние подчревные сплетения (plexushipogastricus superioretdexterinferior). Нервные волокна от этих сплетений идут к мощному маточно-влагалищному, или тазовому, сплетению (plexusuterovaginalis, s. pelvicus).
Маточно-влагалищные
сплетения располагаются в параметральной клетчатке сбоку и сзади от
матки на уровне внутреннего зева и шеечного канала. К этому сплетению
подходят ветви тазового нерва (n. pelvicus).
Симпатические и парасимпатические волокна, отходящие от
маточно-влагалищного сплетения, иннервируют влагалище, матку, внутренние
отделы маточных труб, мочевой пузырь.
Яичники иннервируются симпатическими и парасимпатическими нервами из яичникового сплетения (plexusovaricus).
Наружные половые органы и тазовое дно в основном иннервируются половым нервом (n. pudendus).
Тазовая
клетчатка хорошо развита в полости малого таза, окружает все его
органы, образуя следующие отделы: пред- и околопузырный; околоматочный и
околовлагалищный; околокишечный. На одних участках клетчатка рыхлая, на
других тяжистая, но все ее отделы связаны между собой.
Нормальное положение женских половых органов обеспечивают следующие факторы:
— собственный тонус
половых органов, зависящий от уровня
половых гормонов
— согласованная
деятельность диафрагмы, брюшного пресса
и мышц тазового таза обеспечивающее
нормальное внутрибрюшное давление
— подвешивающий
аппарат матки (круглые, широкие связки
матки, собственные связки яичника)
— закрепляющий
аппарат матки (крестцово-маточные,
кардинальные, маточно-пузырные связки)
— поддерживающий
аппарат (три этажа мышц тазового дна)
В детском возрасте
матка располагается значительно выше,
а в старческом (в связи с атрофией мышц
тазового дна) — ниже, чем в репродуктивном
периоде жизни женщины.
На положение
матки и придатков могут влиять:
— изменения
внутрибрюшного давления
— наполнение или
опорожнение мочевого пузыря и
кишечника
— беременность
Неправильными
положениями гениталий
считаются отклонения от нормального
положения в малом тазу, носящие
стойкий характер, а также нарушения
нормальных соотношений между отделами
и слоями женских половых органов.
Причины:
— воспалительные
процессы
— опухоли
— травмы
— тяжелый физический
труд
— патологические
роды
— инфантилизм,
астения
Классификация
неправильных положений женских половых
органов.
1. Смещение всей
матки в полости таза (диспозицио):
А. По горизонтальной
плоскости:
— Смещение кпереди
(антепозиция)
— Смещение кзади
(ретропозиция)
— Смещение влево
(синистропозиция)
— Смещение вправо
(декстропозиция)
Б. По вертикальной
плоскости:
— Приподнятие матки
— Опущение матки
— Выпадение матки
(проляпся)
2. Смещение отделов
и слоев матки по отношению друг к другу:
— патологические
наклонения матки кпереди (антеверзио)
— кзади (ретроверзио)
— вправо или влево
3. Перегиб матки:
— кпереди
(гиперантефлексио)
— кзади (ретрофлексио)
— вправо или влево
4. Поворот матки
5. Перекручивание
матки
6. Выворот матки
Изменением
позиции —
смещения всей матки по горизонтальной
плоскости, при которых сохраняется
нормальный тупой угол между шейкой и
телом. Различают смещение матки кпереди,
кзади и в стороны (вправо и влево).
Антепозиция —
смещение матки кпереди — наблюдается
как физиологическое явление при
переполненной прямой кишке. Встречается
при опухолях или выпоте (кровь, гной),
находящихся в прямокишечно-маточном
углублении.
Ретропозиция —
смещение матки кзади — бывает при
переполненном мочевом пузыре,
воспалительных процессах, опухолях,
расположенных кпереди от матки,
возникает в результате тяжелых
воспалительных процессов, которые
ведут к подтягиванию матки к задней
стенке таза.
Латеропозиция —
боковое смещение матки — вправо или
влево. Эти смещения матки чаще всего
обусловлены наличием воспалительных
инфильтратов в околоматочной клетчатке
(матка вмещается в противоположную
сторону), опухолями придатков, спаечным
процессом (матка смещается в сторону
спаек).
Диагноз устанавливается
при бимануальном исследовании.
Лечение заключается
в устранении причины, вызвавшей диспозицию
матки.
Классификация патологий
Специалистами выделяются такие типы врожденных дефектов у женщин, как:
- отсутствие органа: абсолютное – агенезия, частичное – аплазия;
- изменение просвета: полное перекрытие просвета тканями либо неполное развитие – атрезия, сужение – стеноз;
- изменение размера: гипоплазия или гиперплазия.
Развитие лишних органов или их частей называется мультипликацией. Чаще отмечается удвоение. Такие аномалии, как формирование цельной анатомической структуры путем соединения нескольких органов именуют слиянием. Неправильное расположение – эктопия.
Также данный вид нарушений имеет три степени тяжести:
- I степень – несерьезные, которые не влияют на функцию гениталий;
- II степень – средней тяжести, которые влияют на работу репродуктивной системы, однако оставляют возможность забеременеть;
- III степень – тяжелые, которые подразумевают неизлечимое бесплодие.
Фимоз
Фимоз — рубцовое сужение отверстия крайней плоти, препятствующееобнажению головки полового члена.У мальчиков до 3-5 лет крайняя плоть обычно полностью прикрываетголовку полового члена и свисает в виде кожного хоботка сузким отверстием. В процессе роста полового члена головка раздвигаетпрепуциальный мешок, и выведение её становится свободным.Поэтому у детей первых лет жизни фимоз считают физиологическим,не требующим лечения.
Клиническая картина и диагностика
Принято различать гипертрофический и атрофический фимозы. Первый характеризуется избыточным развитием крайнейплоти, при втором она плотно облегает головку и имеет точечное отверстиес каллёзными краями.Нередко внутренний листок крайней плоти бывает спаян с головкойполового члена нежными эмбриональными спайками (синехиями). Это может способствовать скоплению смегмы, служащей хорошейпитательной средой для микроорганизмов. Поэтому плохойтуалет наружных половых органов у мальчиков первых лет жизниможет привести к развитию баланопостита — воспаления головкиполового члена и крайней плоти. При стихании воспалительного процессав области отверстия крайней плоти нередко образуются рубцы,препятствующие не только выведению головки полового члена, но ивызывающие нарушения мочеиспускания. Затруднение оттока мочи,в свою очередь, может стать причиной восходящей инфекции и привестик развитию цистита и пиелонефрита.Основные жалобы при рубцовом фимозе — нарушение мочеиспусканияи невозможность выведения головки полового члена. Вовремя мочеиспускания ребёнок беспокоится, тужится. Моча, попадаяв препуциальный мешок, раздувает его и через суженное отверстиевыходит тонкой струйкой или каплями. В случае присоединениявоспалительного процесса появляются боли в области головкиполового члена и крайней плоти, отёк и гиперемия; из препуциаль-ного мешка выделяется гной.При внимательном осмотре диагностика не трудна, но следует предостеречьот насильственного выведения головки во избежание травмированиякрайней плоти.
Лечение
При рубцовом фимозе показано оперативное вмешательство —круговое иссечение листков крайней плоти.В случае развития баланопостита лечение начинают с консервативныхмероприятий: промывания препуциального мешка слабымраствором перманганата калия или 1% водным раствором хлоргек-сидина с последующим введением хлоргексидина+лидокаина. Манипуляциивыполняют шприцем без иглы 1-2 раза в день. Головкупри этом не обнажают. Лечение продолжают 2—5 дней. После ликвидациивоспалительного процесса ребёнок нуждается в наблюдении.Развитие Рубцовых изменений в области наружного отверстиякрайней плоти — показание к оперативному вмешательству. Рецидивирующийбаланопостит, не поддающийся консервативному лечению,— показание к обрезанию крайней плоти, даже в случаях отсутствияв ней выраженных Рубцовых изменений.
Пороки развития нижнего отдела влагалища
Врожденные пороки влагалища обычно выявляют по отсутствию менархе или затруднениям при половом акте. Наиболее распространенные пороки обусловлены неполной регрессией вольфовых протоков. Из остатков вольфова протока могут образовываться кисты, расположенные возле производных мюллерова протока. Такие кисты, расположенные по боковой стенке влагалища, известны как кисты гартнерова канала. Другие остатки вольфова протока, такие как кисты возле маточных труб, придаток яичника и околояичник, обнаруживаются случайно во время операций. Обычно кисты гартнерова канала не имеют клинического значения, однако в тяжелых случаях они могут препятствовать оттоку менструальной крови.
В отсутствие вирилизации и при наличии нормальных женских вторичных половых признаков обнаружение слепо заканчивающегося влагалища дает основание заподозрить агенезию влагалища или тестикулярную феминизацию. Как было сказано выше, причиной тестикулярной феминизации служит дефект рецептора андрогенов у лиц с кариогипом 46,XY.
Наружные половые органы у таких больных развиваются по женскому типу, несмотря на то что уровень тестостерона в их сыворотке нормальный, а мюллеровы протоки регрессируют. Агенезия влагалища встречается с частотой 1 на 4000— 10 000 женщин. Больные с агенезией влагалища имеют кариотип 46,XX. У них могут отсутствовать не только влагалище, но и другие производные мюллеровых протоков.
Нарушение слияния мюллеровых протоков с мочеполовым синусом приводит к появлению во влагалище поперечной перегородки. Обычно она располагается между средней и верхней третью влагалища—в месте, где сливаются эти структуры в процессе эмбриогенеза, однако может иметь и иную локализацию, что, возможно, указывает на разные механизмы ее возникновения, такие как пролиферация мезодермы влагалища. В зависимости от длины поперечной перегородки может потребоваться либо закрытие дефекта кожным лоскутом, либо полная реконструкция влагалища. Поэтому до операции следует выполнить МРТ, чтобы оценить степень нарушений.
Реконструкцию влагалища при пороках его развития необходимо проводить с учетом анатомии соседних органов (включая кишечник, мочевые пути и внутренние половые органы). Кроме того, следует учитывать степень нарушений, а также обусловленные ими нарушения функции органа. Агенезию влагалища лечат преимущественно консервативно, используя влагалищные расширители. Методика Франка состоит в ежедневном введении в преддверие влагалища расширителей возрастающего диаметра. При таком способе лечения эффект обычно наступает через несколько месяцев. Инграм предложил закреплять расширители на специальном сидении, похожем на седло велосипеда. Все методики требуют от больных усердия и высокой мотивации избежать хирургического лечения. Если больная не начинает регулярную половую жизнь, ей приходится продолжать использовать расширители для профилактики стеноза влагалища. Тем не менее недавние сообщения подтвердили, что консервативное лечение эффективно в 90—95% случаев.
По желанию больных и при неэффективности консервативного лечения проводят кольпопоэз. Современные процедуры являются лапароскопическими модификациями операций, ранее выполнявшихся путем лапаротомии. При операции по способу Мак-Инду (лапароскопическая модификация по Вичетти) острым путем рассекают слизистую преддверия влагалища. Затем создают канали вводят специальную форму, на которой швами закреплен расщепленный кожный лоскут (эпидермисом внутрь). Через 10 сут форму удаляют. Операция по Давыдову включает три стадии, в которые входят рассечение ретровезикулярного пространства с абдоминальной мобилизацией сегмента брюшины и последующей фиксацией брюшины к входу во влагалище. Вульвовагинопластика по Вильямсу позволяет создать искусственное влагалище, используя кожу вульвы. Такая операция предпочтительна при значительном укорочении влагалища в сочетании с выраженным фиброзом и нарушением регенерации тканей после обширных хирургических вмешательств или лучевой терапии.
Образование
- Диплом о высшем медицинском образовании получил в 2002 году, после окончания Медицинского университета имени Василия Ивановича Разумовского, г. Саратов.
- В 2012 году защитил кандидатскую диссертацию, которая была посвящена изучению кислородтранспортной активности крови и особенностям нарушений гемостаза у больных острым пиелонефритом. На данное время имеет высшую квалификационную категорию.
- Клиническую ординатуру и аспирантуру проходил на базе Саратовского государственного медицинского университета им. Василия Ивановича Разумовского. Здесь же проходил специализацию и сертификационные курсы.
Аномалии развития наружных женских половых органов
-
Агенезия клитора–
полное отсутствие клитора вследствие
его незакладки. Встречается крайне
редко. -
Гипертрофия клитора
(син.: клитеромегалия)
– увеличение размеров клитора,
наблюдается при адреногенитальном
синдроме. -
Гипоплазия больших половых
губ – встречается в составе синдромов
множественных аномалий. -
Гипоплазия клитора–
встречается чрезвычайно редко. -
Пороки вульвы и промежности– сочетаются, так имеют общий эмбриогенез.
Разделят на несколько групп:
А) Свищи
ректовестибулярные – встречаются
часто.
Б) Свищи
ректовагинальные – встречаются часто.
В) Свищи
ректоклоакальные – встречаются часто.
Г) Частично
маскулинизированная промежность с
заращением анального отверстия и/или
влагалища.
Д) Расположенное
спереди анальное отверстие.
Е) Промежность
желобоватая.
Ж) Канал промежностный.
|
Интерсексуальные
состояния
Гермафродитизмом, или
двуполостью, именуют нарушения развития
половых органов, когда в их строении
сочетаются признаки и мужского, и
женского пола. Слово «гермафродит»
происходит из греческой мифологии. Так
называли сына богов Гермеса и Афродиты,
который был соединен в одном теле с
нимфой Салманидой. Сохранились античные
изображения гермафродитов, представляющие
существо с широким тазом, молочными
железами и небольшим половым членом.
-
Гермафродитизм истинный
(син.: амбисексуальность,
двуполость) – наличие
в одном организме половых клеток обоего
пола и обоих половых аппаратов. Различают
несколько форм:
А)
Гермафродитизм истинный билатеральный
– с каждой стороны имеется овотестис
(гонада, имеющая мужские и женские
половые клетки) или яичко и яичник.
Б)
Гермафродитизм истинный унилатеральный
– с одной стороны нормальная гонада, с
другой – овотестис.
В)
Гермафродитизм истинный альтернативный
(син.: гермафродитизм
истинный латеральный)
– с одной стороны – яичко, с другой –
яичник.
Яичники и овотестис
расположены в брюшной полости или
паховом канале, яичко – в мошонке или
паховом канале. Чем больше тестикулярной
ткани, тем больше вероятность опущения
яичек в мошонку. Гистологически строение
яичников нормальное, в яичках отсутствует
сперматогенез, имеется большое количество
клеток Лейдига. Вторичные половые
признаки носят чаще смешанный характер.
Этиология: 1) мозаицизм 46, XX
/ 46, XY
или 46, XX
/ 47, XXY;
2) транслокация участка Y-хромосомы
на Х-хромосому или аутосому; 3) генная
мутация. Тип наследования неизвестен.
-
Гермафродитизм ложный
(син.: псевдогермафродитизм)
– характеризуется несоответствием
между структурой гонад и строением
наружных половых органов. Различают:
А)
Гермафродитизм ложный мужской
– у больных имеются яички, а наружный
половые органы сформированы по женскому
типу или имеют ту или иную степень
феминизации. По фенотипическим проявлениям
различают 3 формы:
1) феминизирующая
– женский тип телосложения,
2)
вирильная, или маскулинизирующая –
мужской тип телосложения,
3)
евнухоидная – евнухоидный тип
телосложения.
Признаки мужского ложного
гермафродитизма имеются при синдроме
дисгенезии гонад и
синдроме неполной
маскулинизации. У
больных с этими синдромами имеются
функционально и морфологически
неполноценные внутренние половые
органы, в зависимости от формы заболевания
либо мужские и женские, либо только
мужские, а наружные половые органы имеют
признаки обоих полов.
Б)
Гермафродитизм ложный женский –
у больных имеются яичники, наружные
половые органы развиты по мужскому
типу. Среди больных с ложным женским
гермафродитизмом наиболее часто
диагностируется врожденный адреногенитальный
синдром.
|
Строение органов мужской половой системы
Внешние половые органы
Половой член – орган, который состоит из трех тел, одного губчатого и двух пещеристых. Перед половым актом в пещеристые тела начинает поступать кровь. Из-за этого они существенно увеличиваются в размерах. В то же время, губчатое тело не участвует в процессе насыщения кровью, и содержит мочеиспускательный канал. На поверхности головки полового члена, находится тонкий слой кожи, содержащий большое количество нервных окончаний. Так как это самое чувствительное место, оно покрыто ещё одним слоем кожи, который называется крайняя плоть, вырабатывающая препуциальную смазку или смегму.
Мошонка – орган, который предназначен для защиты яичек от различных окружающих факторов. На фото строения мужских половых органов в температурном сенсоре, можно увидеть особый температурный режим. Внутри мошонки температура составляет 34-35 градусов Цельсия. Когда температура тела повышается и необходимо её понизить – мошонка расширяется, тем самым отдаляя содержащиеся в ней органы(яички) от организма, а когда тепла не хватает – сжимается.
Яички. Их главная функция заключается в создании сперматозоидов и насыщение крови тестостероном. Расположены внутри мошонки и имеют разное расстояние от тела. Чтобы яички могли нормально функционировать, их температурный режим должен быть примерно на четыре градуса меньше общей температуры тела. Высокая температура нарушает процесс создания новых сперматозоидов и может лишить мужчину репродуктивной функции на неопределенный срок. Так устроено анатомическое строение мужских половых органов.
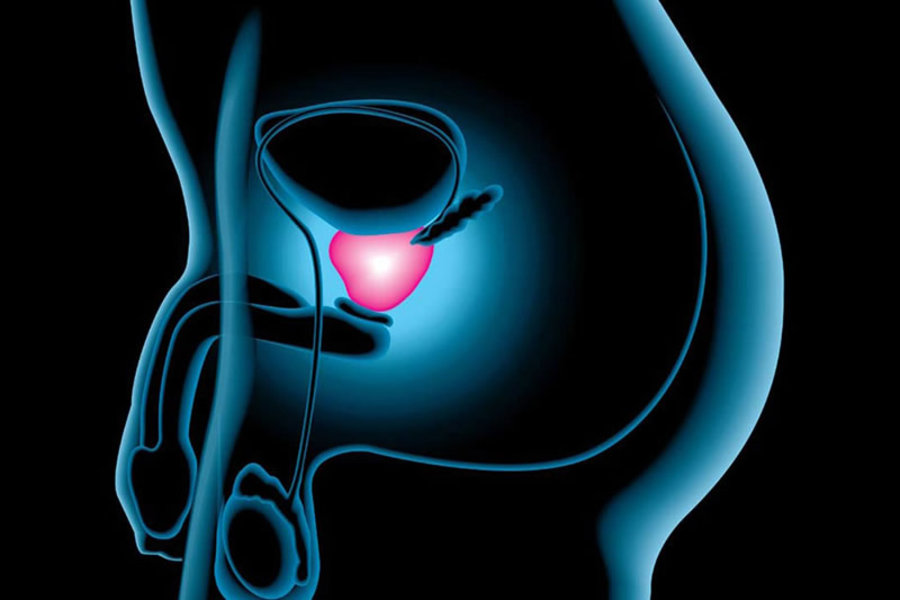
Простата. Железа, которая выделяет особые вещества (секреты), насыщающие сперму. Выделения происходят при сокращении мышц железы. Самое обильное выделение секретов происходит во время эякуляции. Секрет предстательной железы – неоднородная жидкость бело-серого оттенка, которая выполняет транспортную функцию для сперматозоидов, доставляя их до наружного отверстия уретры, через весь семявыводящий канал.
Семявыводящие каналы. Специальные органы, прикрепленные к яичным придаткам и выполняющие функцию транспортировки спермы к семенному пузырьку, переходя в семявыводящий проток. Где уже осуществляется транспортировка спермы со всеми дополнительными секрециями до наружного отверстия уретры, при получении оргазма.
Семенные пузырьки. В строении органов мужской половой системы, предусмотрен механизм дополнительного насыщения. Чтобы обогатить сперматозоиды и придать им наибольшую устойчивость, при попадании во влагалище, во время прохода через семенные пузырьки, выбрасывается белковое вещество. Оно содержит большое количество фруктозы, которая способствует повышению активности сперматозоидов.
Семенной канатик. Связывает придаток яичка с семенным пузырьком. Выполняет задачу по выведению спермы к протоку, и кровообращения. Состоит из нескольких каналов. По одному происходит выброс спермы, в другом находятся артерии и вены. Видео строения мужских половых органов может наглядно отразить строение и процессы, происходящие в семенном канатике.