Аппендицит у детей
Содержание:
Особенности симптомов в зависимости от возраста ребенка
Острый аппендицит может случиться у ребенка в любом возрасте, начиная с рождения. Пик диагностики данного заболевания приходится на 12–19 лет и составляет 70–75% от общего числа случаев его выявления в детском возрасте. У грудничков и малышей до 3 лет оно развивается крайне редко (до 5%). Частота возникновения аппендицита у дошкольников составляет 10–12% случаев. Согласно данным статистики, у девочек аппендицит диагностируют в 2 раза чаще, чем у мальчиков.
Особенностью воспалительного процесса в аппендиксе у детей является то, что он проходит в более тяжелой, чем у взрослых, форме, часто может протекать в скрытом виде и сопровождаться нетипичными клиническими симптомами. Это значительно затрудняет диагностику и своевременное начало лечения заболевания.
Конкретные признаки острого аппендицита определяются возрастом ребенка, локализацией червеобразного отростка, тяжестью воспалительного процесса, состоянием иммунной и центральной нервной системы.
Признаки аппендицита у детей до 3 лет
У малышей до 3 лет аппендицит сопровождается высокой температурой тела (до 38°С и более), многократными, не приносящими облегчения приступами рвоты, расстройством кишечника в виде диареи с небольшой примесью слизи в кале. Первыми признаками воспаления в червеобразном отростке становятся вялость, отказ от еды, капризы, перепады настроения, нарушения сна и снижение общей активности ребенка. Все эти симптомы неспецифичны, являются признаками общего недомогания и характерны почти для всех острых воспалительных процессов в организме ребенка, что требует проведения тщательной дифференциальной диагностики.
Дети до 3 лет не в состоянии объяснить, что с ними происходит и точно показать на источник боли. Заподозрить аппендицит в этом возрасте родители могут, если при прикосновении к животу, даже случайном, например, при переодевании или взятии на руки, малыш вздрагивает и кричит вследствие усиления болевых ощущений. Живот при этом твердый и напряженный. Также ребенок может совершать быстрые движения ножками, подтягивать к себе правую ножку или ложиться на правый бок с согнутыми коленками, чтобы облегчить боль.
Важно: У маленьких детей на фоне аппендицита вследствие рвоты, диареи и высокой температура существует риск развития обезвоживания
Признаки аппендицита у детей от 3 до 7 лет
Дети от 3 до 7 лет при возникновении аппендицита в большинстве случаев уже могут пожаловаться родителям на боль в зоне пупка, переходящую в правую подвздошную область. Характер боли постоянный, интенсивность ее вначале не очень выражена, но она усиливается при движении ребенка и положении тела на левом боку. Среди других симптомов аппендицита у ребенка возможны:
- тошнота, однократная рвота;
- поднятие температуры тела до 38°С;
- задержка стула;
- слабость, вялость;
- потеря аппетита;
- проблемы со сном.
При прогрессировании болезни и развитии осложнений появляется сухость во рту, чувство жажды, изменение окраски кожного покрова.

Признаки аппендицита у детей старше 7 лет
У детей старше 7 лет симптомы воспаления аппендикса не отличаются от аналогичных симптомов у взрослого человека. Отмечаются боли в правой подвздошной области, усиливающиеся при любом изменении положении тела, отказ от еды, тошнота, повышение температуры тела до субфебрильных значений. Наблюдается несоответствие температуры тела и пульса. В норме при подъеме температуры тела на 1°С частота пульса увеличивается на 10 ударов в минуту. При аппендиците же пульс имеет более высокие значения, хотя температура повышается незначительно.
Симптомы аппендицита при атипичном расположении аппендикса
Типичным расположением аппендикса является место перехода тонкого кишечника в толстый. Но примерно в 30% случаев он располагается в других областях, например под печенью или около стенки желчного пузыря, в малом тазу, за восходящим отделом толстой кишки или даже в левой подвздошной области. При атипичном расположении аппендикса у ребенка распознавание симптомов заболевания осложняется.
При расположении аппендикса в области малого таза отмечается учащенное мочеиспускание, боль локализуется в надлобковой зоне в нижней части живота, может отдавать в промежность. Мышечное напряжение выражено слабо или вообще отсутствует.
Если червеобразный отросток у ребенка находится позади слепой кишки, напряжение живота и болевые ощущения будут выражены слабее, чем при типичном расположении. При этом боль проявляется в области поясницы, иррадиирует в пах по ходу мочеточников.
При расположении аппендикса под печенью в случае его воспаления болевые ощущения локализуются в области правого подреберья, отмечается мышечное напряжение и усиление боли при пальпации.
Профилактика
Застраховаться от появления аппендицита практически невозможно. В любом возрасте это заболевание может застать врасплох. Однако при выполнении следующих условий можно несколько снизить вероятность появления аппендицита у своего ребенка:
- Гигиена питания. Не употребляйте чрезмерное количество грубой клетчатки. У фруктов и овощей желательно снимать кожицу перед употреблением. В кожуре содержится много клетчатки, которая в большом количестве может спровоцировать появление аппендицита.
- Профилактика и контроль за глистными инвазиями. Регулярно сдавайте анализ кала на наличие гельминтов. Это позволит своевременно вылечить все паразитарные болезни. Следите за малышами до пяти лет, у них довольно часто могут появиться . Прививайте малышу правильные привычки: обязательно мыть руки до и после еды, а также перед и после посещения туалета. В обязательном порядке контролируйте, помыл ли кроха руки после прогулки на улице или посещения любого общественного места.
- Следите за разбросанными игрушками! Малыши до трех лет часто тянут все незнакомые предметы в рот, чтобы попробовать их на вкус. При проглатывании инородных предметов это может вызвать закупорку слепой кишки и спровоцировать аппендицит.
- Все малыши с иммунодефицитами и другими болезнями, при которых значительно снижается иммунитет, должны обязательно наблюдаться у иммунолога. Активный и сильный иммунитет является гарантией отличной защиты от разных бактериальных инфекций, которые также могут спровоцировать аппендицит у малыша.
- Диспансерное наблюдение у гастроэнтеролога при наличии хронических заболеваний желудочно-кишечного тракта. Если у малыша есть не пролеченное вовремя заболевание пищеварительной системы, то в любой момент может возникнуть воспаление. Особенно часто аппендицит может возникнуть у малышей с хроническим колитом или холециститом.

Лечение аппендицита должно быть своевременным и быстрым. Промедление в оказании медицинской помощи при этом заболевании недопустимо! Только проведение экстренной хирургической операции поможет вовремя излечить болезнь и сохранить жизнь вашему малышу. Заподозрить заболевание можно самостоятельно, но вызвать скорую или детского врача следует обязательно.
О чем может свидетельствовать боль в животе у ребенка, смотрите в следующем видео.
Роль аппендикса
Некоторые пациенты задаются вопросом: если аппендицит — достаточно опасное заболевание, которое может возникнуть у любого человека, то, может, целесообразно было бы в профилактических целях удалять аппендикс, чтобы избежать развития патологии?
Раньше считалось, что червеобразный отросток — это рудимент. То есть когда-то аппендикс имел несколько иной вид и был полноценным органом: люди, жившие в далекие времена, питались совсем иначе, и червеобразный отросток участвовал в процессах пищеварения. Вследствие эволюции пищеварительная система человека изменилась. Аппендикс начал передаваться потомкам в зачаточном состоянии и перестал выполнять какие-либо полезные функции. В начале 20 века даже удаляли червеобразные отростки у грудных детей — с целью профилактики аппендицита
Тогда и выяснилось, что важность аппендикса сильно недооценивают. У пациентов, которым в детстве вырезали червеобразный отросток, значительно снижался иммунитет, они гораздо чаще, чем другие, страдали различными заболеваниями
Также у таких людей наблюдались проблемы с пищеварением. Поэтому со временем врачи отказались от практики удаления аппендикса в профилактических целях.
Современные ученые считают, что в человеческом организме нет ненужных органов, и если рудименты продолжают передаваться из поколения в поколение, значит, они выполняют какие-то функции (иначе бы давно «отмерли»). Если они не беспокоят пациента, то нет никакой необходимости удалять их в профилактических целях. Существует несколько научных теорий относительно роли аппендикса в организме современного человека, наиболее распространенными из которых являются следующие:
- Червеобразный отросток является частью иммунной системы. В стенке аппендикса содержится большое количество лимфоидной ткани, синтезирующей лимфоциты. Лимфоциты — это клетки крови, обеспечивающие защиту организма от чужеродных частиц и инфекций.
- Аппендикс помогает поддерживать баланс полезной кишечной микрофлоры. Кишечник заселен микроорганизмами, участвующими в процессах пищеварения. Одни из них безоговорочно полезны и не представляют угрозы для организма ни при каких обстоятельствах. Другие — условно-патогенные, то есть становятся опасными только при соблюдении ряда условий. В здоровом организме между всеми микроорганизмами поддерживается необходимый баланс. При развитии инфекционных заболеваний ЖКТ (сальмонеллеза, лямблиоза, дизентерии, ротавирусной инфекции и т.д.) этот баланс нарушается, из-за чего страдают процессы пищеварения. Некоторые ученые полагают, что полезные бактерии обитают и в аппендиксе, где защищены от воздействия инфекций. Вследствие заболеваний важные микроорганизмы гибнут в кишечнике, но не в червеобразном отростке. Это позволяет микрофлоре кишечника достаточно быстро восстановиться. Полезные бактерии размножающиеся в аппендиксе, «выходят» в кишечник и нормализуют баланс. К этому выводу ученые пришли, когда заметили, что пациенты, перенесшие операцию по удалению червеобразного отростка, часто имеют проблемы с микрофлорой пищеварительного тракта.
Лечение аппендицита практически всегда подразумевает удаление аппендикса (за исключением случаев, когда операция противопоказана пациенту), так как он не является жизненно важным органом. Но это не значит, что в результате хирургического вмешательства у человека обязательно начнутся проблемы со здоровьем. Ему просто придется уделять больше внимания своему иммунитету. А избежать дисбактериоза кишечника помогают современные препараты — пробиотики и пребиотики.
Симптомы аппендицита у ребенка
Наиболее часто аппендицит возникает у людей в возрасте 10−30 лет. В возрасте до 1−1,5 года бывают единичные случаи. У детей в возрасте от 2 до 7 лет заболеваемость составляет 3−5%. Несмотря на то что у маленьких детей аппендицит случается не так уж и часто, проблема состоит в том, что чем младше ребенок, тем сложнее бывает поставить ему правильный диагноз.
Врачи называют аппендицит «хамелеоном брюшной полости» − он может скрываться под маской многих других заболеваний. Чаще всего несвоевременное обращение родителей к врачу и диагностические ошибки происходят в тех случаях, когда аппендицит развивается на фоне вирусных инфекций, после пищевых погрешностей. Родители могут думать, что живот болит у ребенка потому, что он простудился или переел (например, летом после обильного застолья с шашлыком и сладостями), и ждут, пока «все само пройдет», тогда как на самом деле боли могут быть признаком развивающегося аппендицита.
Самый главный признак аппендицита у детей – боль в животе. Она носит постоянный характер: может усиливаться или ослабевать, но никогда не проходит до конца.
1) Боль в области живота. В случае аппендицита этот симптом присутствует всегда. В классической форме боль при аппендиците должна проявиться в правом боку, под печенью, там, где и находится аппендикс. Но не все так просто: органы и части тела малыша имеют небольшие размеры, поэтому червеобразный отросток не сразу занимает свое «законное» место и может быть смещен в сторону – ближе к левому и правому подреберью, к тазу и т. д. В этом случае ребенку покажется, что болит весь животик, а то и поясница. Малыш начнет оберегать эту часть тела, не позволяя никому к ней прикасаться, будет меньше двигается, в основном лежать на спине или правом боку, поджав ножки. Симптом усиливается при ходьбе, кашле, перемене положения тела. Если взять ребенка на руки, он заплачет. Если ребенок уже может разговаривать и разбирается в своем теле настолько, что может указать больную область, то при продолжительной боли нужно периодически заново спрашивать у него, где болит: ярким симптомом аппендицита будет постепенное перемещение боли вправо.
Боль при аппендиците у ребенка не похожа на спазмы или колики (спазматическая боль: ребенок внезапно жалуется на живот, плачет; если совсем маленький − сучит ножками, а через какое-то время снова весел – колика прошла). При аппендиците боль носит постоянный характер (она может идти «волнами» − то усиливаться, то чуть утихать, но ни на минуту не проходит до конца)
Важно помнить, что интенсивность боли не говорит об уровне опасности – она может быть и не очень сильной, основной критерий – постоянство
2) Вялость, повышение температуры – примерно в 90% случаев аппендицит у детей сопровождается подъемом температуры тела (37–38 градусов), при быстром развитии заболевания и наличии осложнения (перитонита) температура может дойти до 40°.
3) Отказ от еды, тошнота, рвота (или понос) – довольно частые, но не обязательные симптомы аппендицита у ребенка: рвота случается примерно в 70% случаев, как правило одно- или двукратно, 1−2 раза может быть разжиженный стул.
4) Быстрое ухудшение состояния. При прогрессировании гнойных процессов в аппендиксе состояние ребенка может быстро ухудшиться: появляется жажда, изменяется цвет кожных покровов (бледность). Самым опасным осложнением аппендицита является перитонит – воспаление брюшной полости, который сопровождается сильной болью.
О чем нужно помнить родителям ребенка с подозрением на аппендицит:
Аппендицит у ребенка может развиваться стремительно. Чем раньше ребенок будет осмотрен врачом и ему будет поставлен верный диагноз, тем благоприятнее прогноз
Поэтому самое важное для родителей помнить, что, если боль в брюшной полости постоянно продолжается на протяжении 3–4 часов, следует обязательно вызвать «скорую помощь».
Аппендицит у ребенка зачастую протекает нехарактерно:температура невысокая или ее нет совсем, боли слабые, продолжаются несколько дней кряду. Но в данном случае все врачи настаивают на том, что лучше перестраховаться, потратить несколько часов в приемном покое, чтобы убедиться, что аппендицита нет, чем обратиться за помощью слишком поздно, когда осложнений уже не избежать.
После операции
Завершая операцию, доктор наложит швы, а поверх них – повязку или наклейку. Обычно после лапароскопии остаются 3–4 совсем маленьких разреза, а от полостной – 1, но большой. Потом маленького пациента переведут на короткое время в реанимацию, где измеряя температуру, тестируя кровь и проводя УЗИ, будут следить за со стоянием прооперированных тканей. Если показатели останутся в норме, малыш через пару часов окажется в палате, где и проведет еще 4–5 дней. В Европе и Америке после удаления аппендикса без осложнений ребенка выписывают из стационара через 8 часов. Все дальнейшие наблюдения и реабилитация перенесены на дом. Российская медицина не предусматривает такого подхода, но если родители уверены, что не навредят малышу, то могут, оставив соответствующую расписку о своей ответственности за последствия, покинуть больницу, когда посчитают нужным.
Лечение аппендицита
Когда заметны первые признаки аппендицита, это говорит о том, что нужно немедленно посетить медицинский центр. Лучше, если человеку удается самостоятельно посетить медицинское заведение, а не доводить здоровье до вызова неотложной помощи. К сожалению, протекают процессы моментально, уже спустя 2-3 дня состояние здоровья приближается к критическому
Именно поэтому важно знать, как начинается аппендицит, и что предпринимать в таком случае.
Процесс лечения зачастую проходит путем проведения операции. Но есть случаи, когда операция невозможна или в ней нет большой необходимости. При остром состоянии исключены другие методы воздействия, но при своевременном обращении доктор может предложить альтернативные способы.
От чего бывает аппендицит у детей и взрослых
Как мы говорили, данный недуг не имеет возраста, он бывает как у взрослых, так и у детей. Признаки достаточно явные в любом возрасте, однако дети могут неправильно объяснить симптоматику, не определить сторону, в которой появляются боли. Родителям нужно понимать этапы начала заболевания. Для этого следует знать, от чего происходит острый патологический процесс.
В первую очередь виновата еда. Не зря родители говорят детям, что нельзя есть зеленые абрикосы или семечки со скорлупой. Старшее поколение тоже пренебрегает полноценной пищей. Из-за этого нарушаются обменные процессы, возникает закупорка органа.
Можно выделить еще одну причину: нарушение деятельности ЖКТ. В таком случае вероятность развития других патологий возрастает. Болеющие часто указывают на заболевания, связанные с патологиями желудочно-кишечного тракта.
Дети могут умолчать о травмах живота. Регулярно стоит осматривать ребенка, при подозрении на повреждения нужно ехать в клинику, где смогут выполнить необходимые анализы.
Если аппендицит болит, нужно сразу начинать лечение. Ни в коем случае нельзя самостоятельно справляться с недугом, если есть малейшее подозрение на аппендицит – сразу к врачу.
Лечение аппендикса: как устраняется воспаление
Чтобы не дать аппендициту возможность поразить организм, проводится операция. Заболевание лечит опытный хирург, задача заключается в удалении аппендикса. Если воспалительный процесс острый, то используется традиционный метод операции, при котором осуществляется открытый разрез. Также есть лапароскопический метод, позволяющий удалить аппендикс прямо во время изучения состояния болеющего.
Как только удален аппендицит, человека помещают в палату для дальнейшего восстановления. После проведения операции пациент должен быть в лежачем состоянии. 12 часов категорически не разрешается вставать, запрещено употреблять любую еду. В дальнейшем можно начинать немного двигаться, кушать продукты, которые разрешил врач. Восстановительный период занимает примерно 1 неделю. Иногда самочувствие болеющего ухудшается, повышается температура, тогда период восстановления может быть продлен до 2 недель.
Если оперативное вмешательство по определенным причинам невозможно провести, доктор назначает консервативную терапию. Она включает использование антибиотиков и других фармакологических препаратов. При этом пациент размещается в стационаре.
Рекомендуется проходить дополнительную терапию, чтобы улучшить состояние здоровья. Нужно следить за развитием и восстановлением организма после оперативного вмешательства, начинать физические упражнения, но только под присмотром опытного специалиста. Нагрузки должны быть умеренными.
Можно ли вылечить аппендицит народными средствами
Когда возникают неприятные чувства со стороны аппендицита, многие болеющие пациенты хотят помочь себе самостоятельно. Для этого начинают использовать нетрадиционные методы воздействия на организм. Но некоторые даже не знают, где находится аппендицит, не говоря уже о методах лечения.
Стоит знать, что данный недуг категорически нельзя лечить народными средствами. После возникновения любых признаков, указывающих на патологию, сразу нужно вызывать доктора или ехать в медицинский центр. При развитии патологических процессов состояние здоровья будет ухудшаться. Народные рецепты не спасут от разрыва аппендикса, а если это произойдет, гной попадет в брюшную полость. Это чревато летальным исходом. По признакам сложно понять, проблема с аппендиксом, или с ЖКТ. Разобраться может только специалист.
Аппендицит у детей: симптомы (5-7 лет)
5-7 лет — такой возраст, в котором дети могут объяснить, что и где у них болит. Первым признаком заболевания становится отказ ребёнка от еды. Потеря аппетита возникает ещё до появления болезненных ощущений. После этого присоединяется тошнота. Несмотря на это, рвота наблюдается не всегда. В некоторых случаях она возникает 1-2 раза. Независимо от расположения червеобразного отростка, сначала болевые ощущения наблюдаются в верхней части живота (эпигастрии). Поэтому родители часто думают, что у малыша развился гастрит, а не аппендицит.
Симптомы у детей 7 лет можно перепутать и с обострением холецистита. Особенно если это заболевание уже наблюдалось у ребёнка ранее. Только через несколько часов боль перемещается вниз живота. При «классическом» расположении аппендикса она возникает в правой подвздошной области. Если же он находится в другом месте, боль может наблюдаться в паху, слева или в пояснице. Она имеет схваткообразный характер и нарастает со временем. Также наблюдается повышение температуры, в некоторых случаях – нарушение стула (запор или диарея).
I. История, распространенность оа.
История.
Среди
всех заболеваний наибольшее количество
дискуссий. Уже в 1 веке н.э. врачи Археус
и Соранус с помощью разреза лечили
гнойное заболевание неясного происхождения
в правой половине живота. В 1736 году
Клаудиус Амиант оперировал мальчика
11 лет с пахово-мошоночной грыжей со
свищом, во время операции в грыжевом
мешке обнаружен аппендикс, перфорированный
булавкой.
1812 –
клинику описал Паркинсон.
1839 –
Аддисон.
1824 –
Виллерми.
Но
взгляды Мелиера, Дюпюитрена (флегмона
парацекальной локализации, перитифлит)
замедлили учение об аппендиците на
полстолетия.
В 1886
патолог Гарвардского университета Фитц
в Вашингтоне представил исторический
доклад о воспалении червеобразного
отростка, в котором подчеркивалась роль
раннего распознавания болезни и
осуществления срочного хирургического
вмешательства.
1848 —
первая операция специально для лечения
острого аппендицита.
1889 —
Чарльз Мак- Бурней- статья по диагностике
и лечению острого аппендицита.
1906 Рокки
и Девис- поперечный доступ.
1983
первая лапароскопическая аппендэктомия
(гинеколог Земм)
Анатомия.
Положение
слепой кишки.
Чаще
всего слепая кишка располагается в
правой подвздошной ямке. Необычные
положения слепой кишки объясняются и
могут быть систематизированы при анализе
механизма ротации.
Ротация
кишечника – это процесс, при котором
органы пищеварения из первоначального
положения переходят в обычное и
фиксируются определенным образом.
Аномалии:
-
слепая кишка
располагается в левой подвздошной
области; -
высокое положение
слепой кишки; -
ретроцекальное
положение; -
подвижная слепая
кишка; -
глубокое тазовое
расположение.
Положение
червеобразного отростка.
В брюшной
полости нет такого места, где бы он не
мог быть обнаружен.
-
нисходящее (40%)
-
медиальное (15%)
-
латеральное (2-16%)
-
ретроцекальное
(15-33%) -
впереди слепой
кишки (5%) -
интрамуральное.
Острый аппендицит.
ОА у детей наиболее часто встречающееся
хирургическое заболевание органов
брюшной полости. Чаще в школьном возрасте,
до 3 лет – 8 %.
Летальность – 0,2 – 0,4% (при перитоните
– 2,3%).
Наибольшее
количество ошибок в диагностике и больше
всего осложнений в послеоперационном
периоде.
Нередко
правильный диагноз могут поставить
непрофессионалы. В других случаях эта
задача бывает трудной даже для опытного
хирурга. От своевременной диагностики
зависит дальнейшая судьба больного.
Что делать, если выявлены симптомы острого аппендицита

Острый аппендицит требует немедленного обращения к врачу для последующей госпитализации и проведения операции. Медлить с болезнью нельзя, иначе она разовьется до гнойного перитонита, при котором содержимое аппендикса попадет в брюшную полость. Это очень опасное состояние, поэтому вашей задачей будет лишь облегчить состояние малыша до приезда скорой помощи:
- При подозрениях нельзя класть на живот грелку. Лучше будет уложить малыша на левый бок или спину для минимизации боли, приложить холод.
- Измерьте давление, температуру, пульс, чтобы сообщить данные врачам.
- До медицинской помощи давайте пострадавшему обильное питье, чтобы минимизировать последствия сильного обезвоживания организма.
- Если боли слишком сильные, дайте 1 таблетку обезболивающего лекарства, но не больше, чтобы не спровоцировать стремительное развитие болезни.
Привезя пациента в больницу, хирург проведет диагностику, проверит его состояние на наличие абсцесса, возьмет необходимые анализы крови, проведет операцию. Способ лечения болезни – оперативный, занимает 20 минут времени под общим наркозом и неделю на восстановление. Существует 2 вида проведения операции:
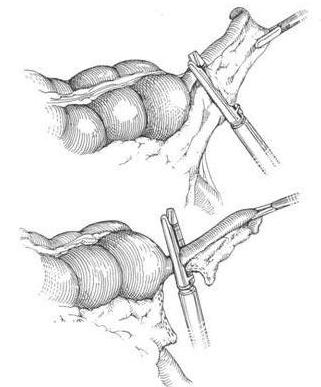
- Традиционная аппендэктомия – при ней разрезают живот справа, удаляют аппендикс.
- Лапароскопическая аппендэктомия – при ней живот не разрезают, а удаляют отросток при помощи тонких лезвий. Особенностями такого вида операции являются низкая потеря крови, отсутствие хронических осложнений.
Оба способа успешно применяются хирургами, имеют применение в зависимости от характера течения болезни. Для острого аппендицита подойдет классическая операция, а вот для профилактического обнаружения заболевания применяют лапароскопию. Она способная выявить начальную стадию воспаления и удалить аппендикс без последствий и развития осложнений.