Блокада сердца
Содержание:
Полная AV блокада у детей
Полная АВ блокада у ребенка может быть врожденной и приобретенной. Как правило, нарушение проводимости локализуется в АВ узле (16 – 25% случаев), пучке Гиса (14 – 20%), ножках пучка Гиса (56 – 68%). Врожденная АВ блокада 3 степени у детей обусловлена наличием антител класса анти- 48 kD SS-B/La, анти- 52 kD SS-A/Ro, и анти-60 kD SS-A/Ro у матерей – после прохождения плаценты они реагируют с L типами кальциевых каналов, замедляя атриовентрикулярную проводимость (развивается АВ блокада I степени). Деятельное воздействие антител приводит к воспалительной реакции в сердце плода, что ведет к необратимому поведению.
Врожденная АВ блокада 3 степени у ребенка может быть диагностирована еще до рождения (на 16 неделе гестации (беременности). Носительство антител есть у 1% женщин, однако вероятность рождения ребенка с полной AV блокадой гораздо ниже. Установлено, что вынашивание плода в зимний период, низкий уровень витамина D у матери и повышенная инфицированность повышают вероятность рождения с АВ блокадой 3 степени.
Приобретенная АВ блокада 3 степени у детей проявляется в обмороках, головокружении, слабости, повышенной утомляемости. Лечение АВ блокады III ст. у детей такое же ,как и у взрослых – установкой кардиостимулятора.
Блокады сердца у детей – нарушение, возникающее при плохой работе проводниковых клеток второго и третьего типов, которые ответственны за передачу импульсов по всей проводниковой системе и к сократительному миокарду.
Блокады по локализации:
- синоатриальная
- атриовентикулярная
- внутрижелудочковая
Синотриальная случается на уровне миокарда предсердий. Атриовентикулярная характерна для уровня атреовентикулярного соединения и ствола пучка Гиса. Внутрижелудочковая блокада происходит на уровне ножек и разветвлений пучка Гиса. Проводимость может нарушаться на различных уровнях одновременно, что говорит о распространенном поражении проводящей системы сердца.
Виды блокады по полноте:
При полной появляется полный перерыв прохождения волны возбуждения. А при неполной импульсы проводятся замедленно, или же некоторые из импульсов могут периодически не проходить через участок поражения.
Блокады по отношению к пучку Гиса:
Синотриальная блокада – при которой импульс замедляется или прекращается при проведении от синотриального узла к предсердиям. Виды синотриальной блокады у детей: постоянная, преходящая.
Частичная синотриальная блокада характеризуется тем, что часть импульсов не проходит от СА-узла к предсердиям, что сопровождается периодами асистолии. Если несколько сокращений желудочков случается один из одним, то у ребенка может кружиться голова, возможен и обморок, и сердечное «замирание». При аускультации врач выслушивает временное отсутствие тонов сердца. На ЭКГ видны длительные диастолические паузы, после которых могут появиться выскальзывающие сокращения или ритмы.
Полная синотриальная блокада – состояние, когда до предсердий импульсы не доходят вообще ни в каком количестве.
Атриовентрикулярные блокады – при которых импульсы плохо проводятся через антриовентикулярное соединение. Блокады бывают первой, второй и третьей степени.
I степень можно диагностировать только при помощи ЭКГ. Аускультативные методы не дают результата. Симптомы не проявляются. На ЭКГ видно удлинение интервала P—Q по сравнению с нормой, адекватной возрасту ребенка. Проведение импульсов через участок поражение более медленное, чем должно быть.
II степень атриовентрикулярной блокады делится на два типа. Часть импульсов не проходят к желудочкам от предсердий, потому может иногда возникать асистолия. С помощью аускультации можно определить паузы в ритме сердца, которые возникают периодически.
III степень известна как полная поперечная АВ-блокада. Импульсы к желудочкам от предсердий не проходят совершенно. Гетеротопиый ритм более редкий, чем синусовый. Аускультативно выслушивается замедленный сердечный ритм. Частота сердечных сокращений меньше, чем в норме для детей данного возраста.
Внутрижелудочковые блокады (блокады ножек пучка Гиса)
Могут быть как изолированные блокады, так и сочетания нескольких из них: левой, правой ножек, передней и задней левой ветвей. Диагностировать такой тип блокад сердца у детей можно только при помощи метода ЭКГ. По выраженности они бывают полными и неполными.
Формы заболевания
Нарушение проведения нервного импульса по системе может возникнуть на любом ее участке: между синусовым узлом и миокардом предсердий, внутри предсердий, между предсердиями и желудочками, а также в пучке Гиса (в том числе в ножках и волокнах Пуркинье).
В зависимости от уровня, на котором возникло нарушение проводимости, блокады сердца бывают следующими:
- синоаурикулярная (блок импульса располагается между синусовым узлом и миокардом предсердий);
- межпредсердная (блокада пучка Бахмана);
- атриовентрикулярная (полная или частичная невозможность импульса распространиться с тканей предсердия на желудочки);
- блокада пучка Гиса (внутрижелудочковая).
Блокада может быть неполной, когда прохождение нервного импульса затруднено или замедленно, и полной. В случае полной блокады деятельность выше- и нижележащих отделов сердца разобщается ввиду прекращения поступательного распространения возбуждения от предсердий к желудочкам.
По степени устойчивости нарушений проводимости выделяют две формы:
- постоянная;
- интермиттирующая (преходящая), при которой зачастую сочетаются полный и неполный тип.
Степени синоаурикулярной блокады:
- Замедление образования импульсов в синусовом узле или замедление проведения их к предсердиям.
- Частичное проведение импульсов из синусового узла, что приводит к выпадению сокращений предсердий и желудочков (I и II типов).
- Отсутствие возбуждения как предсердий, так и желудочков.
В настоящее время ставится диагноз только II степени, так как остальные степени достоверно не диагностируются.
Степени атриовентрикулярной блокады (AV-блокады):
- Замедление предсердно-желудочковой проводимости.
- Сокращение желудочков под влиянием отдельных импульсов, поскольку часть импульсов выпадает.
- Полная поперечная блокада, разобщение деятельности предсердий и желудочков.
Выделяют типы Мобитц-I и Мобитц-II II-ой степени атриовентрикулярной блокады:
- Мобитц-I (AV-блокада II степени с периодами Венкебаха – Самойлова) – постепенное удлинение интервала PQ до полного выпадения пульсовой волны;
- Мобитц-II – постоянный интервал PQ, при этом не все импульсы доходят до желудочков, в одних случаях проводится каждый второй импульс, в других – каждый третий и т. д. Прогностически неблагоприятен, зачастую является предвестником полной поперечной блокады.
Что может стать причиной блокады сердца?
Блокадой сердца называют патологическое состояние, при котором нарушена проводимость импульсов сердца в различных его частях. Очень часто блокада сердца бессимптомная и выявить наличие сбоев в импульсной проводимости возможно лишь с помощью процедуры электрокардиографии, то есть при снятии электрокардиограммы (ЭКГ).
Сердце работает потому, что в различных его разделах возникают электрические импульсы, провоцирующие сокращение органа. За электрическую активность отвечает синусовый узел сердечной мышцы, оттуда импульсы распространяются в желудочки, а из них уже распространяются по всему органу.
Когда направление такого движения или ритм нарушены, это и называют блокадой.
Как правило, подобные процессы происходят при наличии разных заболеваний, таких как кардиосклероз, стенокардия, инфаркт миокарда.
Спровоцировать развитие блокады могут и резкие физические нагрузки, или непривычное для организма повышение активности, а также применение ряда лекарственных средств, особенно если оно происходит без контроля врачей, в частности это касается обезболивающих препаратов.
Блокаду наблюдают и при наличии изменений в желудочках сердца. Конечно, стоит вспомнить и о наследственности, когда такая патология находит развитие еще у не рожденного ребенка.
Среди прочих факторов, способствующих развитию патологии можно отметить различные интоксикации и наличие в анамнезе перенесенных инфекционных заболеваний. Точные причины выявляют лишь в процессе комплексного исследования организма больного.
Виды блокады сердца
Различают такие виды патологии как полная и неполная блокада. При неполной — импульсы не затухают, а их продвижение просто более медленное на определенных участках сердечной мышцы. А вот при полной, останавливается работа одного из узлов, вместо которого весь удар берет на себя наиболее близкий импульсный узел.
Также в привязке к месту возникновения болезнь делят на блокаду желудочковую, синоаурикулярную, антриовентрикулярную, блокаду внутри предсердий и блокаду ножек пучка Гиса.
В то же время по степени развития её делят на три степени. Для первой характерно торможение импульсов, для второй — частичное их прерывание, для третьей – прекращение работы какого-то участка сердца.
Симптоматика
Блокада правой ножки сердечной мышцы, как правило, является сопутствующим заболеванием при гипертонии, некоторых видах пороков сердца. Обычно её диагностируют у мужчин старше сорока лет, чаще всего она присутствует у пожилых.
https://youtube.com/watch?v=9MpweycR1yU
Блокада левого желудочка очень опасна, она может быть острой, проходящей и хронической. Не всегда такая блокада имеет выраженную симптоматику, как правило, при её развитии возможны потери сознания, вырабатывание сердечной недостаточности.
Способы диагностики и терапии
Как мы уже говорили, блокаду проще всего определить при проведении ЭКГ, однако минус данной процедуры в том, что патология будет видна лишь в том случае, если именно в момент исследования она проявит себя. Если же блокада приходящая, то для её выявления нужно проводить процедуру холтеровского мониторирования.
Когда при полной сердечной блокаде возникают серьезные осложнения, представляющие угрозу для жизни и здоровья пациента, рекомендуют проводить кардиостимуляцию, то есть устанавливать посредством хирургической операции приборы — кардиостимуляторы, вырабатывающие необходимые электрические импульсы.
Следует помнить, что данное заболеванием может не проявлять себя многие годы, все зависит от того какой вид патологии развивается, от её силы и общего состояния здоровья пациента. При диагностировании блокады сердца необходимо не игнорировать диагноз, в случае если симптомы не беспокоят больного, или отсутствуют вовсе, а заниматься лечением, чтобы не запускать болезнь и минимизировать риски.
Блокада сердца, симптомы и лечение
При сердцебиении создается электрический сигнал, который формируется в правом предсердии. Электрический сигнал перемещается к атриовентрикулярному узлу (синусовый узел), который располагается в центре сердца и по своей сути является ретранслятором электрического сигнала. Из этого узла электрический сигнал проходит в желудочки по специальным волокнам. Когда электрический сигнал поступает в желудочки, они сокращаются и качают кровь.
У людей с блокадой сердца присутствуют частичные или полные нарушения проводимости электрического сигнала.
Типы блокады сердца
Блокаду сердца классифицируют на степени. Существует три степени блокады, в зависимости от степени потери электрического сигнала.
При блокаде первой степени электрический сигнал движется немного медленнее нормы через синусовый узел, однако все сигналы доходят до желудочков. Первая степень блокады сердца очень часто наблюдается у профессиональных спортсменов.
Вторая степень блокады сердца делится на две категории (тип I и тип II). При I типе второй степени блокады сердца сигнал с каждым разом идет все медленнее и медленнее, пока сердце не пропускает одно сокращение желудочков. При II типе второй степени блокады сердца некоторые из электрических сигналов не достигают желудочков. Картина носит нерегулярный характер.
У больных третей степенью блокады сердца (также называется полная блокада сердца) электрический сигнал не посылается из предсердий к желудочкам.
Причины развития блокады сердца
Блокада сердца может присутствовать при рождении ребенка, тогда ее называют врожденная блокада. Однако чаще всего блокады сердца развиваются уже после рождения. Блокада первой степени чаще всего развивается у профессиональных спортсменом, а также у людей, ведущих очень активный образ жизни. У людей с различными сердечно-сосудистыми заболеваниями, в том числе ишемической болезни сердца, также довольно часто развивается первая степень блокады сердца.
Приобретенные блокады сердца развиваются при увеличении сердца (кардиомиопатия), сердечной недостаточности и при ревматизме. Иногда блокада возникает в результате травмы сердца во время операции, а также в качестве побочного эффекта лекарственных препаратов или воздействия токсинов.
Симптомы блокады сердца
Блокада первой степени чаще всего не вызывает никаких симптомов. Симптомы блокады второй и третьей степени могут включать в себя обмороки, головокружения, усталость, одышку и боли в груди.
Диагностика
При подозрении на блокаду сердца назначается электрокардиограмма (ЭКГ). ЭКГ позволяет поставить абсолютно точный диагноз. Как правило, проводится не менее двух ЭКГ с промежутком 24-48 часов.
Лечение блокады сердца
Пациентам с блокадой первой степени, которые не жалуются на неприятную симптоматику, никакого специфического лечения не требуется. При наличии симптомов такие больные могут нуждаться в терапии. При блокаде второй или третьей степени терапия, чаще всего, необходима.
Лечение заключается в имплантации специального кардиостимулятора (водителя ритма), который посылает электрические импульсы к сердцу и заставляет его биться нормально.
После проведенного лечения все неприятные симптомы проходят.
Неотложная помощь
При резком ухудшении самочувствия, появлении головокружения, потери сознания, выраженной сонливости и заторможенности на фоне редкого пульса требуется неотложная помощь в следующем объеме:
Освободить область грудной клетки пациента от одежды, расстегнуть тугие ремни, подтяжки и нательные пояса.
Обеспечить приток воздуха, по возможности свежего и прохладного.
Положить человека на спину, повернуть голову на бок и осторожно тремя пальцами выдвинуть нижнюю челюсть вперед, чтобы предотвратить западение языка и закрытие дыхательных путей. Выведение нижней челюсти
Приподнять ноги выше туловища для обеспечения притока крови к голове.
Вызвать скорую помощь, обязательно указать: местонахождение, ориентировочные данные пациента (пол, примерный возраст, наличие/отсутствие сознания), уточнить фиксацию вызова.
Ожидать приезда скорой.
При отсутствии признаков дыхания (поднести зеркало или собственное ухо к области рта и носа), подъема грудной клетки, сознания рекомендуется начать сердечно-легочную реанимацию
Для этого руки необходимо скрепить в замок, поместить на середине расстояния межсосковой линии и осуществлять компрессии. Их следует чередовать с дыханием «рот в рот» – 30 сдавлений на 2 вдоха.
Блокады ножек и ветвей пучка Гиса
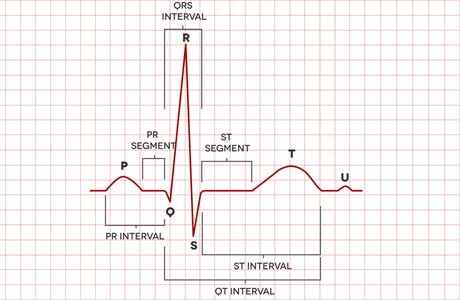
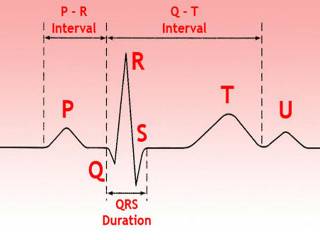
Первым признаком полной блокады ножки является расширение комплекса QRS более 120 мсек при наличии нормальной предсердной волны Р. Степень блокады определяется степенью расширения (при полной – шире) и степенью деформации комплекса QRS. Локализация блокады определяется по грудным отведениям.
В самом начале обучения, чтобы запомнить, какая из ножек пучка Гиса заблокирована, воспользуйтесь простой схемой анализа первого грудного отведения – V1. Представьте, что Вы идете по записи задом наперед, то есть от волны Т к комплексу QRS.
Если при этом Вы сворачиваете налево, заблокирована левая ножка, а если направо – правая.
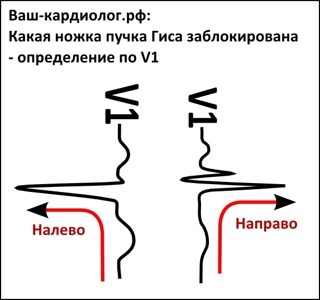
Простым и наглядным признаком блокады правой ножки являются “заячьи уши” (R1-R2) в V1-V3, при блокаде левой менее выраженные “уши” вероятны в V5-V6.
При полной блокаде правой ножки в V1-V2 второй зубец R2 из расщепленного комплекса QRS обычно выше первого, а при неполной – второй зубец ниже первого и ширина QRS 120 мсек и менее.
↓Начало эпизода полной блокады левой ножки пучка Гиса – БЛНПГ (в левой части – нормальные комплексы, справа – “блокадные”, причем блокада ножки наступила без всяких видимых провоцирующих факторов.
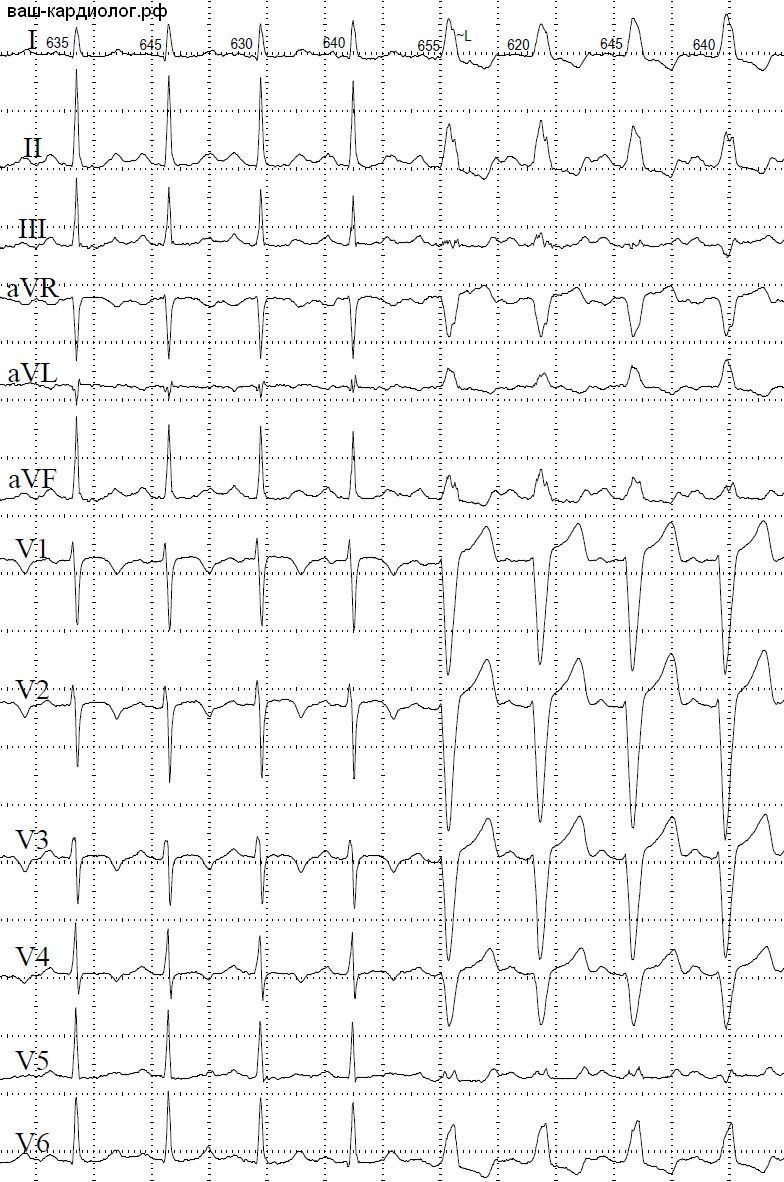
↓Тот же пациент, прекращение полной блокады левой ножки пучка Гиса (БЛНПГ) после желудочковой экстрасистолы.

↓А здесь видно спонтанное прекращение эпизода полной блокады левой ножки пучка Гиса (БЛНПГ). И еще в “нормальных” комплексах в правой части картинки видна волна U в V5.
 ↓Полная блокада правой ножки пучка Гиса (БПНПГ) у пациентки около 90 лет в сочетании с фибрилляцией предсердий и дисгормональными отрицательными Т во всех отведениях. Отрицательный Т во всех грудных отведениях у более молодых пациентов должен сильно насторожить, однако у пожилых пациенток такая картина ЭКГ является особенностью климактерического периода и может сохраняться годами.
↓Полная блокада правой ножки пучка Гиса (БПНПГ) у пациентки около 90 лет в сочетании с фибрилляцией предсердий и дисгормональными отрицательными Т во всех отведениях. Отрицательный Т во всех грудных отведениях у более молодых пациентов должен сильно насторожить, однако у пожилых пациенток такая картина ЭКГ является особенностью климактерического периода и может сохраняться годами.
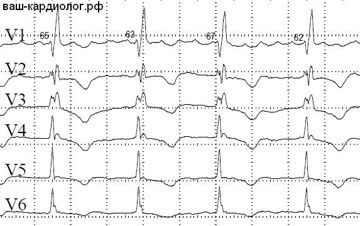
↓Неполная блокада правой ножки пучка Гиса (БПНПГ) – невысокое правое “заячье ухо”, неширокий комплекс QRS в правых грудных отведениях (V5-V6).
↓Блокада правой ножки пучка Гиса (БПНПГ) во время вставочной наджелудочковой (соответственно аберрантной) экстрасистолы.
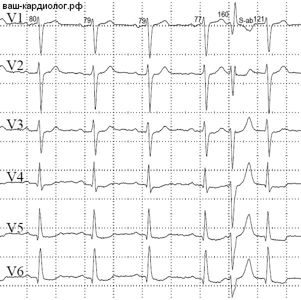
↓Интересная картинка – на фоне постоянной блокады левой ножки пучка Гиса (БЛНПГ) появляется аберрантная наджелудочковая экстрасистола с морфологией блокады ножки правой (БПНПГ).
Признаком двухпучковой блокады (правая ножка пучка Гиса плюс передневерхняя ветвь левой ножки) будет сочетание резкого отклонения оси влево (направление комплекса QRS в AVF вниз) и “заячих ушей” в V1-V3 на одной ЭКГ.
Блокада желудочка сердца
Под блокадой желудочка сердца понимается блокада атриовентрикулярного соединения. Блокада сердца атриовентрикулярная может быть трех степеней.
Полная блокада сердца соответствует атриовентрикулярной блокаде III степени. Блокада I степени отмечается у 0,45-2% людей, а старше 60 лет – у 4,5-14,4%, после 70 лет – у 40% людей. Чаще всего блокада желудочков III степени происходит на фоне инфаркта миокарда в области атриовентрикулярного соединения.
Все АВ-блокады делятся на возникшие до рождения и приобретенные. По течению они делятся на острые, преходящие, хронические. По тяжести нарушения проведения импульса делятся на АВ-блокады I степени, II степени с делением на Мобитц I, Мобитц II, высокой степени, и III степени. Клиническая картина АВ-блокад может быть различной: они могут протекать бессимптомно, бывают случайные находки на ЭКГ, развиваются обморочные состояния, усугубляются коронарная и сердечная недостаточности, возникают ощущения пауз и перебоев в работе сердца.
Клиническая картина
Проявления определяются локализацией процесса и степенью блокады.
Примерные симптомы выглядят так:
- Боли в грудной клетке. Вне зависимости от физической активности. Как итог изменения кровообращения в кардиальных структурах.
- Нарушение нормального ритма по типу ускорения, замедления. Возможны иные варианты. Ощущается как толчок, резкий удар или трепетание.
- Сонливость, слабость, невозможность нормально работать в течение дня.
- Раздражительность, психические отклонения.
- Одышка. Сначала на фоне физической активности, затем в состоянии покоя.
- Цефалгия или головная боль.
- Вертиго.
- Нарушение ориентации в пространстве.
- Зрительная дисфункция. В поле видимости появляются круги, пятна, мушки, линии, фотопсии.
- Неустойчивость артериального давления. Резкие скачки.
Первые две стадии патологического процесса протекают без выраженной клинической картины. Диагноз — инцидентальная находка на ЭКГ.
Симптомы проявляются только на 3-4 этапе. Интенсивность тем выше, чем ниже локализуется блокада.
Существуют физиологические варианты явления, присущие работникам физического труда или спортсменам. Это, примерно, 5% от общей массы случаев.
Тогда клиники нет вообще, хотя объективные признаки присутствуют. Ситуации нужно оценивать отдельно в каждом конкретном случае.
Атриовентрикулярные блокады
Атриовентрикулярная (АВ) блокада — это нарушение проведение электрического импульса между предсердиями и желудочками. Ее также называют предсердножелудочковой. Она может быть частичной или полной, постоянной или возникать спонтанно. Наиболее достоверный способ ее диагностики — это суточный мониторинг по Холтеру. При такой процедуре датчики закрепляются на груди больного на сутки. В этот период противопоказаны физические нагрузки, но умеренная активность разрешается. Таким образом, можно отследить работу сердца в зависимости от времени суток и интенсивности нагрузок.
1 степень
Атриовентрикулярная блокада 1 степени представлена замедлением распространения импульса с предсердий до желудочков. Если в норме это время составляет от 0,15 до 0,18 секунд, то при блокаде первой степени оно увеличивается до 0,2 секунд. На ЭКГ визуализируется увеличение интервала PQ.
АВ блокада 1 степени может быть хронической или сопровождать острое течение некоторых болезней. Так, она проявляется в период обострения ревматизма и проходит после стабилизации состояния пациента. Однако при ряде заболеваний она диагностируется постоянно. К ним относятся:
- кардиосклероз, который возникает после острого миокардита;
- атеросклероз венечных артерий, которые питают миокард (особенно правой артерии);
- сифилис, который протекает с поражением миокарда;
- септические явления.
На начальной стадии патология протекает бессимптомно. Ее чаще обнаруживают на плановом ЭКГ или во время диагностики основного заболевания.
2 степень
Атриовентрикулярная блокада 2-й степени возникает при ухудшении проводимости между предсердиями и желудочками, по сравнению с 1-й стадией. На ЭКГ можно отметить выпадение отдельных сокращений желудочков. Такое явление проявляется на каждое 3-е, 4-е или 5-е сокращение и называется периодами Самойлова-Венкербаха.
Еще один признак АВ блокады второй степени можно обнаружить на первичном осмотре, без ЭКГ. Во время аускультации (прослушивании) сердца необходимо одновременно держать руку на пульсе. Так можно выявить выпадение отдельных сокращений.
3 степень
АВ блокада 3 степени называется полной. В таком случае проведение электрических импульсов между предсердиями и желудочками становится невозможным. Это состояние угрожает жизни пациента, поскольку изменения могут быть необратимыми. Полная АВ блокада обнаруживается нечасто — ее можно выявить менее, чем в 1% случав всех проведенных ЭКГ.
Симптомы атриовентрикулярной блокады
Клинические признаки АВ блокады отличаются в зависимости от ее степени. На начальных этапах, при незначительном нарушении проводимости, патология не проявляется, а обнаружить ее можно только на плановом ЭКГ. В дальнейшем возникает характерный комплекс симптомов:
- общая усталость, раздражительность, частые смены настроения, появление панических атак;
- головокружение, обмороки;
- покраснение кожи лица, а затем ее побледнение;
- ослабевание пульса — он с трудом прослушивается на крупных артериях;
- дыхание становится более глубоким, его частота снижается;
- мышечные судороги, которые начинаются в области лица, затем переходят на туловище и конечности;
- расширение зрачков;
- непроизвольное мочеиспускание и дефекация.
Такие симптомы характерны для тяжелой степени нарушения проводимости. Приступы могут периодически возникать у пациентов, при этом не обязательно будет проявляться полный комплекс клинических признаков. При легком течении патологии больной жалуется на головокружение, ощущение шума в ушах и потерю чувствительности конечностей. При средней тяжести возможны также обмороки.
ЭКГ здорового человека представляет собой равномерную смену зубцов и интервалов между ними
Признаки на ЭКГ
Наиболее достоверный метод диагностики атриовентрикулярных блокад — электрокардиография. Расшифровкой результатов занимается врач-кардиолог. Типичными симптомами, которые указывают на развитие АВ блокады, становятся:
- сохранение ритма сокращения предсердий — зубец Р появляется с равными интервалами;
- интервалы между желудочковыми комплексами становятся более редкими, но при этом могут сохранять собственный ритм;
- предсердный зубец (Р) теряет связь с желудочковым и может появляться на любом участке кардиограммы.
ВАЖНО! Исследование электрокардиографическим методом информативно, но имеет погрешности. Так, у некоторых пациентов блокады могут возникать не постоянно, а в определенные периоды
Для получения более достоверных результатов ЭКГ проводят повторно или назначают мониторинг по Холтеру.
Симптомы Блокад сердца у детей:
Полная поперечная блокада может быть как приобретенной, так и врожденной. Врожденная бывает, если ребенок перенес поздний врожденный кардит. В таком случае она – следствие постмиокардитического склероза. Изолированная полная врожденная АВ-блокада становится последствием формирования проводниковых клеток атриовентрикулярного узла. Симптомы могут в таком случае не проявляться, разве что редкий пульс. Диагностировать нарушение помогает ЭКГ.
Но далее нарушается ток крови внутри сердца, что приводит к растяжению камер, замедлению общего кровообращения по организму, ухудшению питания миокарда и прочих органов. Результат – отставание ребенка с таким диагнозом не только в физическом, но и в психическом плане. АВ-блокада может иметь такое осложнение как сердечная недостаточность.
Приобретенная преходящая АВ-блокада у детей может проявляться приступами потери сознания, которые проходят с судорогами, отсутствием пульса, цианозом. Такие приступы объясняются временной асистолией в момент переключения желудочков на гетеротопный ритм. Асистолические паузы – это угроза жизни ребенка. Короткие приступы асистолии могут проявляться такими симптомами как головокружение, кратковременный обморок, слабость. Обмороки могут возникать по причине эмоционального стресса или физической перегрузки.