Жизнь на ниточке: первая помощь при травматическом шоке
Содержание:
- Симптомы
- Первая помощь при травматическом шоке
- Травматический шок: характерные признаки
- Диагностика
- Симптомы шока[править]
- Болевой шок: симптомы и признаки шокового состояния
- Причины и механизм развития травматического шока
- Помощь при шоке
- Виды шока
- Признаки травматического шока
- Возможные последствия
- Лечение
- При беременности
- Симптоматика
Симптомы
Симптомы болевого шока отличаются в эректильной фазе и торпидной. Первая очень короткая, она наступает сразу после травмы, бывает не у всех пострадавших и характеризуется возбуждением симпатоадреналовой системы. У больного сохранено сознание, отмечается возбуждение (двигательное и речевое), дыхание учащено, пульс удовлетворительного наполнения, не ускорен, давление в норме или повышено. Поведение пострадавшего напоминает состояние алкогольного опьянения.
В торпидной фазе признаки травматического шока включают заторможенность, на первый план выступает угнетение психики, безучастное отношение ко всему, отсутствие реакции на боль. Температура понижена, кожа холодная, липкий пот, дыхание частое, пульс учащен, давление снижено, нарушение мочеотделения, выраженность которого зависит от стадий шока.
- При первой степени (расценивается как легкая степень) общее состояние удовлетворительное, больной в сознании, может быть легкая заторможенность, пульс до 100 ударов, давление 95-100 мм рт. ст. Прогноз благоприятный. Если помощь не оказана или произошла дополнительная травматизация, шок этой степени может перейти во вторую степень.
- Во второй степени отмечается выраженная заторможенность, снижается давление (90-75 мм рт. ст.) и температура, пульс 110-120 ударов, дыхание учащено. Бледность кожи с синюшным оттенком. Прогноз при этой степени серьезный. Выведение из шока возможно, но требует длительной (возможно несколько суток) противошоковой терапии.
- Болевой шок 3 степени является тяжелым. При общем тяжелом состоянии пострадавшего появляется резкая заторможенность, снижение давления 70 мм рт. ст. (ниже критического уровня), учащение пульса, который имеет очень слабое наполнение и напряжение. Снижение диуреза и анурия. При несвоевременном устранении причин и неоказании помощи переходит в терминальное состояние.
- Шок 4 степени является предагональным состоянием. У больного не определяется давление и пульс на лучевых артериях, однако на крупных артериях еще определяется слабая пульсация, сердечные тоны едва прослушиваются, отмечается редкое поверхностное дыхание. Рефлексы не вызываются, анурия. При агональном состоянии более выражены дыхательные нарушения (дыхание Чайн-Стокса). Клиническая смерть считается с момента остановки сердца и последнего вздоха. Функции ЦНС полностью отсутствуют, но обменные процессы в мозге продолжаются еще 5-6 минут.
Травма любой локализации сопровождается кровопотерей. Между ней и тяжестью шока имеется взаимосвязь. При первой степени кровопотеря 500 мл, при второй 1 000 мл, а при третьей — 1 500 мл и более.
У больных, перенесших тяжелую травму и стресс, развивается посттравматический синдром, который характеризуется изменениями в психоэмоциональной сфере. У пациента появляется немотивированная бдительность, он следит за происходящим вокруг и его не покидает чувство угрожающей опасности. У пациентов появляется взрывная реакция, когда они при неожиданных громких звуках бросаются на землю. Таким больным становится трудно устанавливать контакты с окружающими и у них отмечается притупленность эмоций. Периодически возникает агрессивность и стремление решать все проблемы с помощью силы, добиваясь своего.
Самым важным симптомом являются непрошеные воспоминания. Именно они дают право говорить о том, что у больного имеется посттравматический синдром. В его памяти всплывают сцены, связанные с травмой, катастрофой, пожаром или другим событием. Воспоминания возникают во сне, а при бодрствовании появляются в случаях, когда обстановка чем-то напоминает случившееся (это может быть запах, звук или зрелище). Пациента беспокоит тревожность, постоянное беспокойство, чувство страха, боязнь преследования, постоянная озабоченность. Немаловажным в этом состоянии является депрессия, когда человеку кажется, что все бесполезно, присутствует отрицательное отношение к жизни и апатия. Также возможно появление склонности к злоупотреблению алкоголем и наркотическими веществами. У некоторых пациентов посттравматический синдром очень выражен и требует психиатрической коррекции.
Первая помощь при травматическом шоке
Правильно оказанная экстренная помощь может стать решающим фактором в сохранении жизни больного. Алгоритм действий должен быть следующим:
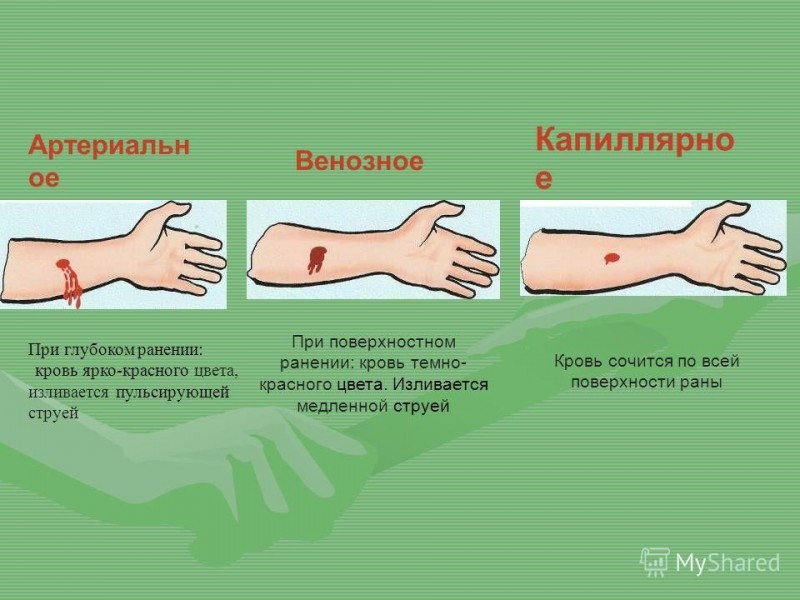
- При наличии наружного кровотечения необходимо как можно быстрее остановить кровопотерю. Когда выделяется темная венозная кровь, требуется давящая повязка, когда алая артериальная — накладывается жгут. Для этих целей используют подходящие подручные предметы: пояс, галстук, веревку и т. д.
- Очистить полость носа и рта от возможных засоров (земли, мелких обломков, рвотной массы и т. п.). Освободить шею и верхнюю часть тела от сковывающих деталей одежды, чтобы пострадавшему было легче дышать.
- По возможности обезболить. Желательно сделать укол, но можно дать рассосать таблетку любого анальгетика, имеющегося под рукой.
- Если признаки жизни отсутствуют, необходимо приступить к сердечно-легочной реанимации — искусственному дыханию и непрямому массажу сердца.
- Зафиксировать поврежденные конечности, промыть раны.
- Во избежание переохлаждения больного надо укутать (укрыть). Эта мера нужна даже при теплой погоде.
Вызывать бригаду скорой помощи следует после проведения мероприятий первостепенной важности. Или же можно попросить об этом кого-то другого, убедившись, что он выполняет просьбу
В ожидании прибытия медиков нужно следить за давлением и пульсом больного.
Что делать категорически запрещается:
- поднимать пострадавшего без достаточных оснований;
- перемещать человека с переломами до проведения иммобилизации;
- накладывать шину до прекращения видимой кровопотери;
- извлекать из раны предметы (нож, арматуру, осколок и пр.), которые потенциально могут сдерживать кровотечение;
- удалять остатки ткани с ожоговых поверхностей;
- вправлять вывихи без использования анальгетиков;
- поить при наличии ранения в живот или при подозрении на скрытое кровотечение;
- давать алкоголь, газировку или энергетик;
- предпринимать попытки перорального введения лекарств или жидкости, если больной находится в бессознательном состоянии;
- оставлять пострадавшего без присмотра.
Травматический шок: характерные признаки
Часто симптомы болевого синдрома можно определить визуально. Глаза у потерпевшего становятся тусклыми, запавшими, зрачки расширяются. Отмечается бледность кожи, цианотичность слизистых (носа, губ, кончиков пальцев).
Больной может стонать, кричать, жаловаться на боль. Кожа становится холодной и сухой, уменьшается упругость тканей. Температура тела понижается, при этом пациента бьет озноб.
Другие основные симптомы травматического шока:
- сильная боль;
- массивная кровопотеря;
- психический стресс;
- судороги;
- появление пятен на лице;
- тканевая гипоксия;
- редко может быть непроизвольное выделение мочи и кала.
Эректильная фаза шока
При резком одномоментном возбуждении нервной системы, спровоцированном травмой, возникает эректильная фаза шока.
Пострадавший в этой стадии сохраняет сознание, но при этом недооценивает всю сложность своего положения. Он возбужден, может адекватно отвечать на вопросы, но ориентация в пространстве и времени нарушена. Взгляд беспокойный, глаза блестят.
Продолжительность эректильной стадии колеблется от 10 минут до нескольких часов.
Травматологическая фаза характеризуется следующими признаками:
- учащенным дыханием;
- бледной кожей;
- выраженной тахикардией;
- мелким подергиванием мышц;
- одышкой.
Торпидная фаза шока
По мере нарастания недостаточности кровообращения развивается торпидная фаза шока.
У пострадавшего наблюдается резко выраженная заторможенность, при этом он имеет бледный вид. Кожа приобретает серый оттенок или мраморный рисунок, который свидетельствует о застое в сосудах.
На этой стадии конечности становятся холодными, а дыхание поверхностным, учащенным. Появляется страх смерти. Другие симптомы болевого шока в торпидной фазе:
- сухость кожи;
- цианотичность;
- слабый пульс;
- расширенные зрачки;
- интоксикация;
- пониженная температура тела.
Причины травматического шока
Как мы уже говорили, травматичное состояние возникает в результате тяжелых повреждений организма человека:
- обширных ожогов;
- огнестрельных ранений;
- черепно-мозговых травм (падения с высоты, аварий);
- сильной кровопотери;
- оперативного вмешательства.
- Другие причины травматического шока:
- интоксикация;
- перегрев или переохлаждение;
- ДВС-синдром;
- голодание;
- спазм сосудов;
- аллергия на укусы насекомых;
- переутомление.
Диагностика
Диагностика включает:
- анализы крови;
- другие обследования зависят от вероятной причины.
Диагноз шока основывается главным образом на признаках поражения органа, обнаруживаемых при осмотре врачом. Например, у пациента:
- может снижаться уровень сознания;
- может отсутствовать выработка мочи;
- может наблюдаться синюшность пальцев рук и ног (цианоз).
Также могут появляться признаки попытки компенсации низкого объема крови или недостаточной насосной функции сердца. Например, может иметь место учащенное сердцебиение (тахикардия), дыхание или обильное потоотделение.
Анализы крови могут способствовать диагностике, но ни один диагностический признак сам по себе не является исчерпывающим, и врачи оценивают каждый из них в динамике (т.е. ухудшение или улучшение) и с учетом общего состояния пациента. С помощью одного анализа крови (уровень лактата) измеряют количество отходов жизнедеятельности клеток в крови. Повышение уровня лактата в крови указывает на недостаточное получение кислорода и крови органами и на возможное развитие шока. Анализы крови, указывающие на высокое или низкое количество лейкоцитов или бактерий либо других микроорганизмов в крови, могут способствовать определению инфекции, которая может вызывать септический шок.
Анализы крови могут также указывать на поражение конкретных органов. Например, высокий уровень креатинина может указывать на поражение почек, а высокий уровень тропонина может указывать на поражение сердца.
Выполняются другие обследования в зависимости от вероятной причины шока. Например, при подозрении на серьезную инфекцию врач назначает бактериологический посев крови и других жидкостей организма. Если у пациента имеются признаки проблем со стороны сердца, его могут направить на электрокардиографию и другие визуализирующие исследования сердца.
Симптомы шока[править]
Травматический шок обычно проходит в своём развитии две фазы, так называемую «эректильную» фазу шока и «торпидную» фазу. У больных с низкими компенсаторными возможностями организма эректильная фаза шока может отсутствовать или быть очень короткой (измеряться минутами) и шок начинает развиваться сразу с торпидной фазы.
Эректильная фаза шокаправить
В первой, эректильной, фазе шока больной возбуждён, испуган, тревожен. Он может метаться, кричать от боли, стонать, плакать, жаловаться на боль, просить или требовать анальгетиков, наркотиков.
В этой фазе компенсаторные возможности организма ещё не исчерпаны, и артериальное давление часто бывает даже повышено по сравнению с нормой (как реакция на боль и стресс). Одновременно отмечается спазм сосудов кожи — бледность, усиливающаяся по мере продолжения кровотечения и/или прогрессирования шока. Наблюдается учащённое сердцебиение (тахикардия), учащённое дыхание (тахипноэ), страх смерти, холодный пот, тремор или мелкие подёргивания мышц. Зрачки расширены (реакция на боль), глаза блестят. Температура тела может быть слегка повышена (37-38 С) даже в отсутствие признаков инфицирования раны — просто как результат стресса, выброса катехоламинов и повышенного основного обмена. Пульс сохраняет удовлетворительное наполнение, ритмичность. Отсутствуют признаки развития ДВС-синдрома, синдрома «шоковой почки», «шокового лёгкого». Кожные покровы обычно холодные (спазм сосудов).
Торпидная фаза шокаправить
В этой фазе больной перестаёт кричать, стонать, плакать, метаться от боли, ничего не просит, не требует. Он заторможен, вял, апатичен, сонлив, депрессивен, может лежать в полной прострации или потерять сознание. Артериальное давление снижается, иногда до критически низких цифр или вообще не определяется при измерении на периферических сосудах. Выраженная тахикардия.
Глаза больного с торпидным шоком тускнеют, теряют блеск, выглядят запавшими. Зрачки расширены. Температура тела может быть нормальной, повышенной (присоединение раневой инфекции) или немного пониженной до 35.0-36.0 C («энергетическое истощение» тканей)
Обращает на себя внимание резкая бледность больных, синюшность (цианотичность) губ и других слизистых. Низкий уровень гемоглобина, гематокрита и эритроцитов в крови
Отмечаются явления интоксикации: губы сухие, запекшиеся, язык сильно обложен, больного мучит постоянная сильная жажда, тошнота. Может наблюдаться рвота. Наблюдается развитие синдрома «шоковой почки» — несмотря на жажду и даваемое по её поводу обильное питьё, у больного мочи мало и она сильно концентрированная, тёмная. При тяжёлом шоке мочи у больного может не быть вообще. Синдром «шокового лёгкого» — несмотря на учащённое дыхание и интенсивную работу лёгких, снабжение тканей кислородом остаётся неэффективным из-за спазма сосудов и низкого уровня гемоглобина в крови.
Кожа у больного с торпидным шоком холодная, сухая (холодного пота уже нет — нечем потеть из-за большой потери жидкости при кровотечении), тургор (упругость) тканей понижена. Пульс слабый, плохого наполнения, может быть нитевидным или вообще не определяться.
Отмечаются нарушения функции печени (поскольку печень тоже недополучает крови и испытывает кислородное голодание). Если больной с травматическим шоком выживает, то через несколько дней может появиться (обычно лёгкая) желтушность кожных покровов, как результат повышения уровня билирубина в крови и нарушения билирубинсвязывающей функции печени.
Болевой шок: симптомы и признаки шокового состояния
Болевой шок — это быстро развивающееся и угрожающая жизни реакция организма на чрезмерное болевое воздействие, сопровождаемое тяжелыми нарушениями деятельности всех органов и их систем.
Главным его признаком является, помимо острой боли, — понижение артериального давления. Причинами шокового состояния могут служить любые травмы:
- холод;
- ожог;
- механические воздействия;
- поражение током;
- переломы;
- ножевые или пулевые ранения;
- осложнения заболеваний (застревание пищевого комка в пищеводе, разрыв матки, внематочная беременность, колики в печени и почках, инфаркт, прободная язва желудка, инсульт).
Травмы, наряду с этим, как правило, нарушают целостность сосудов и сопровождаются потерей крови. Вследствие чего объем циркулирующей жидкости уменьшается, органы не питаются кровью, не снабжаются кислородом, не выводится углекислый газ и продукты распада. Органы теряют возможность осуществлять функции и отмирают.
В связи с этим в самом начале отметим, что нужно для оказания первой помощи пострадавшему при болевом шоке:
- По возможности остановить дальнейшее травмирование организма.
- Остановить кровь.
- Вызвать скорую помощь.
Все зависит, от причины вызвавшей шоковое состояние.
Первая фаза болевого шока – возбуждение, вторая – торможение. Для каждой из них характерны свои симптомы.
На начальной стадии (эректильной) больной возбужден, у него появляется эйфория, учащение пульса, дыхательных движений, дрожание пальцев, высокое давление, расширяются зрачки, он не осознает своего состояния. Человек может выкрикивать звуки, совершать грубые движения. Стадия длится до 15 минут.
Первая фаза болевого шока сменяется торпидной. Главный ее признак – снижение давления, а также:
- потеря сознания;
- вялость, апатия, заторможенность, безразличие к происходящему (хотя может быть возбуждение и беспокойство);
- бледность кожи;
- не прослеживающийся, частый, нитевидный пульс;
- понижение температуры тела;
- холодность рук и ног;
- потеря чувствительности;
- поверхностное дыхание;
- синева губ и ногтей;
- крупные капли пота;
- снижение тонуса мышц.
Именно вторая фаза проявляется в острой сердечной недостаточности и стресс-реакции в виде недостаточности всех остальных систем органов до такой степени, что невозможно поддерживать жизнедеятельность.
В этой фазе различают следующие степени шока:
- I степень – нарушения в движении крови по сосудам не выражены, АД и пульс в норме.
- II степень – давление при сокращении сердечной мышцы понижается до 90-100 мм рт. ст., присутствует заторможенность, учащенный пульс, кожа приобретает белый цвет, периферийные вены спадаются.
- III степень – состояние больного тяжелое, АД опускается до 60-80 мм рт. ст., пульс слабый, 120 ударов в минуту, кожа бледная, проступает леденящий пот.
- IV степень – состояние потерпевшего расценивается как очень тяжелое, его мысли путаны, теряется сознание, кожа и ногти становятся синими, появляется мраморный (пятнистый) рисунок. Артериальное давление – 60 мм рт. ст., пульс – 140-160 ударов в минуту, его можно прощупать только на крупных сосудах.
Причины и механизм развития травматического шока
Травматический шок развивается при всех видах тяжелых травм, вне зависимости от их причины, локализации и механизма повреждения. Его причиной могут стать ножевые и огнестрельные ранения, падения с высоты, автомобильные аварии, техногенные и природные катастрофы, несчастные случаи на производстве и т. д.
Кроме обширных ран с повреждением мягких тканей и кровеносных сосудов, а также открытых и закрытых переломов крупных костей (особенно множественных и сопровождающихся повреждением артерий) травматический шок могут вызывать обширные ожоги и отморожения, которые сопровождаются значительной потерей плазмы.
В основе развития травматического шока лежит массивная кровопотеря, выраженный болевой синдром, нарушение функции жизненно важных органов и психический стресс, обусловленный острой травмой. При этом потеря крови играет ведущую роль, а влияние остальных факторов может существенно различаться. Так, при повреждении чувствительных зон (промежности и шеи) возрастает влияние болевого фактора, а при травме грудной клетки состояние больного усугубляется нарушением функции дыхания и обеспечения организма кислородом.
Пусковой механизм травматического шока в значительной степени связан с централизацией кровообращения – состоянием, когда организм направляет кровь к жизненно важным органам (легким, сердцу, печени, мозгу и т.д.), отводя ее от менее важных органов и тканей (мышц, кожи, жировой клетчатки).
Мозг получает сигналы о нехватке крови и реагирует на них, стимулируя надпочечники выбрасывать адреналин и норадреналин. Эти гормоны действуют на периферические сосуды, заставляя их сужаться. В результате кровь оттекает от конечностей и ее становится достаточно для работы жизненно важных органов.
Спустя некоторое время механизм начинает давать сбои. Из-за отсутствия кислорода периферические сосуды расширяются, поэтому кровь оттекает от жизненно важных органов. При этом из-за нарушений тканевого обмена стенки периферических сосудов перестают реагировать на сигналы нервной системы и действие гормонов, поэтому повторного сужения сосудов не происходит, и «периферия» превращается в депо крови.
Из-за недостаточного объема крови нарушается работа сердца, что еще больше усугубляет нарушения кровообращения. Падает артериальное давление. При значительном снижении АД нарушается нормальная работа почек, а чуть позже – печени и кишечной стенки. Из стенки кишок в кровь выбрасываются токсины. Ситуация усугубляется из-за возникновения многочисленных очагов омертвевших без кислорода тканей и грубого нарушения обмена веществ.
Из-за спазма и повышения свертываемости крови часть мелких сосудов закупоривается тромбами. Это становится причиной развития ДВС-синдрома (синдрома диссеминированного внутрисосудистого свертывания), при котором свертывание крови сначала замедляется, а затем практически исчезает. При ДВС-синдроме может возобновиться кровотечение в месте травмы, возникает патологическая кровоточивость, появляются множественные мелкие кровоизлияния в кожу и внутренние органы.
Все перечисленное приводит к прогрессирующему ухудшению состояния больного и становится причиной летального исхода.
Помощь при шоке
При оказании первой помощи при шоке до приезда скорой помощи, необходимо иметь в виду, что неправильные транспортировка и первая помощь могут стать причиной запоздалого шокового состояния.
До приезда скорой помощи необходимо:
- по возможности постараться устранить причину шока, к примеру, освободить защемленные конечности, остановить кровотечение, погасить горящую на человеке одежду;
- проверить нос, рот пострадавшего на предмет наличия в них посторонних предметов, удалить их;
- проверить пульс, дыхание пострадавшего, если возникает такая необходимость, то сделать искусственное дыхание, массаж сердца;
- повернуть голову пострадавшего набок, чтобы он не мог захлебнуться рвотными массами и не задохнулся;
- выяснить, в сознании ли находится пострадавший, и дать ему анальгетическое средство. Исключив ранение живота, можно дать пострадавшему горячего чая;
- ослабить одежду пострадавшего на шее, груди, поясе;
- согреть или охладить пострадавшего в зависимости от сезона.
Оказывая первую доврачебную помощь при шоке, нужно знать, что нельзя оставлять пострадавшего одного, давать ему курить, прикладывать грелку к местам травм, чтобы не вызвать отток крови от жизненно важных органов.
Догоспитальная скорая помощь при шоке включает:
- остановку кровотечения;
- обеспечение адекватной вентиляции легких и проходимости дыхательных путей;
- обезболивание;
- трансфузионную заместительную терапию;
- в случае переломов — иммобилизацию;
- щадящую транспортировку больного.
Как правило, тяжелый травматический шок сопровождается неправильной вентиляцией легких. Пострадавшему может быть введен воздуховод или З-образная трубка.
Наружное кровотечение обязательно останавливают наложением тугой повязки, жгута, зажима на кровоточащий сосуд, пережатием поврежденного сосуда. Если есть признаки внутреннего кровотечения, то больного нужно, как можно быстрее доставить в больницу для проведения срочной операции.
Врачебная помощь при шоке должна соответствовать требованиям экстренной терапии. Это означает, что немедленно должны быть применены те средства, которые дают эффект сразу после их введения больному.
Если вовремя не оказать помощь такому больному, то это может вести к возникновению грубых нарушений в микроциркуляции, к необратимым изменениям в тканях и стать причиной смерти человека.
Так как механизм развития шока связан с понижением тонуса сосудов и уменьшением притока к сердцу крови, то лечебные мероприятия, прежде всего, должны иметь целью повышение артериального и венозного тонуса, а также увеличение в кровяном русле объема жидкости.
Так как шок могут вызывать разные причины, то должны приниматься меры по устранению причин подобного состояния и против развития патогенетических механизмов коллапса.
Виды шока
Анафилактический шок – форма шока, для которой характерно резкое расширение сосудов. Причиной возникновения анафилактического шока может стать определенная реакция на попадание в организм человека аллергена. Это может быть укус пчелы или введение препарата, на который у человека аллергия.
Развитие анафилактического шока происходит по факту попадания аллергена в организм человека независимо от того, в каких количествах он попал в организм
Например, совершенно не важно, сколько именно пчел укусило человека, так как развитие анафилактического шока произойдет в любом случае. Тем не менее, важно место укуса, так как при поражении шеи, языка или области лица, развитие анафилактического шока произойдет значительно быстрее, чем при укусе в ногу
Травматический шок – это форма шока, для которой характерно крайне тяжелое состояние организма, спровоцированное кровотечением или болевым раздражением.
Среди наиболее распространенных причин развития травматического шока можно выделить побледнение кожного покрова, выделение липкого пота, безразличие, заторможенность, а также учащенный пульс. Среди остальных причин развития травматического шока можно выделить жажду, сухость во рту, слабость, беспокойство, бессознательное состояние или спутанность сознания. Данные признаки травматического шока в какой-то степени сходны с симптомами внутреннего или наружного кровотечения.
Геморрагический шок – форма шока, при которой наблюдается неотложное состояние организма, развивающееся вследствие острой потери крови.
Степень кровопотери оказывает непосредственное влияние на проявление геморрагического шока. Другими словами, сила проявления геморрагического шока напрямую зависит от количества, на которое уменьшается объем циркулирующей крови (ЦОК) за достаточно короткий промежуток времени. Потеря крови в объеме 0,5 литра, которая происходит на протяжении недели, не сможет спровоцировать развитие геморрагического шока. В данном случае развивается клиника анемии.
Геморрагический шок возникает в результате кровопотери в общем объеме 500 и более мл, что составляет 10-15% от объема циркулирующей крови. Потеря 3,5 литров крови (70% ОЦК) считается смертельной.
Кардиогенный шок – форма шока, для которой характерен комплекс патологических состояний в организме, спровоцированный снижением сократительной функции сердца.
Среди основных признаков кардиогенного шока можно выделить перебои в работе сердца, которые являются следствием нарушения сердечного ритма. Кроме того при кардиогенном шоке отмечаются перебои в работе сердца, а также боль в грудной клетке. Для инфаркта миокарда характерно сильное чувство страха с тромбоэмболией легочной артерии, одышка и острая боль.
Среди остальных признаков кардиогенного шока можно выделить сосудистые и вегетативные реакции, которые развиваются в результате снижения артериального давления. Холодный пот, побледнение, сменяющееся посинением ногтей и губ, а также резкая слабость также являются симптомами кардиогенного шока. Зачастую отмечается возникновение чувства сильного страха. Вследствие набухания вен, которое происходит, после того как сердце перестает перекачивать кровь, происходит набухание яремных вен шеи. При тромбоэмболии достаточно быстро наступает цианоз, а также отмечается мраморность головы, шеи и груди.
При кардиогенном шоке после прекращения дыхания и сердечной деятельности может произойти потеря сознания.
Признаки травматического шока
Реакция организма при шоке делится на возбуждение и заторможенность.
Симптомы первого этапа могут быть следующие:
- учащенное сердцебиение и дыхание;
- температура выше 38 градусов;
- бледность кожи и синюшность губ;
- расширенные зрачки.
Симптомы второго этапа такие:
- потеря сознания;
- падение температуры ниже нормы;
- падение давление;
- полная апатия;
- бледность становится еще заметнее.
Став свидетелем несчастного случая, приведшего к травмам, кровопотерям пострадавшим и травматическому шоку, следует вызвать бригаду скорой помощи. Индивидуально исходя из каждой ситуации необходимо провести доврачебную помощь нуждающемуся.
Возможные последствия
Шоковое состояние имеет ряд негативных последствий, которые представляют реальную угрозу здоровью и жизни пострадавшему. К наиболее опасным последствиям относится:
- Тромбоэмболия легочной артерии (ТЭЛА). При массивном кровотечении в кровеносной системе образуются тромбы, так как организм пытается себя спасти и остановить истечение крови из раны. Эти тромбы подвижны, они могут оторваться и закупорить артерии легких. Это тяжелое состояние, которое часто заканчивается летальным исходом;
- Заражение крови (сепсис). При открытых ранах в кровь проникает большое количество патогенных бактерий, которые с током крови разносятся по организму. Ослабленный организм не в состоянии с ними бороться, и возникает сепсис. Если вовремя его не диагностировать, то пациент умрет;
- Повреждение почечной ткани вследствие гипоксии, что провоцирует развитие острой почечной недостаточности, а впоследствии и хронической почечной болезни;
- Внутрибольничная инфекция, которая проявляется в виде пневмонии. Устойчивые к обработке антисептиком патогенные микроорганизмы у ослабленных пациентов способны вызвать тяжелую госпитальную пневмонию.
Лечение
Для принятия экстренных мер крайне важна правильная классификация шоков. Неотложная реанимационная помощь в каждом случае имеет свою специфику, но чем раньше она начинает оказываться, тем у больного больше шансов. При необратимой стадии летальный исход наблюдается в более чем 90% случаев
При травматическом шоке важно сразу блокировать кровопотерю (наложить жгут) и доставить пострадавшего в больницу. Там проводят внутривенное введение солевых и коллоидных растворов, переливание крови, плазмы, обезболивают, при необходимости подключают к аппарату искусственного дыхания
При анафилактическом шоке срочно вводят адреналин, при асфиксии интубируют пациента. В дальнейшем вводят глюкокортикоиды и антигистаминные.
При токсическом шоке проводят массивную инфузионную терапию с помощью сильных антибиотиков, иммуномодуляторов, глюкокортикоидов, плазмы.
При гиповолемическом шоке главными задачами является восстановление кровоснабжения всех органов, устранение гипоксии, нормализация давления и работы сердца. При шоке, вызванном обезвоживанием, дополнительно требуется возобновление утраченного объема жидкости и всех электролитов.
При беременности
Геморрагический шок в акушерстве, возникающей при вынашивании беременности, в родовом акте, а также в раннем/позднем последовом периоде являются одной из значимых причин в структуре материнской смертности на долю которого приходится около 20–25%. Показатель акушерских кровотечений относительно общего числа родов варьирует в пределах 5-8%.
Спецификой кровотечений в акушерстве являются:
- Внезапность их появления и массивность.
- Высокий риск гибели плода, что обуславливает необходимость срочного родоразрешения до момента стойкой стабилизации показателей гемодинамики и завершения инфузионно-трансфузионной терапии в полном объеме.
- Сочетанность с резко выраженным болевым синдромом.
- Быстрое истощение компенсаторно-защитных механизмов. При этом, особенно высокий риск у беременных поздним гестозом и у женщин с осложненным течением родов.
Допустимая кровопотеря в родах при их нормальном течении не должна превышать 250-300 мл (ориентировочно 0,5% массы тела женщины). Такой объем кровопотери относится к «физиологической норме» и не отражается негативно на состоянии роженицы. Основными причинами острой патологической кровопотери при беременности с развитием геморрагического шока являются: внематочная беременность, отслойка/предлежение плаценты, многоплодная беременность, осложнения в течении родов, кесарево сечение, разрыв матки.
К особенностям геморрагического шока при акушерской патологии относятся: частое его развитие на фоне тяжелой формы гестоза беременных, быстрое развивитие гиповолемии, синдрома ДВС, артериальной гипотензии, гипохромной анемии.
При ГШ, развившемуся в раннем послеродовом периоде на фоне гипотонического кровотечения, характерен краткий период неустойчивой компенсации, после чего быстро развиваются необратимые изменения (стойкие нарушения гемодинамики, синдром ДВС с профузным кровотечением, дыхательная недостаточность и нарушением факторов свертывания крови с активацией фибринолиза).
Симптоматика
Токсический шок вызывает резкое появление характерной симптоматики, отличаются внезапностью. Признаки шока зависят от формы тяжести патологического состояния и причины, способствующей началу шока.
Фазы шокового состояния
В медицинской практике токсический шок делится на три фазы:
- Компенсированный.
- Субкомпенсированный.
- Декомпенсированный.
Таблица №4. Фазы токсического шока:
| Фаза токсического шока | Описание симптомов |
| Компенсированный шок | У пациента отмечается ясность сознания, но при этом присутствует моторное беспокойство, необъяснимое чувство тревоги, учащенность дыхания, усиление сердечного ритма (до 120 ударов в минуту). |
| Субкомпенсированный шок | Пациенты становятся заторможенными, депрессивными, апатичными. Отмечается бледность кожных покровов, конечности холодные. Преобладает снижение температуры тела до субнормальной. Появляется одышка, тахикардия (до 160 ударов в минуту), пониженное АД. Может развиться анурия, нарушение свертываемости крови. Возможны желудочно-кишечные кровотечения. |
| Декомпенсированный шок | Эта фаза считается самой тяжелой. Пациент находится в полной прострации, появляются судороги в конечностях, одышка, снижается артериальное давление, нитевидный пульс, анурия. В некоторых случаях больные впадают в коматозное состояние. |
Признаки токсического шока
Характер проявления симптомов зависит от причины шока и тяжести патологического состояния. Часто шоковое состояние приводит к смертельному исходу в течение 2 суток после интоксикации крови.
Признаки стрептококкового неменструального синдрома развиваются:
- у женщин после родов спустя несколько дней,
- у лиц с инфицированными послеоперационными ранами,
- у людей, имеющих респираторные инфекции.
Признаки стафилококкового менструального синдрома развиваются у женщин в результате использования в период менструального цикла тампонов. Симптомы наступают спустя 3 суток.
Симптомы стафилококкового неменструального синдрома наступают в течение 12 часов после проведения операций, где были использованы хирургические повязки, например, операции на носу.
Таблица №5. Симптомы токсического шока:
| Первичные признаки | Первые признаки шокового состояния схожи на симптомы тяжелого гриппа. Это:
|
| Вторичные симптомы | Вторичные симптомы проявляются такими процессами:
|