Идиопатический легочный фиброз
Содержание:
Клиническая картина заболевания
 Первый признак, который дает повод задуматься о наличии патологии в организме, – одышка. Но так как она первое время не доставляет ощутимого дискомфорта, больные не обращают на нее внимания.
Первый признак, который дает повод задуматься о наличии патологии в организме, – одышка. Но так как она первое время не доставляет ощутимого дискомфорта, больные не обращают на нее внимания.
На начальной стадии болезни этот симптом проявляется в виде легкой одышки при физических нагрузках, которые ранее хорошо переносились человеком. Пациенты этот факт списывают на усталость, недомогание, плохой сон. Постепенно одышка усиливается при ходьбе на улице, подъеме по ступенькам.
Характер дыхания при пневмосклерозе определяется степенью поражения легких. Оно поверхностное, частое, иногда прерывистое. Пациент не может сделать глубокий вдох-выдох. Так развивается хроническая дыхательная недостаточность. Она длительное время компенсируется, но неизбежно приводит к гипоксии.
Симптомы дыхательной недостаточности при пневмосклерозе:
- цианоз кожных покровов (бледная кожа с синим оттенком);
- тахикардия – учащенное сердцебиение;
- одышка;
- акт дыхания возможен при участии вспомогательных групп мышц;
- головокружения и головные боли;
- нарушение сна – ночью бессонница, днем сонливость;
- упадок сил, хроническая усталость, снижение работоспособности;
- потеря сознания;
- на поздних сроках – сердечная недостаточность, отеки разных частей тела.
 На фоне обструкции дыхательных путей пневмосклероз всегда сопровождается кашлем. Он бывает разной интенсивности. Усиливается утром после сна, когда человек начинает активно двигаться, и к середине дня успокаивается. Кашель приносит временное облегчение. При сильных приступах он вызывает боли в грудной клетке, обычно за грудиной и со стороны спины по нижней границе лопаток.
На фоне обструкции дыхательных путей пневмосклероз всегда сопровождается кашлем. Он бывает разной интенсивности. Усиливается утром после сна, когда человек начинает активно двигаться, и к середине дня успокаивается. Кашель приносит временное облегчение. При сильных приступах он вызывает боли в грудной клетке, обычно за грудиной и со стороны спины по нижней границе лопаток.
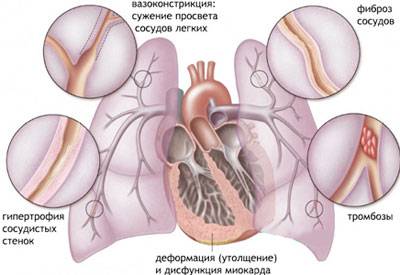
«Легочное сердце», которое интенсивнее развивается при пневмофиброзе средней доли правого легкого, проявляется такими клиническими признаками:
- выраженная одышка в горизонтальном положении (лежа);
- пульсация в верхней части живота, в области свода диафрагмы;
- сердечные боли, спровоцированные повышенным давлением в малом круге кровообращения и растяжением легочного артериального ствола;
- набухание шейных вен, которое увеличивается на вдохе;
- артериальное давление может быть незначительно понижено;
- гипотермия;
- отеки.
Последствия таких необратимых процессов неблагоприятные.
Как восстановить легкие после выздоровления
Период восстановления после пневмонии, спровоцированной вирусной инфекцией COVID-19, довольно длительный. Если заболевание привело к фиброзным изменениям легочных тканей, оно предполагает ряд восстановительных процедур и использование лекарственных препаратов. В целом реабилитация включает:
Из физиотерапевтических методик для устранения уплотнений в легких применимы УВЧ, электрофорез с добавлением ферментов (обычно Трипсин), микротоковая терапия и массаж грудной клетки. Количество процедур поможет определить пульмонолог и физиотерапевт.
Ингаляции через небулайзер с использованием антисептических растворов на основе Мирамистина, муколитических средств, морской воды, бронхолитиков и отхаркивающих препаратов. Паром дышать нельзя – размер фракции для достижения необходимого терапевтического эффекта должен быть меньше.
Лечебная гимнастика включает обучение пациента правильному дыханию, так как в результате изменений легочных тканей с этим могут возникать сложности. В частности эта методика включает диафрагмальное дыхание, которое является нормой и лучше насыщает кровь кислородом.
Для домашнего восстановления пациентам назначают вечерние прогулки от 30 минут до 2 часов и использование легочного тренажера
Также важно обеспечить нормальный сон, чтобы ускорить выздоровление.
Фиброз легких – что это такое?
Самые частые вопросы пациентов, впервые узнавших про фиброз легких: что это, опасно или нет, как проявляется? Фиброзом обозначают процесс замещения здоровой ткани внутренних органов фиброзной или рубцовой, как ее еще называют. По своей природе это соединительная ткань, которая способна к быстрому разрастанию. В результате спустя непродолжительное время она может поглотить весь орган, нарушая его нормальное функционирование.
При фиброзе легких отмечается выраженное снижение эластичности и растяжимости легочной ткани. В результате затрудняется процесс прохождения кислорода и углекислого газа через альвеолярные стенки. Нарушается газообмен: кровь плохо насыщается кислородом, концентрация углекислого газа в кровяном русле повышается, что приводит к хронической гипоксии.
Виды фиброза легких
Разобравшись с термином фиброз легких, что это за патология необходимо отметить возможные тины болезни. При возникновении патологии врачи всегда проводят комплексные диагностические мероприятия, которые направлены на установление причины заболевания. В зависимости от этого выделяют следующие типы болезни:
- Идиопатический легочный фиброз – диагноз выставляется, когда выявить конкретную причину невозможно.
- Интерстициальный легочный фиброз – выставляется при обнаружении фактора, спровоцировавшего патологию.
По объему поражения легочной ткани:
- линейный фиброз легких – поражаются небольшие участки ткани;
- очаговый – в патологический процесс вовлечен небольшой участок, которых может быть несколько;
- диффузный фиброз легких – повреждается большой объем органа.
Фиброз легких – причины
Причины фиброза легких напрямую связаны с воспалительным процессом на альвеолах, интерстициальных тканях. В большинстве случаев они являются пусковым механизмом для развития фиброза легких.
Среди возможных причин патологии специалисты выделяют:
- наследственность (наличие патологии легких у родных повышает риск развития фиброза);
- осложнения легочных заболеваний (асбестоз, альвеолит, саркоидоз);
- длительное вдыхание частиц органических веществ и минералов (работа на химпроизводстве);
- радиоактивное облучение грудной клетки;
- осложненное течение сахарного диабета, ревматоидного артрита, красной системной волчанки;
- курение.
В группу риска развития фиброза легочной ткани врачи входят:
- лица старше 50 лет;
- люди, проживающие рядом с промышленными предприятиями;
- курильщики;
- работники вредных производственных цехов.
Чем опасен фиброз легких?
Длительное отсутствие терапии приводит к быстрому прогрессированию болезни. Со временем риск развития опасных для жизни осложнений только увеличивается.
Как утверждают специалисты, легочный фиброз способен провоцировать следующие патологии:
- эмфизему легких;
- нарушение легочного кровообращения;
- сердечную недостаточность;
- легочную гипертонию.
Народные средства
Фото: narodnimisredstvami.ru
В первую очередь следует выполнять мероприятия, направленные на предотвращение развития фиброза легких. Во многих случаях к фиброзу легких приводят заболевания дыхательной системы, в частности пневмония, которая может привести к замещение легочной ткани на соединительную при отсутствии лечения, самостоятельной отмены пациентом антибактериальной терапии, не соблюдении рекомендаций врача
Поэтому крайне важно при появлении первых симптомов заболевания не пренебрегать своими состоянием, а обратиться к специалисту и строго следовать его назначениям. Кроме того, такие заболевания, как хронический бронхит с явлением бронхообструкции, бронхоэктатическая болезнь легких, хроническая обструктивная болезнь легких, при длительном течении процесса также могут привести к развитию фиброза
Учитывая это, важно избегать факторов, воздействие на организм которых приводит к обострению процесса. С этой же целью рекомендуется ежегодная вакцинация против гриппа. Людям, вынужденным длительное время использовать антиаритмические препараты, необходимо внимательно относиться к появлению симптомов со стороны органов дыхания. В случае их обнаружения следует незамедлительно обратиться за помощью к врачу, а также настоятельно рекомендуется не забывать о ежегодном прохождении рентгенологического исследования органов грудной клетки.
Отдельное внимание нужно уделить людям, работающих на производствах с профессиональными вредностями. Длительно вдыхание органической и неорганической пыли приводит к развитию заболеваний легких, в конечном итоге приводящих к фиброзу
Поэтому не стоит пренебрегать техникой безопасности, в частности использованием специальных приспособлений, защищающих верхние отделы дыхательной системы.
Рецепты народной медицины в некоторой степени помогают облегчить общее состояние человека, страдающего фиброзом легких. Например, прекрасным эффектом обладает отвар из ягод шиповника и корня девясила. Для его приготовления следует измельчить перечисленные компоненты, затем 4 столовые ложки сухого сырья залить 4мя стаканами воды и поставить на медленный огонь. После закипания следует подержать на огне еще в течение 15 мин. Затем полученный отвар заливается в термос и настаивается 3 часа, после чего тщательно процеживается. Рекомендуется принимать по половине стакана 3 раза в день перед едой. Курс прием составляет от 1 до 2 месяцев
Важно не прерывать курс приема и всегда иметь под рукой готовое средство. Комбинация из шиповника и девясила способствует разжижению мокроты, тем самым облегчается ее отделение
Кроме того, данный отвар защищает легочную ткань от воспалительных процессов.
Также широко используется рецепт с использование анисового семени. Для приготовления данного средства следует предварительно подготовить 1 столовую ложку анисовых семян, которые заливаются 1 стаканом холодной воды. Полученная смесь ставится на огонь и доводится до кипения, после чего сразу же убирается с плиты. Рекомендуется употреблять полученное средство по половине стакана 1 раз в день.
Информация носит справочный характер и не является руководством к действию. Не занимайтесь самолечением. При первых симптомах заболевания .
Каковы последствия при легочном фиброзе при коронавирусе
Чтобы понять, чем опасен для человека фиброз легких при коронавирусе, нужно разобраться в особенностях легочных тканей и их изменений. Потеря функциональности органа в результате пневмофиброза в областях повреждений необратима. Но при незначительной площади поражения оставшиеся рабочими участки могут компенсировать их функцию настолько, что человек даже перестанет замечать последствия, из которых возможны:
- одышка;
- головокружение;
- обмороки;
- повышенная утомляемость;
- боли в грудной клетке после нагрузок.
Все это – последствия кислородного голодания и наличия спаек в легочных тканях. Поскольку пневмосклероз – последняя стадия изменения тканей в результате пневмонии, он проявляется не сразу. Если своевременно начать реабилитацию после заболевания и выполнять основные рекомендации специалиста, последствия можно минимизировать. Тем более что исследования атипичной пневмонии 2002-2003 гг. показывают, что в течение первого года уплотнения, определяющиеся как фиброзные, могут частично рассасываться. С коронавирусной инфекцией этот факт пока не подтвержден.
Патогенез
Конечные отделы дыхательного тракта состоят из бронхиол (терминальных и респираторных), ацинусов и долек. Терминальные бронхиолы — воздухопроводящие, а респираторные участвуют в газообмене, поскольку через поры связаны с альвеолами. Ацинус — это структура легкого, где происходит газообмен, включает несколько респираторных бронхиол. Ацинусы (от 3 до 24) объединяются в легочные дольки. Каркас дольки включает междольковые перегородки, периартериальную, перибронхиальную соединительную ткань, соединительную ткань перегородок альвеол и ацинусов.
Соединительная ткань состоит из коллагеновых, ретикулярных и эластиновых волокон. Переплетения волокон коллагена и эластина имеются вокруг бронхов и в альвеолярных стенках, что обуславливает эластические свойства легких. Коллаген обеспечивает жесткость внутрилегочного каркаса.
Клетки соединительной ткани (гладкомышечные и фибробласты) синтезируют эластин и коллаген. Первостепенная роль его — поддержание тонуса терминальных отделов дыхательных путей. Одновременно клетки соединительной ткани синтезируют и ферменты (протеазы), ответственные за разрушение эластина и коллагена. Ферментная и антиферментная система в обычных условиях находятся в равновесии. В условиях инфекционного воспаления они продолжают оказывать эластолитическое (направленное на разрушение) действие за счет высокой продукции эластазы (фермент, разрушающий эластические волокна, эластин, коллаген). Это вызывает разрушение нормального соединительнотканного матрикса, происходит разрушение альвеолярных стенок и формируются общие полости. Избыточная продукция эластазы либо отсутствие ферментов для ее разрушения отмечается при ряде заболеваний легких (ХОБЛ, эмфизема, муковисцидоз).
Параллельно при воспалительных процессах отмечается активация фибробластов, которые продуцируют коллаген. В результате происходит усиленный процесс развития соединительной ткани в паренхиме легких и формирование фиброза. Развитию фиброзных изменений предшествует отек и инфильтрация легочной ткани. При разрушении мембраны альвеол на этом месте развивается внутриальвеолярный фиброз — разрастания соединительной ткани распространяются внутрь альвеол. Потом в патологический процесс вовлекается соединительная ткань вокруг артерий и бронхов.
В настоящее время более приемлемой теорией патогенеза силикоза и прочих пневмокониозов является иммунологическая, которая утверждает, что развитие данных профессиональных заболеваний невозможно без фагоцитоза пылевых частиц альвеолярными макрофагами. Скорость их гибели зависит от фиброгенной агрессивности пыли и пропорциональна ей. Гибель альвеолярных макрофагов — обязательный этап при образовании силикотического узелка. Формирование узелка возможно при условии многократно повторяющегося фагоцитирования пыли. Образующиеся провоспалительные медиаторы (цитокины) провоцируют накопление воспалительных клеток в перегородках альвеол, а кислородные радикалы, повреждая ткани легкого, вызывают гибель макрофагов.
Протеолитические ферменты (металлопротеиназа и эластаза) высвобождаются из разрушенных макрофагов и разрушают ткани легкого. Фаза воспаления сопровождается восстановительными процессами, при которых факторы роста стимулируют образование клеток, эпителия и новых сосудов в поврежденных тканях. Неконтролируемые процессы эпителизации приводят к развитию фиброза. Одно из ключевых значений в фиброгенезе имеют факторы роста. Доказано их стимулирующее действие на разрастание фибробластов и разрушение коллагена и фибронектина (высокомолекулярный белок соединительной ткани). При идиопатическом фиброзе отмечается преобладание фиброза при не выраженных воспалительных изменениях. Основным механизмом прогрессирования пневмофиброза является постоянное повреждение эпителия альвеол с нарушением его регенерации и избыточным отложением соединительной ткани в связи с активацией фибробластов.
Основная симптоматика и методы диагностики
Самым первым и основным симптомом является одышка. Первым делом она начинает проявляться только во время физического труда, а потом может возникать и в покое.
Затем, по мере развития болезни, пациент начинает жаловаться на сухой кашель. Кожа больного приобретает синеватый оттенок. В тяжелых случаях у пациента может замечаться изменения формы пальцев.
Также, если болезнь длится уже длительное время, то у больного фиброзом легких симптомы могут проявляться и со стороны сердечно-сосудистой системы. К ним относятся:
- отеки ног;
- усиленное сердцебиение;
- вздутие вен на шее;
- боли в груди;
- быстрая утомляемость и общая слабость.
При обращении в больницу, врач, для того чтобы поставить этот диагноз, первым делом изучает анамнез больного, опрашивает его о симптомах и общем состоянии, а также проводит осмотр. Для этого он прослушивает и простукивает область грудной клетки, проверяет, как работают органы дыхания, и определяет объем легких. Также врачу нужно проверить и то, какой уровень кислорода содержится в крови. Сделать это можно с помощью такой процедуры как оксигенометрия.
Сделать картину развития заболевания более четкой могут современные способы диагностики. Больному, у которого подозревают наличие фиброза легкого, могут назначить:
- рентгенографию;
- магнитно-резонансную томографию;
- биопсию легкого;
- компьютерную томографию.
 На рентгеновском снимке грудной клетке специалист может обнаружить усиление рисунка легких очагового или диффузного характера в верхней или нижней зоне органа. Иногда это исследование может показать и наличие кистозных просветлений небольшого размера. КТ дает возможность выявить различные виды затемненностей в легких и больше сказать о процессе образования фиброзных изменений.
На рентгеновском снимке грудной клетке специалист может обнаружить усиление рисунка легких очагового или диффузного характера в верхней или нижней зоне органа. Иногда это исследование может показать и наличие кистозных просветлений небольшого размера. КТ дает возможность выявить различные виды затемненностей в легких и больше сказать о процессе образования фиброзных изменений.
Если врач подозревает наличие осложнений фиброза, то может назначаться эхокардиограмма. Она дает возможность выявить легочную гипертензию. Также, в ряде случаев, специалист может назначить пациенту бронхоскопию, которая позволит точно определить масштаб изменений в легочной ткани.
Способы терапии
Основная задача при лечении пневмофиброза купировать разрастание соединительной ткани и устранить основные его симптомы. Чаще всего используется комплексный подход, так как он дает наиболее эффективный результат.
Медикаментозное лечение
В терапии используются разные группы лекарственных препаратов, устраняющие все симптомы заболевания. К ним относятся:
- нестероидные противовоспалительные препараты, убирающие болевые ощущения и признаки воспаления (Ибупрофен, Нимесил, Диклофенак);
- стероидные гормоны (глюкокортикостероиды), помогающие устранить обширные воспаления (Гидрокортизон, Преднизолон);
- цитостатические средства, помогающие остановить разрастание соединительной ткани (Циклофосфамид, Азатиоприн);
- антибиотики;
- антифиброзные препараты (Колхицин, Верошпирон);
- отхаркивающие и противокашлевые средства (Сальбутамол, Эуфиллин, Амброксол);
- препараты, останавливающие развитие нарушений в сердечно-сосудистой системе (Стофантин, Метотрексат).
В медикаментозное лечение лечащий врач включает сразу несколько препаратов, для максимального облегчения состояния пациента.
Физиотерапия
Параллельно с приемом лекарственных средств для терапии пневмофиброза используются разные методы физиотерапии. К ним относятся:
- Диатермия. Глубокое прогревание тканей грудной клетки токами большой силы, выделяемыми специальным аппаратом.
- Индуктотермия. Воздействие на пораженные области магнитным полем высокой частоты. Метод снимает спазмы, устраняет боль и оказывает противовоспалительный эффект.
- Йод-электрофорез по методике Вермеля, щадящая процедура, у которой нет противопоказаний для пациентов любого возраста.
- Общее ультрафиолетовое облучение. Один из видов светолечения, который применяется и в целях профилактики различных заболеваний.
- Облучение лампой соллюкс. Этот метод терапии оказывает на пораженный участок интенсивное и глубокое воздействие.
Чаще всего назначаются несколько видов физиотерапии.
Кислородотерапия
Оксигенотерапия (кислородотерапия) – используется для насыщения организма кислородом. Для процедуры используется ингалятор, через который подается почти чистый (90%) кислород и смеси с ним.
После курса кислородотерапии появляются следующие положительные изменения в организме:
- улучшается общее состояние пациента;
- восстанавливается газообмен;
- нормализуется кровообращение;
- улучшаются обменные процессы в легких;
- симптомы пневмофиброза становятся менее выраженными.
Эту процедуру назначают как для лечения заболевания, так и для профилактики.
Дыхательная гимнастика
Дыхательная гимнастика является обязательным методом терапии при всех заболеваниях легких, в том числе пневмофиброзе. Она помогает значительно облегчить состояние пациента, нормализует дыхательную функцию и улучшить кровообращение.
Лучше всего физические упражнения помогают при лечении локального пневмофиброза. Устраняются воспалительные процессы, провоцирующие рубцевание тканей легкого, усиливаются защитные функции клеток органа и улучшаются обменные процессы.
Как лечить пневмофиброз при помощи дыхательной гимнастики:
- И.П. рука лежит ладонью на животе, в районе диафрагмы. Вдох с максимальным надуванием живота. Не допускать движение диафрагмы. При выдохе живот максимально втянуть.
- И.П. стоя, ноги вместе, руки вдоль туловища. Медленно выполнить глубокий вдох и выдох. Не допускать движение живота.
- И.П. стоя, ноги вместе, руки вдоль туловища. Сделать глубокий вдох, при этом максимально надуть живот. Выполнить 3 подвздоха, живот держать максимально надутым. Медленный выдох, в котором участвуют только грудная клетка и диафрагма.
Первые несколько дней достаточно будет выполнять дыхательную гимнастику 3 раза в день. Постепенно увеличить до 6 раз.
Фиброз лёгких
Фиброз лёгких — это хроническое заболевание легких, характеризующимся прогрессирующим рубцеванием ткани, которая покрывает орган: паренхиму легкого.
Когда стенка легочных альвеол (мешкообразные структуры, в которых заканчиваются бронхиальные ветви меньшего калибра) утолщается и усиливается этим прогрессирующим рубцеванием, их способность обмениваться газами уменьшается (то есть способность переносить, вдыхаемый кислород легкими в кровь, и выдыхать в воздух большую часть углекислого газа, который выделяется кровью). В результате организм больше не получает достаточно оксигенированной крови (т.е. очищенной от углекислого газа и насыщенной кислородом).
Со временем рубцовая ткань закрывает капилляры легочных альвеол, что еще больше ухудшает газообмен и вызывает последствия для кровообращения и сердца (вызывая заболевание известное как хроническое легочное сердце).
Фиброз лёгких относится к подгруппе так называемых интерстициальных заболеваний легких, в том числе около 200 болезней, характеризующихся воспалением и рубцеванием (фиброзом) легких.
Некоторые интерстициальные патологии легких развиваются в контексте аутоиммунных заболеваний (например, склеродермия, красная волчанка, ревматоидный артрит, полимиозит, дерматомиозит), другие вследствие воздействия на окружающую среду органической или неорганической пыли (например, кремнезема, асбеста, тяжелых металлов, промышленных газов и паров, бактерий, пыли животного происхождения), а некоторые являются следствием токсичности лекарств (амиодарон, химиотерапевтические препараты, радиотерапия) или связаны с инфекциями (бактериальные, вирусные, туберкулезные).
Обычно, признаки фиброза лёгких проявляются во взрослой жизни (40-80 лет), с одышкой (затрудненным дыханием), которая имеет тенденцию ухудшаться со временем, вплоть до полной легочной недостаточности, даже в состоянии покоя. Болезнь больше затрагивает мужчин, чем женщин.
По последним данным, каждый год в Европе диагностируется 30-35 000 новых случаев фиброза лёгких, в то время как в США заболевание поражает около 200 тысяч человек.
Причины и факторы риска
Причины фиброза лёгких неизвестны (т.е. легочный фиброз идиопатический).
Предполагается, что фиброз возникает из-за микроскопического повреждения паренхимы легкого, которое вызывает воспалительный ответ и последующее появление патологического рубцевания ткани.
В 10-15% случаев к заболеванию можно иметь генетическую предрасположенность.
Однако существуют другие факторы риска, которые предрасполагают к возникновению фиброза лёгких:
- сигаретный дым;
- отравление угарным газом;
- длительное воздействие пыли на рабочем месте (асбест, кремнезем, тяжелые металлы, древесные опилки);
- птицеводство, сельскохозяйственная деятельность;
- инфекционные агенты (вирус Эпштейна-Барра, гепатит С, вирус герпеса, цитомегаловирусные инфекции);
- гастроэзофагеальная рефлюксная болезнь;
- лекарственные препараты (амиодарон, пропранолол, фенитоин, метотрексат, оксалиплатин);
- радиотерапия (лучевая терапия);
- генетические факторы: случаи семейного легочного фиброза составляют менее 5% от общего числа; но ряд генетических факторов может играть роль даже в «спорадических» случаях фиброза лёгких.
Симптомы фиброза лёгких
Лёгочный фиброз имеет тенденцию проявляться следующими симптомами:
- одышка, хрипение (одышка возникает в начале из-за физических нагрузок, затем все больше и больше начинает появляться, когда человек одевается, ходит по дому или разговаривает) ;
- хронический “сухой” кашель, не вызывающий мокроту;
- слабость, астения;
- дискомфорт в груди;
- потеря аппетита и веса.
Реже могут также присутствовать следующие признаки:
- лихорадка;
- боли в мышцах и суставах;
- кровохарканье (выделение крови из дыхательных путей, обычно посредством кашля).
Осложнения
В долгосрочной перспективе может возникнуть ряд осложнений, которые негативно повлияют на клиническую картину пациента и качество жизни. Наиболее важными являются:
- гипоксемия и гиперкапния (снижение O2 и увеличение CO2 в крови), которые можно оценить с помощью анализа газов крови;
- пневмоторакс (ненормальное присутствие воздуха в плевральной полости, препятствующее нормальному расширению легких);
- цианоз (синеватое изменение цвета кожи и слизистых оболочек);
- гипертрофия вспомогательных мышц дыхания;
- легочная гипертензия;
- пальцы Гиппократа (колбовидное утолщение концевых фаланг пальцев кистей и стоп).
Эти осложнения, наряду с хронической дыхательной недостаточностью, могут затем привести к смерти пациента после нескольких лет болезни.