Гайморит: симптомы и лечение у взрослых
Содержание:
- Особенности, как выглядит гайморит на рентгене
- Лечение с помощью тампонов
- Где находятся гайморовы пазухи
- Признаки и симптомы острого гайморита
- Осложнения и профилактика
- Анатомия околоносовых пазух
- Основные методы лечения
- Лечение гайморита (случай из практики) –
- Физиопроцедуры
- Возможные патологии гайморовых пазух
- Хирургическое лечение
- Строение верхнечелюстной пазухи
- Анатомия верхних ДП
- Причины гайморита
- Диагностика и лечение гайморита
- Диагностика
- Какие функции выполняют пазухи
- Как еще лечат гайморит?
- Почему возникает гайморит?
Особенности, как выглядит гайморит на рентгене
- О чем говорит рентгеновский снимок при гайморите?
- Чего нельзя распознать на рентгеновском снимке?
Многих интересует, как выглядит гайморит на снимке. При диагностировании заболевания простой человек не сможет его толком опознать; как выглядит гайморит на снимке, сможет рассказать только опытный ЛОР. Только специалисты знают, как происходит обнаружение гайморовых пазух, как выглядит гайморит на рентгене.
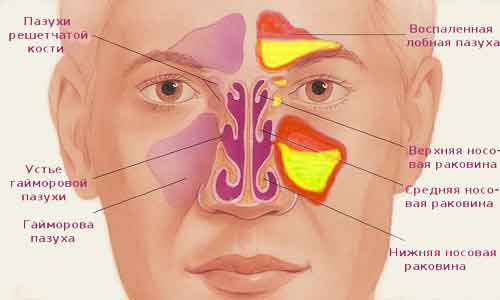
Обычно врач первым делом обращает внимание на носовые пазухи. При нормальном состоянии они не пневматизированы, следовательно, рентгеновский снимок покажет отображение в виде темных полуовальных образований по обе стороны носовой полости
Стоит отметить, что рентген проходит через воздушные тканевые образования и не имеет отражений от них. Таким образом, на самом рентгене не будет зафиксировано отражение.
При наличии в полости жидкости наблюдается большое затемнение. В качестве примера можно привести одну из рентгенограмм, которые описывает опытный врач. Он отмечает, что определение гайморовых пазух не зависит от уровня и типа затемнения. Это не обозначает, что на снимке имеется гайморит. Таким же образом нельзя сразу определить и фронтит. Гайморит — это воспалительное заболевание пазух носа. В них будет содержаться жидкость следующих видов:
На снимке можно отметить при данном заболевании наличие черного оттенка пазух со светлым инфильтративным веществом внутри. По наличию резкого контраста врач может отличить патологию от нормального состояния. Запомните, что не всегда такая картина на рентгене может свидетельствовать о наличии заболевания. Поэтому не надо заниматься самолечением, а сразу отправляйтесь на консультацию к ЛОРу. Когда он определит, что имеется ППН, следовательно, назначит лечение от гайморита.
Фронтит или гайморит можно отследить на рентгене благодаря наличию имеющихся светлых теней на фоне черной полости вокруг носа. Однако все не так просто, как кажется. Дело в том, что если образуется гнойное или катаральное вещество, то на снимке это не будет в виде тени. Округлое затемнение появляется при опухолевом образовании или кистах. Если начинается разрастаться злокачественное образование придаточных пазух носа, то увидеть данное разрастание можно только после некоторого периода времени. Кисты аналогично способны увеличиваться в своих размерах в разные стороны пропорционально.
Определено, что на снимке носовых пазух виден гайморит, гнойного типа или катарального. Но есть такие положения, которые невозможно увидеть на рентгене: это морфологического типа субстрат инфильтрата. Гной и простая воспалительная жидкость на рентгене выглядят одинаково. Для того чтобы распознать морфологического типа структуру, необходимо делать пункцию пазух носа.
Некоторые врачи утверждают, что при наличии гноя будут виднеться слегка светлые оттенки, а если имеется отек, то весь оттенок картины будет равномерным. Но специалисты отмечают, что данная информация не подтверждается, так как необходимо это подробно исследовать.
Без контрастного рентгена невозможно определить кисту или опухолевое образование. Болезнь отлично видна и на простом снимке прямой проекции. Чтобы наверняка знать точный диагноз, можно выполнить дополнительное обследование в виде носоподборочной, подборочной и аксиальной проекции.
Запомните, что только врач должен делать заключение и назначать соответствующую терапию.
Категорически запрещено заниматься самодиагнозом и самолечением.
Лечение с помощью тампонов
Очень часто используют тампоны из ваты для того, чтобы лечить гайморовы пазухи. Расположение их по обе стороны носа предполагает использование тампона конкретно для той пазухе, в которой и идет воспалительный процесс. Делается это следующим образом: из стерильной ваты скручивают тоненькие трубочки и пропитывают их раствором из одной чайной ложки прополиса и трех чайных ложек растительного масла. Для смачивания тампона можно использовать 1% раствор «Глазолина» или «Нафтизина», 2% раствор «Эфидрина». Тампоны закладывают в нос два раза в день на 5 минут. Процедура снимает отек и оказывает дезинфицирующее действие. При лечении гайморита необходимо употреблять много жидкости: чая, компота, морса, минеральной воды без газа. Это связано с тем, что во время болезни человек теряет большое количество жидкости, а с ней – и соли. Подобные утраты в обязательно порядке следует восполнять.
Где находятся гайморовы пазухи
Расположение гайморовых пазух может быть лобным или верхнечелюстным. Полости, находящиеся по обеим сторонам носовых крыльев, называются верхнечелюстными. Они формируются во время внутриутробного развития ребёнка. Когда малыш рождается, вместо пазух у него наблюдаются небольшие углубления. Процесс их полного формирования длится долго, а их развитие завершается только к 15-20 годам. Воздухоносные гайморовы пазухи находятся в кости верхней челюсти. В нормальном состоянии они наполнены воздухом.
Вторая пара пазух расположена в области лба, поэтому их называют лобными. Они имеют форму неправильной пирамиды.
Признаки и симптомы острого гайморита
Острый гайморит развивается как осложнение ОРЗ и требует интенсивного лечения. На заболевание указывают следующие факторы:
- После 7-и дней лечения ОРЗ симптомы простуды не ослабевают, а становятся более выраженными.
- Не отмечается улучшение самочувствия в течение 3 — 5 дней от начала приема антибиотиков.
Как развивается острый гайморит
Вирусное инфицирование «прокладывает путь» бактериям. В 90% случаев при ОРВИ отмечается отек слизистой синусов, нарушение микроциркуляции и развитие застоя секрета. В норме слизистая оболочка гайморовых пазух очень тонкая (как лист папиросной бумаги), при заболевании она утолщается в 20 — 100 раз. Отек слизистой приводит к блокаде соустья, нарушается отток секрета. Застой секрета создает благоприятные условия для развития бактерий. В блокированной гайморовой пазухе возрастает давление, что сопровождается такими симптомами, как боли в области лица.
Нарушение дренирования также происходит в результате гипертрофии слизистой полости носа в случае аллергического ринита, при полипозе, искривлении носовой перегородки, заболеваниях зубов, в результате травмы и интоксикации разного генеза.
При развитии острого воспаления на первых, ранних этапах развития заболевания экссудат серозный, далее слизисто-серозный, а при развитии инфекции бактериальной инфекции — гнойный, содержит детрит и огромное количество лейкоцитов.
Критерии диагностики острого гайморита
- На вирусную природу указывает тот факт, когда симптомы заболевания отмечаются менее 10-и дней.
- На бактериальную природу указывает утяжеление симптомов заболевания с 5-го дня заболевания, а продолжительность самого гайморита составляет более 10-и дней.
Признаки и симптомы острого гайморита при легкой форме заболевания
Заложенность носа, выделения из него или в ротоглотку слизистого или слизисто-гнойного характера, повышенная температура тела (не более 37,50С) — основные признаки острого гайморита. Головная боль, слабость и снижение обоняния — основные симптомы заболевания. На рентгенограмме отмечается утолщение слизистой оболочки пазухи менее 6 мм.
Рис. 8. На фото острый гайморит, начальная стадия. Отмечается однородное понижение прозрачности пазухи в виде «вуали».
Признаки и симптомы острого гайморита при среднетяжелом течении заболевания
Выделения из носа или в ротоглотку носят гнойный характер, температура тела повышается более 37,50С, появляется болезненность при пальпации области в проекции гайморовой пазухи. Появляются такие симптомы, как головная боль и слабость, снижение обоняния, боли и иррадиацией в зубы и/или уши. Слизистая оболочка утолщается более, чем на 6 мм. На рентгенограмме отмечается либо полное затемнение гайморовых пазух, либо уровень жидкости в одной из полостей.
Признаки и симптомы острого гайморита при тяжелом течении заболевания
При тяжелом течении острого гайморита отмечается заложенность носа, выделения из носа и ротоглотку обильные, гнойного характера. Иногда выделения отсутствуют. Температура тела более 380С , у больных появляются такие симптомы, как сильная головная боль, слабость и полное отсутствие обоняния, при пальпации отмечается сильная болезненность в проекции пазухи. На рентгенограмме можно видеть полное затемнение одного или обоих синусов. В крови отмечается повышение уровня лейкоцитов, ускоренная СОЭ. Развиваются внутричерепные и орбитальные осложнения, либо возникают подозрения на них.
Рис. 9. 2-х сторонний острый гайморит, тяжелое течение. Скопление жидкости в полостях.
Если у больного появились такие симптомы, как распирающие боли в области лица, которые усиливаются при наклонах головы или любых других движениях, болят верхние зубы, а нос заложен или имеются симптомы насморка с желтовато-зеленоватыми выделениями, то возможно у него гайморит.
Осложнения и профилактика
Что делать при гайморите? В первую очередь идти к врачу, так как несвоевременное лечение может стать причиной развития хронических мигреней, нарушений зрения и слуха, абсцесса глазницы, флегмоны, внутричерепного абсцесса, менингита и сепсиса, хронической усталости.Для профилактики заболеваний гайморовых пазух нужно:
- Избегать переохлаждений.
- Делать прививку от гриппа. Многие не понимают, зачем это нужно. Но благодаря вакцинации можно избежать развития заболевания и его осложнений.
- До конца лечить насморк и другие болезни, которые могут вызвать гайморит.
При первых симптомах нарушений нужно пойти к отоларингологу.
Анатомия околоносовых пазух
Околоносовые пазухи состоят из 4 стенок. Верхняя упирается в скуловой отросток, а нижняя – в боковую часть носа. Изнутри они выстланы тонкой слизистой оболочкой, на которой находятся реснички мерцательного эпителия. С их помощью скапливаемая слизь выводится в полость носа. При отсутствии патологий они соединяются с носовой полостью, поэтому являются наполненными воздухом.
Гайморовы пазухи имеют довольно крупные размеры – объём каждой достигает 30 см3. Он зависит от толщины стенок. Пазухи могут быть симметричными или несимметричными (одна отличается по форме и размеру от другой).
В слизистых оболочках носовых пазух практически отсутствуют нервные окончания и сосуды. В результаты воспалительные процессы редко сопровождаются болевым симптомом. Но на них могут указывать другие признаки. Нижняя стенка пазух очень тонкая, поэтому она часто подвергается воспалительным процессам.
Основные методы лечения
 При обнаружении симптомов расширенных воспалительных процессов, распространившихся на верхнечелюстные пазухи, нужно сразу же обратиться к врачу. В больнице возьмут слизь на анализ, сделают рентген, который может точно показать наличие воспаления. После этого пазухи должны быть тщательно очищены. Лечение гайморовых пазух можно проводить даже в домашних условиях.
При обнаружении симптомов расширенных воспалительных процессов, распространившихся на верхнечелюстные пазухи, нужно сразу же обратиться к врачу. В больнице возьмут слизь на анализ, сделают рентген, который может точно показать наличие воспаления. После этого пазухи должны быть тщательно очищены. Лечение гайморовых пазух можно проводить даже в домашних условиях.
Существуют разные схемы лечения воспалительных процессов.
Чтобы очистить пазухи в домашних условиях, нужно опустить голову сначала в горячую воду на несколько минут, а затем − в холодную на 20−30 минут. Таких циклов нужно повторить несколько. После этого обязательно нужно лечь на спину, запрокинув голову так, чтобы ноздри оказались в вертикальном положени.
Эффективными в лечении гайморовых пауз могут быть капли. Результативными являются капли из мяты, эвкалипта и нюхательного табака. Использование эфирных масел способствует быстрому расщеплению слизи.
Помимо капель, можно применять средства народной медицины. Такие, как настой ромашки, листья шалфея или цветы календулы. В эти настои можно добавлять йод и ментол и пить полученное средство. Эффективными станут и плоды малины, смешанные с цветами календулы.
Одной из распространенных схем лечения является применение всевозможных компрессов. Для этого можно применять сваренные яйца, завернутые в полотенце.
В лечении болезней верхнечелюстных пазух большое значение имеют профилактические методы. Для этого рекомендуют использование черной редьки. Паста из этой редьки накладывается на область лица выше верхних зубов, и на межбровные кости. После этого нужно промыть нос.
Лечение гайморита (случай из практики) –
Нижеследующий пример наглядно показывает типичную врачебную ошибку, в результате которой пациенты даже при своевременном обращении к врачу – годами страдают от гайморита. Как вы увидите ниже: после устранения ошибок в диагностике – лечение гайморита у данной пациентки проведено в полном объеме (с использованием эндоскопических методов).
Пациентка 28 лет обратилась в медицинский центр с симптомами одностороннего острого гнойного гайморита. Компьютерная томография выявила, что пазуха наполовину была заполнена гноем (рис.15-16). Лечение, которое было назначено – это проколы и промывание пазухи антисептиками и массированная антибиотикотерапия. В результате следующие 3 года пациентка регулярно обращалась в эту клинику с подобными же симптомами, и ей проводилась аналогичная терапия.
Односторонний острый гнойный гайморит на КТ (разные проекции):
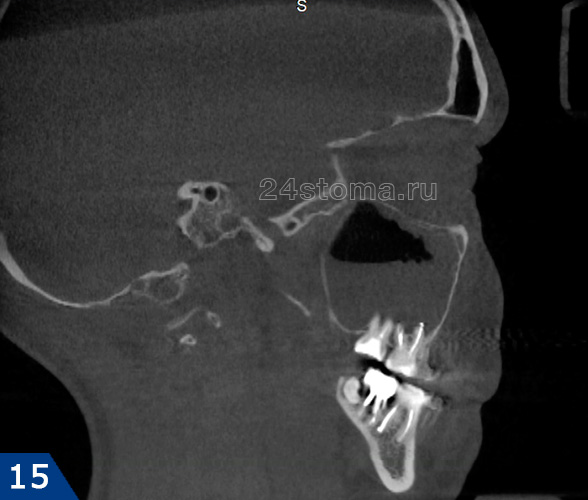
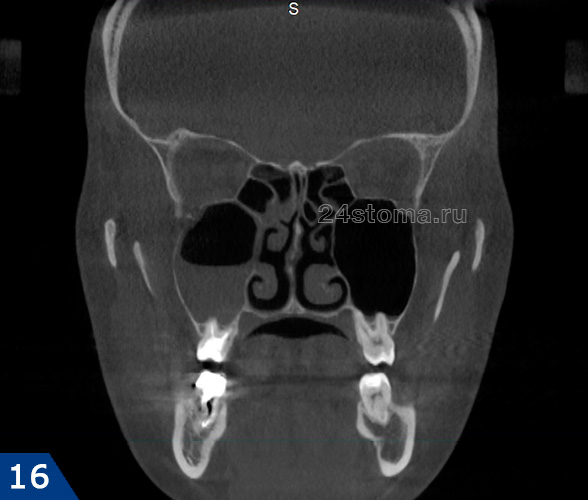
Лечащий врач за это время ни разу не направил пациентку к стоматологу, чтобы определить насколько хорошо запломбированы корневые каналы в 5-6-7 зубах с этой стороны. Причем в течение этого времени пациентке делались снимки КТ и вне периода обострения. Когда пациентка попадает ко мне на консультацию, то на сделанном вне периода обострения снимке – в области дна гайморовой пазухи обнаруживается округлое образование размером до 1 см, не характерное для топографии пазухи (рис.17). Мой предварительный диагноз – киста гайморовой пазухи справа (на снимке КТ она слева).

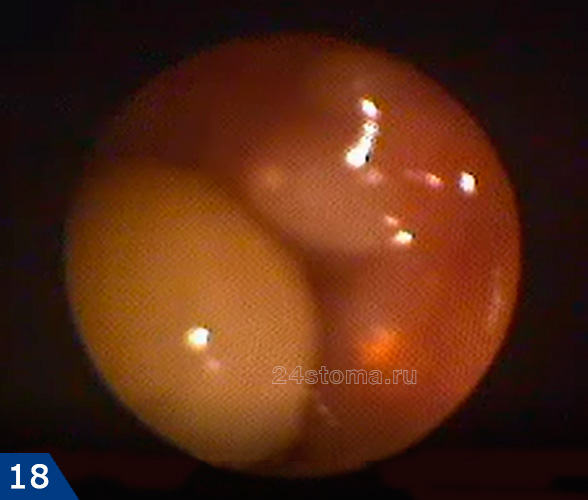
Собственные кисты слизистой оболочки пазухи бывают крайне редко, и практически единственная причина их образования – воспаление в области верхушек корней одного из 5-6-7 верхних зубов. К тому же на КТ было хорошо видно, что верхушки корней находятся прямо под слизистой оболочкой пазухи (т.е. между верхушками корней и дном пазухи нет слоя кости). В результате пациента направляется мной на «диагностическую эндоназальную гаймороскопию», которая предполагает использование тонкого гибкого зонда с видеокамерой. Как результат – мы видим заполненную гноем кисту, которая находится в проекции 5 или 6 зубов (рис.18). Точно определить причинный зуб ни по КТ, ни по видео – нам не удалось (плюс у каждого из этих зубов имелись проблемы с качеством пломбирования корневых каналов).
В результате сначала пациентка была направлена на эндоскопическую гайморотомию с использованием шейвера (через нос) – эта методика применяется для выскабливания и удаления полипов и кист в пазухе. Также пациентке в процессе операции было расширено соустье между гайморовой пазухой и носовыми ходами. Через 1,5 месяца после операции и проведения повторной диагностической гаймороскопии – пациентка была направлена на перелечивание 5-6-7 зубов (включающее санацию корневых каналов при помощи препаратов на основе гидроксида кальция). В результате пациентка счастлива и довольна.
Важно: как челюстно-лицевой хирург я вам искренне рекомендую (если ЛОР врач сам не считает нужным направить вас на КТ зубов, а также на консультацию к стоматологу) – самостоятельно обратиться к стоматологу-терапевту на консультацию. Чтобы была проведена тщательная экспертиза каждого корневого канала в области 5-6-7-8 зубов
К сожалению, как мы это видим на конкретном примере – лор-врачи очень часто допускают ошибки в диагностике одонтогенной природы происхождения гайморита.
Физиопроцедуры
При гайморите очень важна не только медикаментозная терапия, но и физиопроцедура. Такой метод лечения помогает очистить гайморовы пазухи и устранить воспалительный процесс.
Физиотерапевтические процедуры проводятся в медучреждении. Основные виды физиолечения при гайморите:
- Ультразвуковое лечение
- Ингаляции
- Электрофорез
- Электромагнитотерапия
- Грязелечение
Благодаря воздействию ультразвуковых волн, уменьшается отечность, снимается боль и увеличивается выработка ферментов для борьбы с патогенными микроорганизмами.
Избавиться от гайморита применяя только физиолечение невозможно. Лечение должно осуществляться в комплексе. В каждом случае врач назначает количество сеансов физиотерапии индивидуально.
Возможные патологии гайморовых пазух
Патологии синусов могут носить разный характер: пороки развития, травмы, опухоли, инфекционное поражение вирусами, грибками микробами.
Пороки развития и травмы
 В пазухах может собираться гной
В пазухах может собираться гной
Чаще всего наблюдают пороки развития гайморовой пазухи с наличием полной костной перегородки, разъединяющей её на переднюю и заднюю полости (иногда нижнюю и верхнюю). В редких случаях выявляют дегисценции (врождённые пороки костей) в области верхней стенки и в подглазничном канале.
Повреждения стенок возникают при различных ранениях, закрытых травмах черепной коробки и лица. Разделяют:
- изолированные, когда повреждена одна пазуха;
- множественные изолированные, при которых страдает несколько околоносовых пазух без повреждения соседних органов;
- сочетанные, включающие переломы стенок пазух, сопровождающиеся повреждением черепных костей и глазницы;
- комбинированные повреждения, возникающие при воздействии различного оружия.
Симптомы повреждений синусов зависят от объема, обширности распространения, характера полученной травмы. При нарушении общего состояния может развиться шок с длительной потерей сознания. Практически постоянным симптомом выступает головная боль.
Заболевания верхнечелюстных пазух
 Воспаление, протекающее в гайморовых пазухах, называют гайморитом. Развивается заболевание при проникновении в кровоток или носовую полость инфекций различного происхождения. Послужить толчком к его возникновению могут проблемы с зубами (кариес, пульпит, периостит и пр.).
Воспаление, протекающее в гайморовых пазухах, называют гайморитом. Развивается заболевание при проникновении в кровоток или носовую полость инфекций различного происхождения. Послужить толчком к его возникновению могут проблемы с зубами (кариес, пульпит, периостит и пр.).
Для патологии характерны следующие симптомы:
- заложенность носа с одной или обеих сторон, сопровождаемая насморком с постоянными выделениями слизи, имеющими неприятный запах;
- болезненные ощущения в проблемной пазухе, распространяющиеся на лоб, уши, затылок;
- общее недомогание, потеря аппетита, повышенная утомляемость, сонливость;
- болезненность в горле, чихание, кашель, потеря обоняния – в некоторых случаях.
При постановке диагноза пациента обязательно направляют на рентген, в котором наблюдаются затемнения проблемных участков. Лечение назначают комплексное с приёмом антибиотиков, сосудосуживающих, антигистаминных препаратов, физиопроцедур (УВЧ, лазерная терапия, соллюкс-лампа), промыванием носовых проходов методом «кукушка».
В тяжёлых случаях показано хирургическое вмешательство. Операцию проводят под местной анестезией с проколом, промыванием антисептиками, установкой дренажа. Это позволяет снять давление на стенки, купировать боль, избавиться от очага инфекции.
 Из возможных осложнений гайморита выделяют:
Из возможных осложнений гайморита выделяют:
- конъюнктивит, сопровождающийся воспалением слизистой органов зрения;
- менингит – воспаление мозговых оболочек;
- отит, ангину, тонзиллит, пневмонию;
- неврит зрительного нерва, приводящий к нарушению зрения;
- тромбоз, абсцесс, сепсис.
Осложнения гайморита протекают в тяжёлой форме, требуя длительного и дорогостоящего лечения.
Хирургическое лечение
Хирургическое вмешательство при гайморите обычно назначается в том случае, если консервативная терапия не дала положительных результатов, имеются осложнения.
К тому же оперативное лечение обязательно проводится при хронической форме гайморита, распространении инфекции за границы верхнечелюстных синусов.
Следует отметить, что оперативное вмешательство не проводится при эндокринных патологиях, проблемах с кровеносной системой, воспалительных процессах.
Существует несколько видов хирургического лечения гайморита:
| Способ | Особенности операции |
| Пункция | Процедура предполагает прокол носа и устранение гнойного содержимого. В большинстве случаев содержимое из пазух отправляют на исследование, чтобы определить чувствительность к антибиотикам. |
| Баллонная синусопластика | Такой метод лечения направлен на раскрытие и расширение соустьев, которые соединяют нос с околоносовыми синусами. При этом носовые структуры не повреждаются. |
| Эндоскопическая операция | Выполняется операция с помощью эндоскопа. Специальная трубка в вводится в носовую полость. Во время манипуляции врач видит всю полость носа на мониторе и при необходимости может контролировать процесс. |
| Лазерная операция | Разновидность эндоскопической операции. Через эндоскоп подается лазер, и излучение воздействует на слизистую оболочку. |
| Операция Люка-Колдуэлла | Выполняется разрез в полости рта в области проекции гайморовой пазухи. Затем делается отверстие к костной стенке и очищаются пазухи. На заключительном этапе пазухи промываются антисептиком. |
После операции обычно назначают глюкокортикостероиды, антибиотики, сосудосуживающие капли и иммуномодуляторы.
Строение верхнечелюстной пазухи
Верхнечелюстные пазухи носа появляются раньше остальных придаточных полостей. У новорожденных малышей они представляют собой ямки небольших размеров. Полностью развиваются гайморовы пазухи к периоду полового созревания. Однако максимального размера они достигают в старческом возрасте, поскольку в это время иногда происходит рассасывание костной ткани.
Изнутри данные выемки выстланы довольно тонкой слизистой оболочкой, которая крайне бедна нервными окончаниями и кровеносными сосудами. Именно поэтому зачастую заболевания гайморовых полостей длительное время протекают бессимптомно.
Различают верхнюю, нижнюю, внутреннюю, переднюю и заднюю стенки верхнечелюстнойпазухи. Каждая из них имеет свои особенности, знание которых позволяет понимать, как и почему возникает воспалительный процесс. А это значит, что у пациента появляется возможность своевременно заподозрить проблемы в околоносовых пазухах и других близко к ним расположенных органах, а также правильно провести профилактику заболевания.
Анатомия верхних ДП
Анатомические особенности придаточных пазух выглядят следующим образом:
- Гайморовы (верхнечелюстные) околоносовые пазухи располагаются в верхнечелюстной кости и имеют вид пирамиды объемом от 15 до 17 куб.см. Это самые крупные околоносовые пазухи, имеющие парное строение. Внутренняя поверхность полости покрыта слоем слизистой оболочки толщиной не более 0,1 мм. В толще стенок пазух проходят каналы нервов и венозные сплетения, затрудняющие манипуляции при хирургических операциях. Так, в глазничной стенке располагается подглазничный нерв и кровеносные сосуды, связанные с твердой мозговой оболочкой. Воспаление пазух может привести к переходу процесса на эти области и развитию кавернозного синусита, флегмоны глазницы и другим патологиям.
- Пазухи решетчатой кости, или решетчатый лабиринт, расположены между носовой полостью и глазницами. Они состоят из нескольких воздушных ячеек, каждая из которых соединена ходами в носовую полость. Ячейки подразделяются на 3 группы и могут быть: средними, передними и задними. Средние и передние сообщаются со средним носовым ходом, а задние — с верхним. Ячейки, имеющие вид клеток, разделены тонкими костными пластинками и в общем представляют собой единую кость решетчатой структуры. Нередки случаи расположения верхних ячеек в передних или задних отделах глазниц. Данные анатомические особенности не исключают вероятности перехода воспалительного процесса в полостях на зрительный нерв, в область головного мозга и т.п.
- Основная пазуха носа носит название клиновидной и находится в клиновидной кости черепа. Пазуха посредством перегородки разделяется на 2 половины. Каждая из них имеет отдельный выход в верхний носовой ход. Клиновидная пазуха располагается в непосредственной близости от сонной артерии, гипофиза, кавернозного синуса и перекреста зрительных нервов. Учитывая это, необходимо отметить, что даже небольшое воспаление пазухи представляет серьезную угрозу здоровью пациента, а лечение часто сопряжено с определенными трудностями.
- Лобные околоносовые пазухи имеют парное строение и располагаются непосредственно в лобной кости. Размеры и формы пазух могут варьироваться, но в среднем общий объем полостей составляет не менее 4,5 куб.см.
Причины гайморита
Прежде чем использовать официальные или альтернативные методы интенсивной терапии, важно понять этиологию патологического процесса и устранить патогенный фактор гайморита. По сути, это внутренний насморк, который нарушает дыхание, но не выходит наружу
Основные причины патологии – повышенная активность стрептококков, стафилококков, грибковой инфекции, других вредоносных микроорганизмов и аллергенов. Если ничего не делать, заболевание приобретает хроническую форму – не лечится.
Предпосылками к развитию синусита могут становиться следующие факторы организма, окружающей среды:
- ослабленный иммунитет;
- физиологическое искривление носовой перегородки;
- вредные привычки;
- длительное переохлаждение организма;
- аллергическая реакция;
- хронический ринит, тонзиллит, стоматит;
- занятия водными видами спорта;
- отсутствие своевременного лечения ОРВИ, ОРЗ;
- сезонное развитие заболевания;
- генетическая предрасположенность;
- инфицирование микробами воздушно-капельным путем.
Диагностика и лечение гайморита
Для определения причин возникновения и стадии развития недуга отоларинголог осматривает носовые ходы. Для получения более полной клинической картины проводится рентгеноскопия или компьютерная томография полостей.
При консервативной терапии синусита комбинируются общие и местные методы, направленные на подавление болезнетворной микрофлоры, очищение и санацию органа:
- Капли и спреи. Они дают сосудосуживающий эффект (Галазолин, Нафтизин, Ксилометазолин), также могут содержать вспомогательные вещества антигистаминного свойства (Виброцил, Цетиризин) или местные антибиотики (Биопарокс, Полидекс).
- Антисептики в виде капель и растворов для промывания обеспечивают отток секрета и очищение носовых ходов (Мирамистин, Диоксидин, Проторгол, Фурацилин, Хлоргексидин). Необходимо прислушиваться к рекомендациям врача, поскольку многие из них имеют противопоказания для детей или беременных женщин.
- Антибиотики. Чаще всего применяются препараты группы пенициллинов (Флемоклав, Амоксиклав), цефалоспорины (Цефиксим, Панцеф), макролиды (Кларитромицин, Азитромицин).
При пункции шприцом откачивается накопившийся экссудат, промывается полость и в нее вводятся противовоспалительные препараты и антибиотики. Прокол позволяет вылечить в более сжатые сроки. Также в современной медицине применяются специальные ЯМИК катетеры и метод баллонной синусопластики, позволяющие избежать пункции.
Несвоевременное лечение гайморита может привести к серьезным осложнениям – менингиту, воспалению зрительного нерва, остеомиелиту лицевых костей
Диагностика
При первых признаках гайморита необходимо обратиться к отоларингологу – практикующему специалисту, который занимается диагностикой и лечением расстройств функций ЛОР – органов.
Чтобы установить диагноз при гнойном и катаральном синусите, доктор расспрашивает больного на предмет всевозможных проявлений болезни, осматривает полость носа, направляет на рентгенографическое исследование гайморовых пустот. Скопившийся гной в лобных и гайморовых пазухах на снимке просматривается, как уровень жидкости. В данном случае точный диагноз устанавливается очень просто.
Сложности с определением гайморита возникают при хронической его форме, когда требуется проведение компьютерной томографии околоносовых пазух для выявления инородного тела, полипозного очага и прочих изменений.
Видео о диагностике и лечении гайморита:
https://youtube.com/watch?v=5r-sNAjfEhs
Какие функции выполняют пазухи
Гайморовы пазухи являются важным анатомическим образованием. Они выполняют следующие функции:
- Согревание, увлажнение и очистка воздуха, который попадает в носовые полости из окружающей среды, следовательно, обеспечение дыхательной функции.
- Резонансная активность во время разговора. Гайморовы пазухи обеспечивают индивидуальные особенности голосового звучания. Именно эти синусы и другие полости лицевой части черепа отвечают за разнообразие тембра и звука голосов, присущих разным людям.
- Обонятельная функция. Благодаря этим полостям формируется способность человека к ощущению и различию разных запахов.
- Функция фильтра, за которую отвечает эпителий, выстилающий гайморовы пазухи.
Расположение гайморовых синусов очень близко к другим важным анатомическим образованиям, таким как глазница, черепные нервы, крупные сосуды.
Именно поэтому важно своевременно заниматься лечением заболеваний этих пазух, чтобы предотвратить процесс распространения воспаления и не допустить развития опасных для жизни последствий
- Заболевания гайморовых пазух
- Лечение гайморита
- Киста гайморовой пазухи
- Опухоли гайморовой пазухи
Если воспалились гайморовы пазухи, лечение должно проводиться своевременно. Гайморовы пазухи — это полости в лицевой части черепа, которые сообщаются с полостью носа. Эти структуры парные. Располагаются они не около носа, а по бокам от него примерно на уровне глаз человека. Второе их название — верхнечелюстные пазухи. Названы они так благодаря своему расположению. Между полостью носа и верхнечелюстными пазухами есть небольшие протоки. Они необходимы для поддержания пазух в здоровом состоянии и обеспечения постоянного оттока секрета.
Гайморовы пазухи предназначены для:
- увлажнения и согревания поступающего воздуха;
- формирования тембра голоса;
- уменьшения массы лицевого отдела черепа.
Нередко в медицинской практике диагностируется различная патология пазух. Наиболее часто встречаются следующие заболевания гайморовых пазух:
- опухоли (доброкачественные и злокачественные);
- киста;
- воспаление пазухи (гайморит).
Каковы этиология, клиника и лечение каждого из этих заболеваний?
Как еще лечат гайморит?

- После того, как отток гнойной жидкости из носа нормализирован, лечение проводится антибиотиками: «Аугментином», «Азитромицином», «Цефалоспорином». Если у человека аллергия на пенициллиновый ряд, ему назначают «Макролиды» или «Тетрациклин».
- В арсенале современной медицины имеется большое количество антибиотиков для лечения гайморита без побочных действий. Если это заболевание возникло из-за деформации перегородки носа или кариоза зуба, нужно вылечить первичные заболевания.
- В случае острой необходимости пазуха прокалывается, и в ее полость вводится раствор антибиотика, который разжижает гной и выводит его из пазухи.
- Когда консервативное лечение не дает положительных результатов, применяется хирургическое.
Почему возникает гайморит?
В большинстве случаев к развитию гайморита приводит инфекция или бактерия, которая попала в нос вместе с кровью или воздухом. Есть масса состояний, вызывающих отклонения в носовом дыхании. В их числе деформация перегородки, вазомоторный ринит, гипертрофический ринит, аденоиды или всевозможные аллергии.
Еще причиной подобного заболевания бывает сбой в работе иммунной системы из-за продолжительных хронических болезней, аллергических состояний и несвоевременного лечения простуды, ОРВИ и т. д.
При взятии мазка из носа заболевших людей специалисты находят стафилококк, способный долго жить в носоглотке. В течение долгого времени бактерия может вести пассивный образ жизни, не вызывая каких-либо проблем со здоровьем. Однако малейшая простуда или ОРЗ приводит к ее активизации и проявлению патогенных свойств.
Еще существуют такие причины развития разных форм гайморита:
- Повреждение слизистой оболочки носовой полости и гайморовых пазух.
- Попадание вредоносных организмов в носоглотку.
- Запущенная стадия простудных заболеваний и ОРВИ.
- Продолжительное нахождение в здании с сухим или чрезмерно прогретым воздухом.
- Воздействие сквозняка.
- Неэффективное лечение насморка.
- Попадание в носоглотку химических веществ, особенно при работе на вредных производствах и фабриках.
- Пребывание в агрессивной среде.
- Осложнения после гриппа и ОРЗ.
- Патологии иммунной системы.
- Аллергия на внешние факторы.
- Опасные болезни, включая туберкулез, грибковые нарушения, злокачественные опухоли и т. д.
Если часто применять капли от ринита, в гайморовых пазухах скапливается большое количество слизи, что приводит к проявлению гайморита (без соплей эта проблема встречается редко).