Иридоциклит
Содержание:
Отдельные формы иридоциклита
Травматический иридоциклит развивается после проникающих ранений, контузии глазного яблока, ожогов, язв роговицы, а также внутриглазных операций. Он осложняет ок. 60% всех проникающих ранений. Развивается вследствие внедрения экзогенной инфекции, хим. реакции при попадании инородных тел, выраженных процессов пролиферации и швартообразования, возникновения аутоиммунных реакций. Тяжелым осложнением травматического И. является развитие симпатического воспаления и двустороннего факогенного И.
Клиника травматического И. характеризуется теми же признаками воспаления, что и эндогенные И. Выраженность воспалительных явлений при травматическом И. может быть различной. При легких формах И. воспалительные явления постепенно стихают и исчезают через 10— 15 дней. При тяжелых формах, протекающих с явлениями экссудации и пролиферации, течение И. может быть длительным и возникает опасность развития симпатического воспаления.
Факогенный иридоциклит развивается в основном после проникающих ранений или операций, связанных с повреждением хрусталика. В редких случаях причиной возникновения его могут быть эндогенные факторы.
В дифференциальной диагностике травматического и факогенного И. определенное значение имеет нарушение целости капсулы хрусталика и наличие на задней поверхности роговицы крупных рыхлых белого цвета преципитатов (так наз. хрусталиковые преципитаты). В некоторых случаях возникает двусторонний факогенный И., который по клин, картине, течению и исходу отличается от симпатического воспаления. В патогенезе факогенного И. большое значение имеет развитие сенсибилизации к хрусталиковому белку. В связи с этим экстракция травматической катаракты или удаление остатков хрусталикового вещества является необходимым условием для успешного лечения факогенного И.
Симпатический иридоциклит имеет аутоиммунную природу, поэтому особое значение в его профилактике имеет своевременное и правильное лечение кортикостероидами травматического И., протекающего с аутоиммунными реакциями (см. Симпатическая офтальмия).
Библиография Ангел В. И. Состояние неспецифической реактивности организма и некоторые биохимические показатели при эндогенных иридоциклитах, Офтальм, журн., № 3, с. 193, 1973; Гаркави Р. А. К вопросу о факогенном увеите, там же, № 2, с. 76, 1960; Зайцева Н. С. и др. Патогенез эндогенных увеитов в свете экспериментального анализа, Вестн, офтальм., № 5, с. 45, 1974; Зайцева Н. С. и др. Значение некоторых иммунологических показателей в диагностике и клинике эндогенных увеитов, там же, № 3, с. 52, 1978; Золотарева М. М. Избранные разделы клинической офтальмологии, с. 5, Минск, 1973; Ковалевский Е. И. Детская офтальмология, с. 189, М., 1970; Лебехов П. И. Прободные ранения глаз, Л., 1974; Многотомное руководство по глазным болезням, под ред. В. Н. Архангельского, т. 1—2, М., 1960—1962; Подгорная H. Н. и Соколовский Г. А. Флюоресцентная ангиография радужной оболочки, Вестн, офтальм., № 3, с. 9, 1973; Самойлов А. Я., Юзефова Ф. И. и Азарова Н. С. Туберкулезные заболевания глаз, с. 109, М., 1963; Стукалов С. Е. Иммунологические исследования в офтальмологии, Воронеж, 1975; Campinchi R. e. а. L’uveite, phenom^nes immunologiques et allergiques, P., 1970; Dinning W. J. a. Perkins E. S. Immunosuppressives in uveitis, Brit. J. Ophthal., v. 59, p. 397, 1975; Perkins E. S. Recent advances in the study of uveitis, ibid., v. 58, p. 432, 1974; Schlaegel T. F. Progress in uveitis, 1959—1969, Surv. Ophthal., v. 15, p. 25, 1970; S mi t h R. E., Godfrey W. A. a. K i m u r a S. J. Complications of chronic cyclitis, Amer. J. Ophthal., v. 82, p. 277, 1976; System of ophthalmology, ed. by S. Duke-Elder, v. 9, L., 1966; W i t-m e r R. Diagnostik der Uveitis, Ther. Umsch., Bd 26, S. 342, 1969; Woods A. C. Endogenous uveitis, Baltimore, 1956.
Причины
Иридоциклит глаза практически всегда развивается на фоне другого заболевания. Порой он является первым признаком серьезных аутоиммунных, обменных, эндокринных нарушений. Известно много случаев, когда человек приходил к офтальмологу с увеитом, а позже у него диагностировали тяжелые системные заболевания. Таким образом, развитие увеита является тревожным звоночком, сигнализирующим о проблемах со здоровьем.
В зависимости от происхождения передний увеит бывает экзогенным и эндогенным. Первый развивается вследствие занесения инфекции из внешней среды. Эндогенные иридоциклиты возникают у людей с хроническими инфекциями, аутоиммунными заболеваниями, обменными расстройствами и патологиями эндокринной системы.
Внутренние факторы
Толчком к развитию эндогенного увеита служит проникновение вредных микробов в радужку и цилиарное тело. Патогенные микроорганизмы попадают туда с током крови и вызывают развитие воспалительного процесса. Помимо этого, воспаление может возникать под воздействием аутоантител или иммунных комплексов, которые циркулируют в крови людей с аутоиммунными заболеваниями.
Причины возникновения эндогенного иридоциклита:
- перенесенные бактериальные, вирусные, протозойные инфекции — сифилис, хламидиоз, токсоплазмоз, гонорея, грипп, корь;
- наличие очагов хронической инфекции в организме — хронические тонзиллиты, синуситы, отиты, гаймориты;
- ревматические заболевания — ревматоидный артрит, болезнь Бехтерева, ревматизм, синдромы Шегрена и Рейтера;
- нарушения обмена веществ и некоторые системные болезни с неустановленной этиологией — сахарный диабет, подагра, аутоиммунный тиреоидит, саркоидоз, болезнь Бехчета.
Развитию переднего увеита способствует целый ряд провоцирующих факторов. Патологии особенно сильно подвержены люди с ослабленным иммунитетом и нарушением работы эндокринной системы. Негативное влияние также оказывают частые стрессовые ситуации, переохлаждения, тяжелые физические нагрузки.
Внешние факторы
Воспаление радужки и цилиарного тела может быть следствием микробной контаминации при травмах, операциях, инфекционных поражениях переднего отрезка глаза. В этом случае патогенные микроорганизмы попадают в сосудистую оболочку контактным путем и вызывают воспалительный процесс.
Наиболее частые причины экзогенного иридоциклита:
- проникающие ранения;
- контузии глазного яблока;
- хирургические вмешательства; подробнее про операции на глазах →
- тяжелые кератиты.
Отметим, что послеоперационный иридоциклит может иметь реактивный характер. Такой увеит развивается вовсе не из-за занесения инфекции. Причиной его развития служит чрезмерно активная реакция глаза на хирургическое вмешательство.
Иридоциклит – симптомы
Выраженность и особенности клинической картины воспаления зависят от его причины, состояния местного и общего иммунитета. Признаки иридоциклита соответствуют и форме патологии. Классифицируют следующие виды болезни:
- серозный;
- фибринозный;
- гнойный;
- вирусный.
Серозный иридоциклит
Рассматриваемый тип патологии протекает легче остальных, имеет самые благоприятные прогнозы. Болезнь иридоциклит серозной формы характеризуется скоплением в передней камере глаза сывороточного экссудата (мутной жидкости). Это сопровождается такими симптомами:
- помутнение зрачка;
- слезотечение;
- боязнь яркого света;
- режущая боль в глазу;
- отек и покраснение радужки;
- незначительное расширение кровеносных сосудов;
- колебания внутриглазного давления;
- ухудшение остроты зрения («пелена»);
- сужение зрачка.
Если своевременно диагностировать серозный иридоциклит, лечение будет быстрым и простым. Указанный вид заболевания хорошо поддается терапии на ранних стадиях и очень редко провоцирует осложнения. При прогрессировании патологии часто присоединяется фибринозный передний увеит. В таких случаях высок риск повреждения сетчатки глаза и развития вторичной глаукомы.
Фибринозный иридоциклит
Данному типу болезни тоже свойственно скопление экссудата в передней камере глаза, но вместо сыворотки он содержит белок, образующийся при свертывании крови. Фибринозно-пластический иридоциклит всегда начинается остро и сопровождается всеми выраженными симптомами. Дополнительно отмечаются следующие признаки:
- помутнение стекловидного тела;
- чувство распирания в глазу;
- срастание некоторых участков зрачка;
- изменение формы и оттенка радужки;
- блефароспазмы;
- пониженное внутриглазное давление.
Эта форма заболевания иногда провоцирует тяжелые и необратимые последствия. Синехии могут быстро покрыть всю поверхность зрачка, что приведет к его полному заращению (окклюзии)
Важно не допустить такой иридоциклит – лечение осложненного типа болезни затруднительно и часто неэффективно. Восстановить зрение после заращения зрачка почти невозможно

Гнойный иридоциклит
Описываемый вариант переднего увеита развивается на фоне заражения бактериальной инфекцией. Что гнойный иридоциклит глаза возникает как последствие длительной ангины, пиореи, фурункулеза и других микробных поражений. Эта форма патологии протекает тяжело, прогрессирует быстро. В течение нескольких часов в передней камере глазного яблока скапливается большое количество гнойного экссудата, и появляются специфические симптомы иридоциклита:
- существенное ухудшение остроты зрения;
- отечность и покраснение конъюнктивы;
- нестерпимая боль в поврежденном глазу и голове с соответствующей стороны;
- помутнение зрачка;
- изменение цвета радужной оболочки на ржавый или зеленоватый (зависит от цвета глаз);
- гиперемия белков;
- образование синехий по краю зрачка;
- пониженное внутриглазное давление.
Вирусный иридоциклит
Представленный тип болезни дебютирует бурно, но сопровождается менее болезненными ощущениями, чем остальные формы патологии. Почти в 90% случаев развивается герпетический иридоциклит, он возникает вследствие рецидива вирусной инфекции в близлежащих областях (на лице, в носу, горле). Специфические симптомы этого вида переднего увеита:
- покраснение склер;
- скопление серозного или фибринозного экссудата в передней камере глаза;
- помутнение зрения;
- слезотечение;
- единичные сращения краев зрачка с капсулой хрусталика;
- повышенное внутриглазное давление.
Иридоциклит: симптомы и формы
С учетом симптомокомплекса и этиологии различают несколько форм.
Экссудативная, или серозная – самая легкая разновидность. Заболевание проходит с образованием экссудата (серозной жидкости) в пространстве стекловидного тела, что приводит к помутнению прозрачных сред. Дополнительно наблюдается легкое покраснение радужки и склер. Форма имеет острое или подострое течение, но хорошо поддается лечению и редко вызывает осложнения. Имеет наиболее благоприятные прогнозы для восстановления. Общая симптоматика:
- слезоточивость глаз;
- светобоязнь;
- помутнение зрачка;
- ощущение рези в глазах;
- покраснение склер и радужки;
- скачки внутриглазного давления;
- ощущение пелены перед глазами;
- сужение зрачка.
Фибринозно-пластическая форма имеет ярко выраженное острое проявление. В составе экссудата появляются белки свернувшейся крови. Воспаленная радужка продолжает отекать и начинает соприкасаться со стенкой хрусталика. Между ними образуются спайки (синехии), что приводит к деформации зрачка – вплоть до полного зарастания. Заболевание приводит к тяжелым необратимым последствиям, после которых полное восстановление зрения невозможно. К общим симптомам экссудативной формы присоединяются:
- ощущение распирания глазного яблока;
- искажение формы зрачка;
- изменение формы и цвета радужной оболочки;
- блефароспазмы.
Гнойный иридоциклит развивается при поражении бактериальной инфекцией – в качестве осложнения после выраженного фурункулеза, тонзиллита, гайморита. Протекает в тяжелой острой форме, к общим симптомам серозного и фибринозного воспаления присоединяется появление гнойного экссудата.
Вирусная, или геморрагическая форма – развивается при поражении вирусной инфекцией, имеет острое или подострое течение. Гной в экссудате отсутствует, характерный симптом – выраженное покраснение склер и радужки.
Внимание! Острый иридоциклит при своевременном лечении имеет высокий шанс на полное исцеление или восстановление с минимальными осложнениями. Перетекание заболевания в хроническую форму сулит со временем серьезные искажения глазных структур и широкий спектр нарушений зрения
Осложнения иридоциклита

Среди опасных последствий иридоциклита можно встретить следующие заболевания:
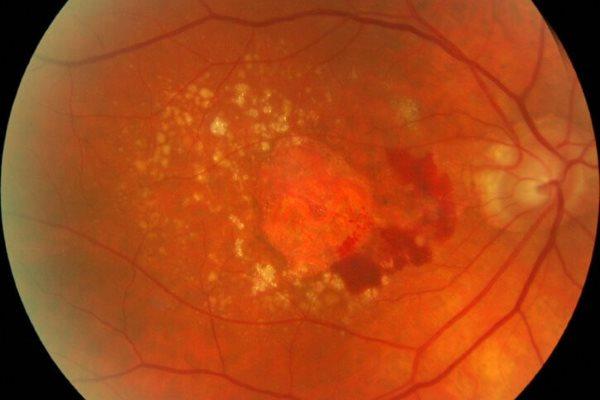
- хориоретинит – форма заднего увеита с воспалением сосудистой оболочки и сетчатки;
- абсцесс;
- деструкция стекловидного тела – нарушение прозрачности структуры (появляются черные и прозрачные «мушки» общее помутнение картинки;
- эндо- и панофтальмит – острое гнойное воспаление сосудистой оболочки и сетчатки;
- глаукома – повышение глазного давления с нарушением зрения;
- катаракта – патологическое помутнение хрусталика;
- секклюзия и окклюзия зрачка – зарастание отверстия;
- отслоение сетчатки;
- атрофия глазного яблока.
Многие симптомы иридоциклита являются общими для воспалительных заболеваний глаз, поэтому для вынесения точного диагноза потребуется подробная диагностика.
Причины иридоциклита
Причины иридоциклита бывают как внешними, так и внутренними. Нередко образование иридоциклита происходит как ответ на травму глаза (контузия, ранения, операции на глаза), воспаление радужной оболочки глаза. Также вызвать иридоциклит могут различные перенесенные вирусные инфекции: корь, грипп, инфекция стафилококковая или стрептококковая, туберкулез, гонорея, малярия, хламидиоз и прочее. Немаловажная роль принадлежит и инфекциям, расположенным в носоглотке или полости рта.
Помимо этого, спровоцировать иридоциклит способны ревматизм, болезнь Стилла, аутоиммунный тиреоидит, болезнь Бехтерева, саркоидоз, болезнь Бехчета, синдром Фогта-Коянаги-Харады. Иридоциклит встречается у пациентов с ревматизмом или инфекциями примерно в 40% случаев. В остальных 60% случаев иридоциклит развивается как независимая болезнь.
Возникает иридоциклит из-за развития сосудистой сети глаза и повышения восприимчивости радужной оболочки и ресничного тела к антигенам, которые попадают в нее из глаза. 
В процессе развития заболевания, кроме поражения сосудистой оболочки глаза микробами или продуктами их жизнедеятельности, происходит ее повреждение с точки зрения иммунной системы, в котором принимают участие медиаторы воспаления. Воспалительный процесс не обходится без симптомов иммунного распада клеток, воспалений сосудов, дисферментоза, нарушения микроциркуляции с последующим образованием рубцов и дистрофией.
Также важное значение в развитии иридоциклита играют и различные факторы, являющиеся провокаторами недуга – расстройства иммунной и эндокринной систем, стресс, переохлаждение, большие физические нагрузки
Общие сведения
Иридоциклит глаза – это офтальмологическое заболевание, связанное с воспалением передних отделов сосудистой оболочки глаза. В патологический процесс вовлекаются ткани радужной оболочки и ресничного тела. Из-за анатомо-физиологическихъ особенностей строения глаза эти структуры постоянно взаимодействуют и имеют общую систему кровоснабжения. Поэтому воспалительный процесс может перейти с одной структуры глаза на другую, что делает заболевание опасным и трудным для лечения.
Эта особенность заболевания отражена в названии – понятие иридоциклит состоит из двух медицинских терминов ирит и циклит, соответственно – воспаление радужки и воспаление ресничного тела.
При иридоциклите под влиянием патогенной микрофлоры нарушается кровообращение и возникают изменения со стороны кровеносных сосудов. При своевременном лечении иридоциклит имеет благоприятный прогноз, но при отсутствии адекватной терапии может перейти в хроническую форму и закончиться потерей зрения.
Нелеченый иридоциклит может привести к серьезным осложнениям
- Вторичная катаракта;
- Вторичная глаукома;
- Заращение зрачка;
- Переход воспаления на другие структуры глаза;
- Отслоение сетчатки;
- Атрофия глаза.
Этиология иридоциклита многообразна, но чаще всего причиной является инфекция. Заболевание возникает в результате попадания в ткани радужки и ресничного тела возбудителей инфекций и их токсинов. Источником инфекции являются различные вирусы и бактерии, очаговые инфекции. Кроме того, иридоциклит может быть связан с серьезными системными заболеваниями, аллергией.
Можно выделить основные причины иридоциклита глаза
- Проникающие ранения и ушибы глаз, попадание инородных тел, последствия оперативного вмешательства.
- Воспалительные процессы в тканях глаза.
- Вирусная инфекция – грипп, корь, герпес, цитомегаловирус.
- Патогенные микроорганизмы – стафилококк, стрептококк, палочка Коха, гонококк, сифилис, хламидии, токсоплазма.
- Патогенные грибки.
- Гельминтозы.
- ЛОР-заболевания – отиты, синуситы, тонзиллиты.
- Стоматологические заболевания – кариес, стоматит.
- Аутоиммунные болезни– ревматоидный артрит, склеродермия, саркоидоз, спондилоартроз, болезнь Бехтерева.
- Аллергические реакции.
- Болезни внутренних органов – сахарный диабет, гипертиреоз.
Часто иридоциклит возникает на фоне гриппа или ослабления защитных сил организма. Заболеванию подвержены все группы населения, но большинство зафиксированных случаев приходится на возрастную группу от 20 лет до 40 лет. Особая настороженность должна быть у пациентов с при хроническими заболеваниями ЛОР-органов и эндокринными нарушениями.
Провоцирующим фактором иридоциклите может быть снижение защитных сил организма из-за физического и нервного истощения, несбалансированного питания, длительных стрессов.
Лечение
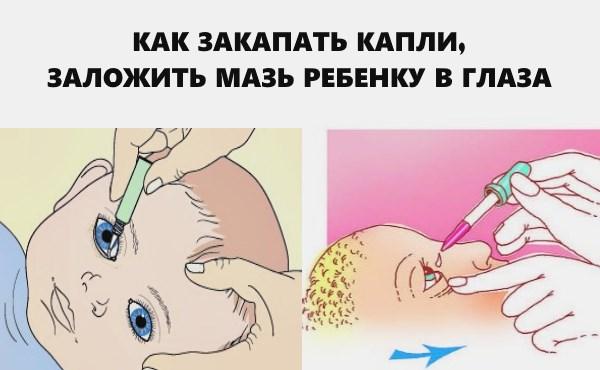
Первая помощь при И. заключается в расширении зрачка (для предотвращения сращений радужки с хрусталиком) и снятии болевого синдрома. Для этой цели применяют атропин, анальгетики.
Лечение И. проводится комплексно, с включением средств, воздействующих на источник инфекции и сенсибилизации, на иммунные механизмы организма и на воспалительный процесс в радужке и цилиарном теле.
Антибактериальные препараты применяют в основном при инфекционных и инфекционно-аллергических И. Антибиотики назначают внутрь в общепринятых дозах в среднем в течение 2—3 нед. Исключение составляют туберкулезные И., лечение которых специфической антибактериальной терапией проводят более длительно в зависимости от тяжести их течения. Эффективно местное лечение антибактериальными препаратами в виде подконъюнктивальных и ретробульбарных инъекций и методом электрофореза.
Общая неспецифическая десенсибилизирующая терапия — салицилаты, бутадион, реопирин, препараты кальция, антигистаминные средства, вещества, укрепляющие сосудистую стенку, и кортикостероиды. Наиболее эффективен бутадион, применяемый по 0,15 г 4 раза в день в течение 2—3 нед. Хлорид кальция вводят внутривенно в виде 10% р-ра по 5 —10 мл (15—20 инъекций на курс) или внутрь 10% р-р по 1 стол, л. 3 раза в день. Из антигистаминных средств назначают димедрол по 0,05 г 2 раза в день в течение 2 нед.
Аскорутин применяют по 1 таблетке 3 раза в день в течение 1 —1,5 мес.
Кортикостероиды применяют местно в виде инстилляций, инъекций под конъюнктиву глазного яблока и ретробульбарно. При этом создается наибольшая концентрация стероидов в глазу и уменьшается их общее воздействие на организм. В каплях назначают гидрокортизон 0,5—1% р-р или преднизолон, а в инъекциях под конъюнктиву — гидрокортизон или дексазон.
Внутрь кортикостероиды употребляют в основном при инфекционноаллергических и аутоиммунных И. Суточная доза преднизолона 25 — 30 мг, дексаметазона 2,5—3,0 мг, полькортолона (триамцинолона) 4— 6 мг. Препараты назначают в убывающих дозах, снижая каждые 5 дней преднизолон на 2,5 мг, дексаметазон — на 0,25 мг и полькортолон — на 0,5 мг. Лечение кортикостероидами проводят на фоне приема препаратов хлорида кальция, хлорида калия и витамина С.
При стероидорезистентных формах И. применяют иммунодепрессанты из группы цитостатиков — циклофосфан из расчета 1,5—3,0 мг на 1 кг веса больного в течение 1 — 1,5 мес. под контролем количества лейкоцитов.
В стадии стихания воспалительных явлений с целью рассасывания при И. применяют ферментную терапию — трипсин, лидазу и папаин. Трипсин вводят внутримышечно по 5—10 мг в 1—2 мл изотонического р-ра хлорида натрия. Лидазу вводят внутримышечно по 32—64 УЕ (условные единицы), 15—25 инъекций, с помощью электрофореза по 16—32 УЕ.
Для лечения И. применяют и физиотерапевтические методы: электрофорез, диатермию, УВЧ, ультразвук и фонофорез.
Рентгенотерапию используют в сочетании с другими методами лечения для снятия болевого синдрома, а также для достижения противовоспалительного и иммунодепрессивного эффекта. Облучение проводят лучами средней жесткости: при острых процессах назначают 15 р, при хрон, течении — 30 р, суммарно 180—200 р.
При туберкулезных И. на первом этапе лечения применяют препараты 1-го ряда: стрептомицин по 1 млн. ЕД в сутки (на курс в среднем 40— 50 млн. ЕД), ПАСК по 9 — 12 г в сутки и тубазид по 0,3 г 3 раза в день или фтивазид по 0,5 г 2 раза в день. Длительность курса — 6—12 и более месяцев в зависимости от тяжести процесса и эффекта лечения. Из препаратов 2-го ряда применяют этионамид по 0,25 г 3 раза в день, циклосерин по 0,25 г 2 раза в день. Рекомендуется длительное непрерывное лечение с назначением одновременно не менее 2 препаратов. Эффективным средством является туберкулинотерапии.
При герпетических И. наилучший эффект получен при комбинированном применении препаратов интерферона со средствами иммунотерапии (донорская плазма, гамма-глобулин). Лейкоцитарный человеческий интерферон с активностью 150— 500 ЕД/мл предпочтительнее вводить подконъюнктивально по 0,3 — 0,5 мл, от 3 до 20 инъекций на курс лечения. Интерферон применяют также в каплях (в конъюнктивальный мешок) 2—6 раз в сутки. При инфекционно-аллергических И., связанных с фокальной инфекцией, необходимо проведение санации полости рта, вскрытие придаточных пазух носа при наличии- в них гноя, тонзиллэктомия при хрон, тонзиллите.
При некоторых осложнениях И.— вторичной глаукоме, осложненной катаракте, отслойке сетчатки, швартообразовании в стекловидном теле — показано оперативное лечение.
Иридоциклит: лечение и профилактика
Внимание! Любые попытки самостоятельного вмешательства могут привести к серьезным осложнениям, вплоть до полной потери зрения. Все назначения и манипуляции должен выполнять квалифицированный врач-офтальмолог
Лечение проводят в условиях стационара после подробных инструментальных и лабораторных исследований. Включает набор экстренных и плановых мероприятий.
Экстренные меры:
- устранение болевого синдрома;
- противовоспалительная терапия;
- предотвращение или остановка спаечного процесса.
Основной подход – консервативное лечение медикаментозными средствами; форма препаратов – глазные капли, инъекции; действие – противовоспалительное, анальгезирующее, расширяющее зрачок (мидриатики).
При особо тяжелых состояниях, когда уровень воспаления и болезненности высок, меры усиливают. Для этого применяются:
- крыло-небно-орбитальные блокады новокаином;
- субконъюнктивальные инъекции стероидными противовоспалительными препаратами;
- инъекционные антибиотики широкого спектра действия;
- антигистаминные средства;
- плазмаферез, гемосорбция – процедура механической фильтрации крови с целью ее очищения от токсинов, антигенов, агрессивных иммунных комплексов.
Плановое лечение организуют после стабилизации состояния.
Терапия медикаментозными препаратами:
- средства иммунной коррекции – иммуностимуляторы, иммуномодуляторы или иммуносупрессоры (в зависимости от причины заболевания);
- противоаллергические, антигистаминные средства;
- протеолитические ферменты местного действия – для расщепления и удаления нежизнеспособных тканей;
- минеральные и витаминные комплексы;
- противовирусные, противогрибковые, антибактериальные средства.
Аппаратные методики лечения используют как в сочетании с медикаментами, так и самостоятельно:
- Электрофорез – воздействие постоянным электрическим током для повышения доступности лекарственных веществ и их накопления в пораженной области. При лечении глаз используют различные подходы: электроды на закрытые глаза, ванночки на открытые глаза, эндоназальные методики (при локализации воспалительного процесса в задней части глаза).
- Магнитотерапия служит для улучшения кровоснабжения и улучшения состояния сосудистой оболочки.
- Фонофорез – воздействие волнами ультравысокой частоты дает дополнительный противовоспалительный, спазмолитический, обезболивающий эффект. Методика позволяет предотвратить и частично устранить фиброзные нарушения сосудистой оболочки и помутнение светопреломляющих сред.
Хирургическое вмешательство проводят только при серьезных необратимых осложнениях – глаукоме, катаракте, отслоении сетчатки. Используют методы:
- коагуляция сетчатки – «прижигание» отслоившихся зон;
- иридэктомия – удаление цилиарной и зрачковой частей радужной оболочки;
- витрэктомия – полное или частичное удаление стекловидного тела;
- замена хрусталика;
- трабекулопластика и гониопунктура – методы лечения глаукомы.
Основной метод хирургического вмешательства – лазерное воздействие. С его помощью проводят бесконтактные операции с минимальным рубцеванием глазных тканей.
Профилактика глазных воспалений
Чтобы избежать неприятных симптомов иридоциклита, придерживайтесь следующих рекомендаций:
- своевременно лечите внутренние очаги воспаления – аутоиммунные, вирусные, бактериальные, грибковые;
- укрепляйте иммунную систему – здоровый иммунитет не даст заболеванию взять вверх над вами;
- отрегулируйте рацион питания – пища должна быть сбалансированной, богатой питательными веществами, витаминами, минералами, и лишенной потенциально опасных для вас веществ – выраженных аллергенов, токсинов;
- избегайте переохлаждения;
- грамотно организуйте свое рабочее место за компьютером; не забывайте делать пятиминутные перерывы в процессе работы;
- используйте глазные капли при наличии синдрома «сухого глаза»;
- соблюдайте правила глазной гигиены при ношении контактных линз.
И, самое главное, не забывайте проходить регулярное обследование у офтальмолога – это поможет контролировать состояние вашего зрения и позволит предотвратить его возможное ухудшение.
Поликлиника Отрадное предлагает все необходимое для проведения полного офтальмологического обследования и оперативного лечения воспаления сосудистой оболочки. К вашим услугам знающие специалисты и современное техническое оснащение клиники.
Разновидности иридоциклита
Чаще всего заболевание затрагивает одновременно три элемента зрительного аппарата: радужку, сосуды и цилиарное тело. По отдельности аномалия встречается редко, поэтому требуется комплексная терапия. Если не приступить к лечению своевременно, то повышается риск полной потери зрения. Абсцесс можно рассмотреть в передней оболочке ока, чаще всего иридоциклит поражает людей от двадцати до сорока пяти лет.
В зависимости от вида течения патологии ее делят на следующие категории:
- Неинфекционно-аллергическая;
- Вызванная механическими повреждениями ока;
- Спровоцированная нарушением метаболизма или сбоем в работе внутренних систем организма;
- При хронических недугах;
- Инфекционно-аллергическая.
Если говорить о причинах, провоцирующих развитие аномалии, то в большинстве случае, их сложно выявить. Однако вызвать иридоциклит могут глазные заболевания. По типу протекания патологии, она делится на:
- Хроническую;
- Острую;
- Рецидивирующую;
- Подострую.
| В зависимости от характера абсцесса недуг классифицируют на геморрагический, экссудативный, серозный и фибринозно-пластический иридоциклит. |
Острый иридоциклит
Данная разновидность воспалительного заболевания развивается быстрыми темпами, симптомы проявляются с первых дней повреждения ока. Главный признак – сильная боль в глазах. Чаще всего она сосредотачивается исключительно в области зрительного аппарата, но может распространиться на голову.
Болевые ощущения усиливаются в ночное время. Требуется срочная медицинская помощь.
Хронический
Это не самостоятельный недуг, а один из симптомов иных заболеваний (туберкулез, грипп), на фоне которых развивается иридоциклит. Болевые ощущения не слишком беспокоят пациента, патология прогрессирует медленно.
При прогрессировании аномалии наблюдается помутнение стекловидного тела, образование небольших опухолей на радужке и бугорков, переходящих на роговую оболочку.
Серозный
В чистом виде болезнь встречается очень редко, обычно врачи диагностируют у пациентов комбинированный тип недуга (фиброзно-серозный). Помимо воспаления в переднем отделе глазного яблока наблюдается выделение гноя. Подобная аномалия может вызвать глаукому.
| В некоторых случаях человек жалуется на отёчность, красноту радужки. Также возможно образование спаек на стекловидном теле. |
Фибиринозно-пластический иридоциклит
Причина его развития кроется в проникающих травмах органа зрения. Часто перетекает в хроническую форму. Даже самая интенсивная терапия может не дать результата, и заболевание продолжит прогрессировать.
На задней оболочке ока возможно образование спаек, провоцирующих заращивание зрачка. В процессе развития иридоциклита пациент теряет предметное зрение, оно остается лишь частично. Единственное, что может различить человек – это интенсивность воздействия светового потока на сетчатую оболочку.
Главная опасность аномалии кроется в том, что она может затронуть здоровый глаз.