Мигрень
Содержание:
Методы лечения мигрени
Лечением мигрени занимается врач-невролог (после полного обследования и проведения дифференциальной диагностики). Заниматься самолечением опасно для здоровья малыша.
К проблеме лечения мигрени необходимо подходить комплексно. Выполняется подбор лекарственных средств, физиотерапевтических процедур, профилактических мероприятий. При выборе медикаментов учитывают возраст и индивидуальные особенности ребенка. Помощь во время приступа заключается и в немедикаментозных способах.
Помощь во время приступа мигрени
Во время приступа мигрени без использования лекарств не обойтись. Обезболивающие и противовоспалительные препараты помогают устранить симптомы заболевания. В начале назначают Ибупрофен (10 мг на кг массы тела). В более тяжелых случаях допускается использование Напроксена (детям от 1 года до 5 лет по 2,5-5 мг/кг). Если через два часа отмечается усиление боли, прием таблеток повторяется. Высокую эффективность продемонстрировал и Кофетамин (по 1 табл. во время приступа, противопоказан до 12 лет). При наличии тошноты помочь сможет Церукал.
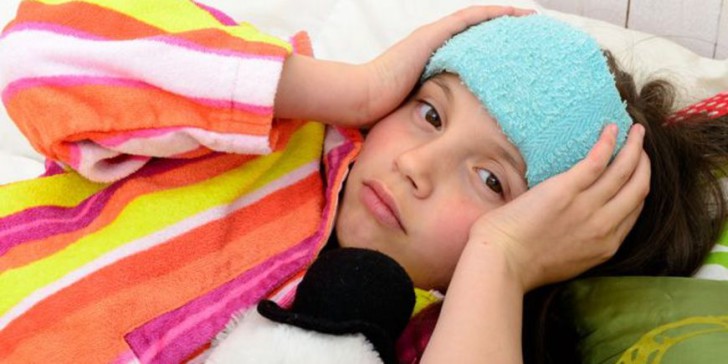
Прием медикаментов необходимо сочетать с другими методами снятия болевого синдрома. Ребенка укладывают в кровать, максимально изолируя от света и посторонних звуков. Помещение должно быть прохладным. На голову малыша накладывают холодную повязку. Возможно аккуратное проделывание массажных действий в области шеи, затылка, висков.
Межприступное лечение медикаментами
Межприступное лечение детской мигрени проводят при условии, что приступы повторяются более двух раз в месяц. Широкое применение получили антисеротониновые средства. Без предварительной консультации со специалистом их применение не рекомендуется. Рассмотрим лекарственные средства, разрешенные в использовании у детей:
Сандомигран – детская дозировка 0,5 мг/сутки (начальная доза), затем в сутки – 1,5 мг.,
Ципрогептадин – с 6 месяцев до 2 лет назначают с осторожностью до 0,4 мг/кг, 2-6 лет – по ½ таблетки 3 р/день, 6-14 лет – по 1 таб 3 раза в сутки,
Флунаризин – по 5 мг детям, чей вес не больше 40 кг.
Терапия без применения лекарств
Симптомы заболевания снимаются не только медикаментами. В комплексе с лекарственными средствами назначаются и немедикаментозные способы. К ним относят: иглорефлексотерапию, массаж, гидротерапию, постизометрическую релаксацию. Часто используют физиотерапевтические процедуры с применением дарсонвализации области головы и шеи. К улучшению состояния пациентов приводят курсы аутотренинга (длительностью не менее 6 месяцев).

Некоторые специалисты рекомендуют метод, основанный на биологической обратной связи. Лечение с помощью диетотерапии – традиционный метод терапии без лекарств. Из рациона исключают нитриты, глутаминат натрия, облигатные аллергены (особенно шоколад).
Как лечить мигрень с аурой и как снять боль эффективно и быстро
Так как избежать приступа практически невозможно при наличии пускового механизма, нужно знать способы улучшить состояние, потому что мигрень – не приговор.
Окончательный диагноз ставит невролог. Он расскажет, что делать, как лечить болезнь, как увеличить интервалы между приступами.
Лечение мигрени основано на том, чтобы устранить боль и сделать так, чтобы она повторялась как можно реже или вообще ушла. Могут применяться НСПВ или специфические лекарства, чаще всего триптаны. Также для лечения мигрени используется внутривенная инфузионная терапия. Эффективность обезболивания прямо пропорциональна времени приема препаратов. Купировать приступ можно, когда он только начался. К сожалению, многие пропускают этот момент с мыслью «а вдруг не разболится». Однако на пике приступа таблетки почти не действуют, потому что при мигренозном гастростазе в кишечнике очень затруднено всасывание любых веществ.
Альтернативные способы облегчить состояние – это физические нагрузки, ЛФК, физиотерапия, психотерапия. Особенно полезен массаж воротниковой зоны, потому что спазм мышц в этой области может провоцировать приступ. В последнее время мигрень успешно лечат инъекциями ботулотоксина типа А. Уколы делают ремиссию более продолжительной, а в некоторых случаях очень надолго избавляют от боли.

Корень имбиря
Имбирь обладает способностью блокировать простагландины, благодаря чему снижает силу боли. Такой же принцип применяется в большинстве НСПВ. В домашних условиях готовят имбирный чай. Корень имбиря измельчают, затем добавляют в кипящую воду и варят 10 минут на медленном огне. Далее чай процеживают и пьют просто так или с лимоном и медом.
Ромашка
Оказывает противовоспалительный и успокаивающий эффект. Нужно взять две ложки аптечной ромашки на стакан воды и варить смесь 5 минут на медленном огне. Далее отвар нужно процедить и пить просто так или с лимоном и медом.
Лаванда
Лавандовое масло используют для ингаляций. Раствор готовят так: чайную ложку масла разводят в трех стаканах кипящей воды. Над получившимся раствором дышат 15 минут. Масло лаванды можно смешать с маслом перечной мяты и нанести смесь на виски, немного аккуратно помассажировав. Лучше всего совмещать массаж и ингаляции.
Альтернативные методы лечения мигрени
Прочие способы лечения этого недуга:
- Биологическая обратная связь. Это особая разновидность релаксации при помощи специального оборудования. Во время процедуры человек учится контролировать физиологические ответы на различные воздействия, например, на стресс.
- Иглоукалывание. Исследования показали, что эта процедура помогает справиться с головными болями различного происхождения, в том числе мигренозного. Но акупунктура эффективна и безопасна только в том случае, если ее проводит сертифицированный специалист, при помощи специальных стерильных игл.
- Когнитивная поведенческая терапия. Помогает некоторым людям, страдающим мигренью.
- Массаж. Эффективное средство профилактики, помогает сделать приступы мигрени более редкими.
- Травы, витамины, минералы, биологически активные добавки. Предотвратить и сделать более редкими приступы мигрени помогают такие средства, как трава белокопытника, пиретрум, высокие дозы рибофлавина (витамина В2), коэнзим Q10, магний. Но перед их применением нужно обязательно посоветоваться с лечащим врачом.

Клиническая картина
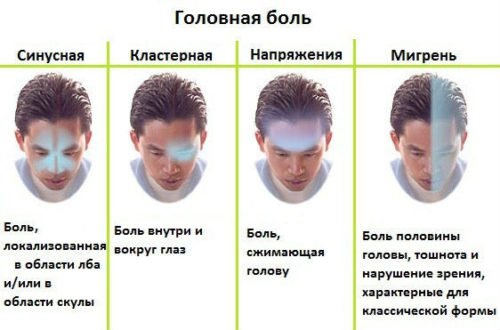
Приступ простой Мигрени, как правило, состоит из двух фаз — продромальной (или фазы предвестников) и фазы головной боли, а приступ ассоциированной М. — из трех фаз: предвестников, ауры (или фазы очаговых симптомов) и головной боли. Фаза предвестников при простой и ассоциированной М. может возникать за день до головной боли в виде подавленного настроения, общей слабости, понижения трудоспособности, реже эйфории. Головная боль при М. обычно локализуется в лобно-височной области, чаще с одной стороны, имеет пульсирующий характер, у многих больных сопровождается тошнотой и рвотой. Яркий свет, шум, кашель усиливают головную боль. Типичны нарушения Сосудистого тонуса: похолодание кистей и стоп, изменение окраски лица (обычно бледность), набухание поверхностной височной артерии, гиперемия конъюнктивы, колебания АД (чаще гипотензия). Характерны нейровегетативные симптомы: озноб, сонливость, полиурия, анорексия, гипергидроз, резкая адинамия и др. У части больных приступ сопровождается вазомоторным ринитом и другими аллергическими проявлениями. Иногда возникают Менингеальные симптомы в результате преходящей внутричерепной гипертензии: светобоязнь и небольшая ригидность мышц затылка, болезненность при движении глазных яблок. Тяжелые приступы М. могут сопровождаться брадикардией (48—58 ударов в 1 мин.). Приступ длится от нескольких часов до 1 — 2 сут., нередко прекращается после сна. Мигренозный статус длится до 1—3 нед. Для него характерны интенсивная диффузная головная боль, Менингеальный синдром, брадикардия, повторная рвота; как правило, развивается ликворная гипертензия. На глазном дне могут быть преходящие симптомы венозного застоя.
Особенности головной боли и сопутствующих ей вегетативных симптомов при простой и ассоциированной М. одинаковы. Если фаза предвестников отсутствует, то приступ простой М. начинается с головной боли, а приступ ассоциированной М. — с ауры. Отличие простой М. от ассоциированной состоит в том, что при последней головная боль сопровождается зрительными нарушениями, расстройствами чувствительности и другими очаговыми церебральными симптомами.
Для клин, картины ассоциированной М. наиболее характерны парестезии (см.), к-рые появляются в кисти и медленно распространяются на всю половину тела или, чаще, на лицо и язык с той же стороны. При гемиплегической М. может возникать слабость конечностей на одной стороне, никогда, однако, не достигающая степени паралича. При офтальмической М. головной боли сопутствуют зрительные нарушения в виде мерцательной скотомы, гемианопсии, затуманивания зрения, реже транзиторной амавроза. Для дисфренической М. характерны транзиторные состояния спутанности, психомоторного возбуждения, дезориентированности, к-рые как бы заменяют фазу очаговых симптомов. При приступах базилярной М., вызванной спазмом базилярной артерии, возникают двусторонние зрительные нарушения и расстройства чувствительности, атаксия, дизартрия. Вестибулярная М. наряду с головной болью характеризуется шумом в ушах, снижением слуха, нистагмом, атаксией, головокружением. Локальная симптоматика (аура) при ассоциированной М. появляется по отношению к фазе головной боли в различной последовательности: чаще она предшествует, реже возникает на высоте ее и совсем редко — в конце болевой фазы. Аура может продолжаться от нескольких минут до часа. После окончания приступа М. у многих больных остается резкая общая слабость, чувство тяжести в голове, к-рое усиливается при любом резком движении, физическом напряжении, а также при кашле. Эти явления сохраняются от 6 до 24 час., редко до 48 час. и могут быть причиной временной нетрудоспособности. Продолжительность плохого самочувствия в послеприступном периоде чаще всего зависит от длительности и интенсивности приступа М. Изредка после приступа М. наблюдается эйфория.
Течение Мигрени отличается большой вариабельностью, к-рая выражается как в колебаниях частоты и интенсивности мигренозных пароксизмов, так и в переходе одной формы М. в другую, а также в чередовании у одного и того же больного различных видов приступов. Тяжелое течение в первые годы от начала заболевания с последующим улучшением обычно наблюдается в пубертатном периоде и связано с адаптацией организма к нейроэндокринной перестройке.
В течении М. могут быть ремиссии, к-рые наступают спонтанно или во время беременности и лактации, а иногда после различных ситуаций, требовавших максимального эмоционального напряжения. Усиление М. иногда отмечается у женщин в климактерическом периоде, однако в этом же возрасте М. может и исчезнуть.
Снятие боли в домашних условиях
Если приступы застали внезапно или под рукой не оказалось помогающих препаратов, можно использовать проверенные рецепты народной медицины. Как врач, я ничего против них не имею. Но хочу предупредить, что они эффективны при начальной стадии мигрени или не продолжительных приступах, которые не сопровождаются тошнотой, рвотой.
Это различные растворы, отвары, настойки, обладающие анальгезирующим, сосудорасширяющим действием. Также используются народные средства местного воздействия.
Рассмотрим проверенные.
- При первых признаках мигрени поможет отвар из лекарственной ромашки. Неплохо себя зарекомендовали настойки на малиновых листьях, перечной мяте, ивовых корнях, лаванде.
- Душица – отличное растение, используемое в профилактических целях. Достаточно пропить месяц отвар (по полстакана трижды в день), чтобы значительно уменьшить частоту приступов.
- Успокоят головную боль кружочки нарезанного картофеля, приложенные к больной области, листья белокочанной капусты, лимонной кожуры.
- Снижению приступов способствует мумие. Принимать надо на протяжении 14 дней на ночь (в виде раствора).
- Попробуйте втирать в височную область смесь из эфирных масел. Для этого используйте мятное, розмариновое, лавандовое масло и жожоба. Достаточно нанесения одной-двух капель, чтобы самочувствие заметно улучшилось.
- Примите пищевую добавку. Так, рыбий жир, снижает частотность и тяжесть приступов. Это сильное противовоспалительное средство. При этом не противопоказано детям, при беременности. Имбирный корень помогает в начале мигреней. Действует как обезболивающее средство. Можно принимать в порошке. Помимо боли снимает тошноту и другие симптомы мигрени. Безопасным принято считать прием 1 грамма имбиря, в том числе беременным женщинам.
- Прием сладкого зеленого или черного чая в теплом виде также способен остановить нарастание болей.
- Занятия йогой. Помогут облегчить болезненность, снять нервное напряжение, действуют успокаивающе на центральную нервную систему. Некоторые позы эффективны для снятия напряжения в поясничном и шейном отделе позвоночника.
- Регулярный прием витаминов. Ученые подтверждают, что витамины группы В, фолиевая кислота, принимаемые курсами, сокращают потерю работоспособности на 65%. Также приступы становятся не частыми и менее эффективными.
- Яблочный уксус. Полезен не только при мигренях. Средство – кладезь полезных свойств. С его помощью регулируется уровень сахара в крови, устраняются головные боли любой локализации, снижается вес. Достаточно добавлять по столовой ложке в пол стакана воды и выпивать полученную смесь один раз в сутки, чтобы предотвратить приступы. Если кислый напиток не по вкусу, просто разбавьте его небольшим количеством меда.
- Пиретрум (девичья трава). Не только проверенное народное средство в лечении мигрени, но доказанное многочисленными научными исследованиями. В лечении используются листочки травы, которые завариваются в виде чая. Принимать можно в чистом виде, добавив немного сахара или меда. Кроме этого, в аптеках продаются пищевые добавки, таблетки, настойки, приготовленные на основе лекарственного растения.
- Цитрусовая мазь. Помогает снять боль, одновременно усиливая мозговое кровообращение. Для этого достаточно смазать небольшим количеством мази слизистую носа. Готовится просто. Смешиваются в равных пропорция измельченные корочки апельсина, корица, горчичное масло, кардамон. Средство хранится в холодильнике около 2 месяцев.
- Растопленное сливочное масло. Если приступ начался внезапно, растопите немного масла, и в теплом виде смажьте носовые ходы. Также нанесите на височные области. Головная боль начнет постепенно утихать.
Причины развития
Причины, по которым развивается недуг, условно можно поделить на 4 категории:
- Нервно-психические — сюда относится стресс, умственное перенапряжение, психические расстройства, переживание сильных эмоций.
- Физиологические — нарушение привычного режима дня, особенно сна, сильные физические нагрузки, гормональные сдвиги, травмы головы и шеи.
- Пищевые — резкая смена рациона питания, голодание, диеты, переедание, злоупотребление определенными продуктами.
- Внешние — погода, наличие раздражителей (шум, яркий свет).
Провоцирующие факторы
Хроническая боль может быть спровоцирована травмами головы, также считается, что мигрень может возникать при сильных приступах кашля, резких движениях и физическом напряжении.
Существует ряд провоцирующих факторов:
- Питание. Часто бывает, что неправильное питание или какие-то определенные продукты могут спровоцировать возникновение мигрени. Например, злоупотребление шоколадом, копченостями, цитрусовыми. Головные боли могут возникать при употреблении слишком соленой пищи и ненатуральных продуктов. Голодание, жесткие диеты, нерегулярное питание также могут стать причиной.
- Алкогольные напитки. Злоупотребление алкоголем, в частности пивом и красным вином, также относится к этим факторам.
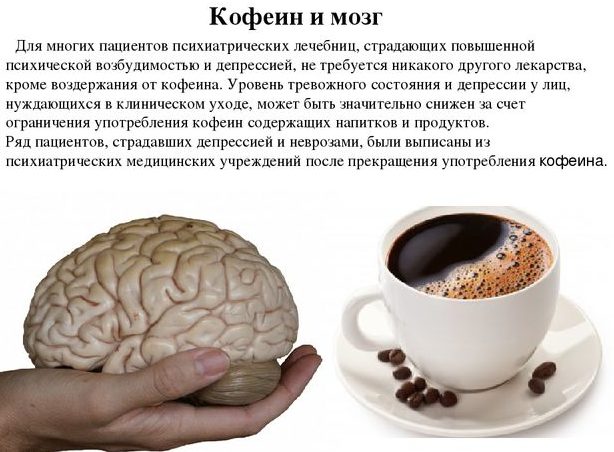
- Кофе. Употребление кофе в большом количестве и продуктов, которые содержат кофеин.
Стрессовые ситуации. Постоянные стрессы на работе или дома являются одним из самых частых факторов, которые провоцируют появление недуга.
Внешние возбудители. Слишком яркий свет, громкие звуки, сильный и постоянный шум, резкие запахи — все это является причиной возникновения сильных головных болей.
Режим сна. Бессонница, изменение режима сна, беспокойный сон, ночные кошмары, смена часовых поясов могут спровоцировать приступы.
Физические нагрузки. Постоянные, длительные и сильные физические нагрузки также являются причиной.
Климат. Резкая смена погоды или климата, природные явления, атмосферное давление, духота.
Медицинские препараты. Некоторые лекарства могут либо спровоцировать приступ мигрени, либо усугубить ее.
Гормоны. Особенно это наблюдается у женщин. Их гормональные колебания и сбои часто вызывают сильные головные боли.
Психологические факторы. Депрессивное состояние, сильная тревога, хроническая усталость.
Группа риска
Есть ряд определенных факторов, которые указывают на то, что некоторые люди больше расположены к возникновению хронической мигрени, чем другие:
-
Наследственность. Если кто-то из родителей страдал от этого недуга, то вероятность наличия заболевания значительно возрастает.
Мигрень чаще передается по материнской линии. Если у матери есть это заболевание, то вероятность того, что оно будет у ребенка составляет 70%.
Возраст. Чаще всего мигрень возникает у молодых людей до 20 лет, а точнее первые ее симптомы. Агрессивней всего заболевания прогрессирует в 30-45 лет.
После 55 лет, как правило, болезнь отступает, но у некоторых людей симптомы сохраняются и в этом возрасте.
Женский пол. По статистике женщины страдают от хронической мигрени намного чаще, чем мужчины. Интересно, что от головных болей в детстве страдают больше мальчики, но с возрастом все меняется.
Травмы шеи и головы. Если в жизни были ушибы и травмы, то риск значительно увеличивается.
Лечение мигреней у мужчин в домашних условиях
К сожалению, с диагнозом мигрень заниматься самолечением противопоказано. Не существует универсальных народных методов, которые бы помогали вылечить приступ. Однако есть некоторые способы облегчить симптомы. Вы можете прочитать о них в нашей статье о том, как можно эффективно купировать приступ.
В целом, нет надежного средства лечения мигрени у мужчин и женщин. Неврологи обычно прописывают пациентам триптаны в форме таблеток, спреев для носа, пластырей или инъекций. При раннем обнаружении приступ можно купировать при помощи безрецептурных обезболивающих, таких как ибупрофен, аспирин, напроксен или ацетаминофен. Однако сочетание препаратов всегда приходится подбирать индивидуально методом проб и ошибок.
Как мы уже отмечали, женщины обычно более внимательно прислушиваются к своему организму и при мигрени обычно стараются избежать триггеров окружающей среды. Той же самой стратегии следует придерживаться и мужчинам:
-
не злоупотребляйте алкоголем, крепким кофе и не курите;
-
старайтесь почаще проветривать помещение или выходите на свежий воздух;
-
избегайте слишком яркого света или резких запахов;
-
увеличьте свою физическую активность, не сидите подолгу в неподвижной позе;
-
при напряженной умственной работе старайтесь периодически отвлекаться и давать отдых своему мозгу;
-
по возможности избегайте стрессов и старайтесь расслабиться после негативных ситуаций.
Отказ от препаратов
Если лечение головных болей лекарственными препаратами вызывает нарушение здоровья, человек уже не может терпеть мигрень без лекарств, нужно перестать пить кофе, поскольку часто у пациентов наблюдается зависимость от кофеина. Рекомендуется снизить потребление чая, это не означает, что необходимо их полностью исключать из рациона. Лечение можно прервать резко или даже постепенно. Человек должен сделать следующее.
Во-первых, от многих обезболивающих симптом быстро ослабевает, но перед их применением нужна консультация со специалистом. Часть препаратов от сильных головных болей, бета-блокаторы или успокоительные требуют постепенного прекращения приема после консультации с врачом.
Во-вторых, когда пациент хочет прекратить прием препаратов, сделать это нужно постепенно в течение трех дней. В первые дни начала мигрени человек может принимать и другие лекарства. При этом могут быть использованы: Дигидроэрготами, при незначительных болях НПВС, Вальпроат и кортикостероиды.

При этом пациент должен знать, что после остановки приема препаратов мигрень усилится и будет более продолжительной, важно принимать препараты без учета того, какой метод они используют. Основная часть людей страдающих от мигрени начинают чувствовать улучшения в течении 14-ти дней после начала приема
Симптоматика может сохраняться на протяжении 16-ти недель, а в некоторых случаях дольше.
Если лечение не оказывает положительного результата, лекарства провоцируют тошноту и рвоту, возможно, потребуется госпитализация. Принимать лекарства, направленные на лечение болей при мигрени.
Препаратов для лечения сильных головных болей много. Некоторым помогают обычные обезболивающие, которые отпускаются без рецептов, такие как Ацетаминофен, Напроксен, Аспирин, Ибупрофен и др. Среди препаратов, продающихся по рецепту, от мигрени помогают Эрготамин и триптаны.
Некоторые виды наркотических веществ, в том числе барбитураты и опиаты, могут назначаться врачом для лечения мигрени. Но при этом они не одобрены ВОЗ, вызывают сильное привыкание. Подобные методы лечения мигрени одобрены только для взрослых, и пока не рекомендуется для применения к детям.
Для мигрени характерны сильные головные боли: пульсирующие, с повторяющимися приступами. Иногда симптомы затихают или пропадают полностью с годами. В период климакса многие женщины замечают ослабление, что связано с уменьшением выработки женских половых гормонов.
Лечение
Мигрень приносит больному много неприятных моментов. Лечение этой болезни обычно симптоматическое. С эпизодической мигренью справляются с помощью абортивной терапии, которая призвана купировать приступ. Хорошо зарекомендовали себя при борьбе с мигренью анальгетики, такие как НПВС, триптаны, дегидроэрготамин. Принять рекомендованную дозу препарата следует обязательно в течение первого часа от начала головной боли. Если пройдет больше времени, эффективность будет намного ниже.
Применять лекарства бесконтрольно нельзя, иначе постепенно может развиться медикаментозно-зависимая головная боль. Учесть все показания и противопоказания для конкретного пациента может только квалифицированный специалист. Убрать приступ или облегчить его течение может кратковременный сон, погружение головы в теплую воду, свежий воздух, постельный режим, затемненность комнаты и покой.
Лечение
Лечение включает:
- устранение триггеров;
- поведенческое вмешательство;
- йога;
- препараты, останавливающие прогрессирование мигрени;
- препараты для контроля боли;
- препараты для предотвращения мигрени.
Мигрени не излечиваются, но их можно контролировать.
Врачи рекомендуют пациентам вести дневник головных болей. В таком дневнике записывается количество и время приступов, возможные триггеры, а также реакция на лечение. При наличии такой информации можно установить и, по возможности, устранить триггеры. Затем пациенты могут участвовать в своем лечении, избегая триггеров, а врачи могут лучше планировать и корректировать лечение.
Для контроля мигренозных приступов врачи также рекомендуют поведенческие методы вмешательства (например, релаксация, биологическая обратная связь и снятие стресса), особенно когда триггером является стресс, или если пациенты принимают слишком много препаратов для контроля мигреней.
Интенсивность и частоту мигрени могут снизить занятия йогой. Йога сочетает физические позы, которые укрепляют и растягивают мышцы, с глубоким дыханием, медитацией и расслаблением.
Лекарственные препараты
Некоторые лекарственные препараты останавливают (прерывают) приступ мигрени после его начала или препятствует его развитию. Некоторые принимаются для контроля боли. Другие же принимаются для профилактики мигреней.
Когда мигрени появляются или возрастает их тяжесть, используются лекарственные препараты, способные остановить (прервать) приступ мигрени. Такие препараты принимаются при малейших признаках начала мигрени. К ним относятся:
- Триптаны (агонисты 5-гидрокситриптамина или серотонина) используются большей частью. Триптаны препятствуют высвобождению из нервов веществ, являющихся триггерами мигрени. Триптаны наиболее эффективны при приеме в самом начале мигрени. Их можно принимать внутрь или использовать в виде назального аэрозоля, либо вводить в виде подкожных инъекций (подкожно).
- Дигидроэрготамин вводится внутривенно, подкожно и посредством назального аэрозоля для прекращения тяжелых, стойких мигреней. Его обычно получают в сочетании с препаратом для облегчения тошноты (противорвотный препарат), например, с внутривенно вводимым прохлорперазином.
- Для облегчения слабых или умеренных приступов мигрени можно использовать определенные противорвотные препараты (например, прохлорперазин). При непереносимости триптанов или дигидроэрготамина для прекращения мигреней назначают прохлорперазин для приёма внутрь или в виде суппозиториев.
Поскольку триптаны и дигидроэрготамин могут вызывать сужение (спазм) кровеносных сосудов, такие препараты не рекомендуются при наличии стенокардии, ишемической болезни сердца или неконтролируемого повышенного артериального давления. При приеме таких препаратов пожилыми людьми или при наличии факторов риска ишемической болезни сердца необходимо тщательное наблюдение за пациентами.
Если мигрень обычно сопровождается тошнотой, при возникновении симптомов рекомендуется принять противорвотное средство в сочетании с триптаном. Противорвотные препараты (например, прохлорперазин или метоклопрамид), используемые в виде монотерапии, могут останавливать развитие слабых или умеренных мигреней.
При тяжелой форме мигреней внутривенное введение жидкостей может облегчить головную боль и улучшить самочувствие, особенно если пациенты обезвожены после рвоты.
При приступах мигрени легкой или средней интенсивности контролировать боль помогают обезболивающие препараты (анальгетики). Часто назначают нестероидные противовоспалительные препараты (НПВП) или ацетаминофен. Анальгетики можно принимать по мере необходимости во время мигрени одновременно с триптаном или вместо него. При редких легких приступах мигрени могут помочь анальгетики, содержащие кофеин, опиоид или буталбитал (барбитурат). Однако злоупотребление анальгетиками, кофеином (в препаратах с анальгетиком или в напитках с кофеином) или триптанами может приводить к ежедневным, более сильным мигреням. Такие головные боли, называемые головными болями вследствие злоупотребления лекарствами, возникают, когда препараты принимаются чаще, чем в течение 2–3 дней еженедельно.
Пропуск приема препарата для лечения мигреней или снижение его дозы, либо прием препарата с опозданием может стать триггером мигрени или усилить ее.
Если у людей с сильными мигренями другие виды лечения неэффективны, в крайних случаях может потребоваться прием опиоидных анальгетиков.