Неотложная помощь при хронической сердечной недостаточности
Содержание:
Если сначала появляется сосудистая недостаточность
Она развивается, если нарушается тонус сосудистых стенок под влиянием гормонов и нервных импульсов. Причиной нарушения тонуса являются сбои в системах сосудодвигательного центра, который расположен в продолговатом мозге, а также в зонах расположения сосудистых рецепторов.
При нарушении тонуса сосудистых стенок развиваются три ключевых состояния: потеря сознания, шок и коллапс, и их интенсивность зависит от степени выраженности сосудистой недостаточности.
Потеря сознания развивается из-за недостатка циркулирующей в головном мозге крови. Ей подвержены люди с повышенной нервной возбудимостью, склонностью к артериальной гипотензии.
Признаки обморока:
- Резкое побледнение кожных покровов;
- Появление холодного пота;
- Слабый пульс;
- Сердечный ритм либо учащенный, либо замедленный;
- Рефлексы исчезают или выражены неинтенсивно;
- Артериальная гипотензия;
- Зрачки сужаются.
Сознание восстановится, если уложить человека так, чтобы его голова находилась ниже уровня тела (подложить подушки под основную часть тела, а голову опустить).
Признаки:
- Ощущение слабости;
- Заторможенность сознания;
- Побледнение кожных покровов;
- Падение кровяного давления;
- Холодный пот.
Развивается при:
- Ожогах с обширным повреждением;
- Перитоните;
- Массивной потере крови;
- Сильном травматическом повреждении;
- Интенсивном отравлении токсическими веществами.
Симптомы:
- Длительная потеря сознания;
- Кожные покровы бледны;
- Губы синюшны;
- Слабое дыхание;
- Учащенное сердцебиение;
- Сильное снижение кровяного давления;
- Пульс можно прощупать только на сонной артерии (информация — как ее найти).
Анатомия сердца
Сердце – это полый четырехкамерный орган, который состоит из 2-х предсердий и 2-х желудочков. Предсердия (верхние отделы сердца) отделены от желудочков перегородками с клапанами (двухстворчатым и трехстворчатым), которые пропускают кровь в желудочки и закрываются, препятствуя ее обратному току. Правая половина наглухо отделена от левой, поэтому венозная и артериальная кровь не смешиваются.Функции сердца:
- Сократимость. Сердечная мышца сокращается, полости уменьшаются в объеме, выталкивая кровь в артерии. Сердце перекачивает кровь по организму, выполняя роль насоса.
- Автоматизм. Сердце способно самостоятельно вырабатывать электрические импульсы, вызывающие его сокращение. Эту функцию обеспечивает синусовый узел.
- Проводимость. По особым путям импульсы из синусового узла проводятся к сократительному миокарду.
- Возбудимость – способность сердечной мышцы возбуждаться под влиянием импульсов.
Круги кровообращения. Сердце перекачивает кровь по двум кругам кровообращения: большому и малому.
- Большой круг кровообращения – из левого желудочка кровь поступает в аорту, а из нее по артериям ко всем тканям и органам. Здесь она отдает кислород и питательные вещества, после чего по венам возвращается в правую половину сердца – в правое предсердие.
- Малый круг кровообращения – из правого желудочка кровь поступает в легкие. Здесь в мелких капиллярах, опутывающих легочные альвеолы, кровь теряет углекислый газ и вновь насыщается кислородом. После этого она по легочным венам возвращается в сердце, в левое предсердие.
Строение сердца. Сердце состоит из трех оболочек и околосердечной сумки.
- Околосердечная сумка – перикард. Наружный волокнистый слой околосердечной сумки, свободно окружает сердце. Он прикреплен к диафрагме и грудной кости и фиксирует сердце в грудной клетке.
- Наружная оболочка – эпикард. Это тонкая прозрачная пленка из соединительной ткани, которая плотно сращена с мышечной оболочкой. Вместе с околосердечной сумкой обеспечивает беспрепятственное скольжение сердца при расширении.
- Мышечная оболочка – миокард. Мощная сердечная мышца занимает большую часть сердечной стенки. В предсердьях различают 2 слоя глубокий и поверхностный. В мышечной оболочке желудков 3 слоя: глубокий, средний и наружный. Истончение или разрастание и огрубение миокарда вызывает сердечную недостаточность.
- Внутренняя оболочка – эндокард. Она состоит из коллагеновых и эластических волокон, которые обеспечивают гладкость полостей сердца. Это необходимо для скольжения крови внутри камер, в противном случае могут образовываться пристеночные тромбы.
Механизм развития сердечной недостаточности
Хроническая сердечная недостаточность развивается медленно на протяжении нескольких недель или месяцев. В развитии хронической сердечной недостаточности выделяют несколько фаз:
- Повреждение миокарда развивается в результате болезни сердца или длительной перегрузки.
- Нарушение сократительной функции левого желудочка. Он слабо сокращается и направляет в артерии недостаточное количество крови.
- Стадия компенсации. Включаются механизмы компенсации, чтобы обеспечить нормальную работу сердца в сложившихся условиях. Мышечный слой левого желудочка гипертрофируется, за счет увеличения в размерах жизнеспособных кардиомиоцитов. Повышается выделение адреналина, который заставляет сердце сокращаться сильнее и чаще. Гипофиз выделяет антидиуретический гормон, под действием которого в крови повышается содержание воды. Таким образом, увеличивается объем перекачиваемой крови.
- Исчерпание резервов. Сердце исчерпывает возможности снабжать кардиомиоциты кислородом и питательными веществами. Они испытывают дефицит кислорода и энергии.
- Стадия декомпенсации – нарушения кровообращения уже не могут быть компенсированы. Мышечный слой сердца не в состоянии нормально функционировать. Сокращения и расслабления становятся слабыми и медленными.
- Развивается сердечная недостаточность. Сердце сокращается слабее и медленнее. Все органы и ткани получают недостаточно кислорода и питательных веществ.
Острая сердечная недостаточность развивается в течение нескольких минут и не проходит стадии, характерные для ХСН. Инфаркт, острый миокардит или тяжелые аритмии приводят к тому, что сокращения сердца становятся вялыми. При этом резко падает объем крови, поступающий в артериальную систему.
Сердечная недостаточность у детей
Данное заболевание у детей обусловлено невозможностью сердца полноценно функционировать, то есть нормально нагнетать кровь в соответствии с метаболическими потребностями тканей, что проявляется изменениями процессов циркуляции и нейроэндокринными нарушениями.
У детей сердечная недостаточность острой формы проявляется очень редко в период неонатального развития. Это выражается, как правило, в признаках асфиксии, врождённой кардиомиопатии, тахиаритмии, брадикардии, врождённых сердечных пороках, тяжёлого сепсиса.
Причиной появления данного заболевания в первый день жизни ребёнка может быть внутриутробный миокардит, врождённый сердечный порок с недостаточной работой атриовентрикулярных клапанов, гипоплазия левого желудочка и аортальная атрезия.
В дальнейшем, ближе к третьим суткам после рождения, сердечная недостаточность может возникнуть как следствие постгипоксической ишемии сердечной мышцы, кардиомиопатии диабетического характера, тяжёлой формы анемии, нарушений метаболизма и аритмии.
Середина и конец раннего неонатального периода характеризуются развитием сердечной недостаточности как результата различных нарушений кровообращения и перемещений крупных сосудов.
Поздний неонатальный период развития сердечной недостаточности обусловлен врождёнными сердечными пороками такими, как стеноз и коарктация аорты, большие дефекты перегородок между желудочками.
У новорожденных сердечная недостаточность образуется в основном как недостаточная работа ЛЖ, так как перегружается МКК. У детей данная патология характеризуется развитием в несколько этапов. Гипоксемия, гипокапния и тахипноэ рефлекторного характера становятся причиной увеличения объёма крови в лёгких и отёка лёгких интерстициального свойства. Гипоксемия способствует появлению гиперкатехолемии, которая поддерживает СВ благодаря сердцебиению и централизации кровообращения.
На сегодняшний день в медицинской педиатрической практике рассматривают сердечную недостаточность правого желудочка, левого желудочка и смешанную форму, а также три стадии её развития.
Детская сердечная недостаточность характеризуется стремительным прогрессированием при нечётко выраженных симптомах. Иногда они даже скрываются за тяжёлым состоянием ребёнка.
Сердечная недостаточность, в начальной стадии, представляет собой появление одышки на момент приёма пищи или во время плача. Частота дыхательных движений может превышать восемьдесят в минуту. При прослушивании сердца отмечается тахикардия с сердечными сокращениями в 180–190 уд. в минуту. Кожа при этом бледная с периферическим цианозом в результате увеличения давления в МКК и застойных процессов в БКК.
У новорожденных сердечная недостаточность на поздних стадиях характеризуются затруднениями сосания, значительным прибавлением в весе, явлениями потоотделения на голове. Тахипноэ всегда сопровождается одышкой экспираторного характера, а над лёгкими слышны хрипы. Кроме того, отмечается цианотичность центральных частей тела, уменьшается толчок сердца и появляется сердечный ритм типа галоп. Характерным признаком этого периода является гепатомегалия и олигурия.
Также у новорожденных появляется пастозность нижних отделов поясницы, в области промежности и внизу живота. Асцит и отёки периферического характера типичны для старших детей с диагнозом сердечная недостаточность. Диспепсические расстройства относятся к характерным симптомам данной патологии.
Для первой стадии детской сердечной недостаточности характерно появление затруднённого дыхания, учащённого биения сердца, утомляемости после незначительных нагрузок. При этом все отмечается без нарушений гемодинамики.
Для второй (А) стадии патологического процесса характерна умеренно выраженная одышка в покое, затем усиливается ЧСС и затрудняется дыхание, появляются признаки акроцианоза, прослушиваются хрипы влажного свойства в нижней части лёгких, незначительно увеличивается печень, отмечаются отёки на ногах.
Для второй, малообратимой (Б) стадии характерна одышка при небольших нагрузках, вынужденное полусидячее положение, в лёгких прослушиваются стойкого характера влажные хрипы, гепатомегалия, отёки поднимаются вверх и после отдыха не проходят.
Третья стадия сердечной недостаточности представлена одышкой в абсолютном покое, сердечной астмой, ортопноэ, расширением яремных вен, отёком лёгких, гепатомегалией, гидротораксом, асцитом и олигурией.
ПЕРВАЯ ПОМОЩЬ ПРИ ОСТРОЙ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ
Острая сердечная недостаточность (ОСН) — это тяжелое патологическое состояние, которое развивается у больных с различными заболеваниями сердца и гипертонической болезнью. Это одна из наиболее частых причин вызова скорой помощи и госпитализации больных, а также смертности населения нашей страны и всего мира.
Основными проявлениями (симптомами) острой сердечной недостаточности являются:
- Тяжелое, частое (более 24 в минуту) шумное дыхание — одышка, иногда достигающая cтепени удушья, с преимущественным затруднением вдоха и явным усилением одышки и кашля в горизонтальном положении. Сидячее положение или лежачее положение с высоко поднятым изголовьем облегчает состояние больного.
- Часто при дыхании становятся слышны влажные хлюпающие хрипы/звуки,
прерываемые кашлем, в терминальной стадии дыхание приобретает характер клокочущего, с появлением пены у рта.
Больному характерна сидячая поза с упором прямыми руками в колени.
Острая сердечная недостаточность может развиваться очень быстро и в течение 30-60 минут привести к смерти больного. В большинстве случаев от первых клинических признаков до тяжелых проявлений ОСН проходит 6-12 и более часов, однако без медицинской помощи абсолютное большинство больных с ОСН погибает.
Мероприятия первой помощи
При появлении у больных гипертонической болезнью или болезнью сердца (но не легких или бронхов) вышеуказанных симптомов ОСН необходимо:
- Вызвать скорую медицинскую помощь.
- Придать больному сидячее положение, лучше в кресле с подлокотниками, на
которые он может опираться и задействовать межреберные мышцы в акт дыхания.
- Обеспечить физический и психоэмоциональный покой и свежий воздух.
- Ноги опустить в большую емкость (таз, бак, ведро и др.) с горячей водой.
- В крайне тяжелых случаях на ноги в области паха накладываются жгуты,
передавливающие поверхностные вены, но не глубокие артерии, что уменьшает приток крови к сердцу и тем самым облегчает его работу.
При наличии опыта по применению нитроглицерина у больного или человека, оказывающего первую помощь, его назначают в дозе 0,4 (0,5) мг (ингаляцию в полость рта производят под корень языка, таблетку/капсулу кладут под язык, капсулу необходимо предварительно раскусить, не глотать). При улучшении самочувствия больного после применения нитроглицерина, его применяют повторно, через каждые 5-10 минут до прибытия бригады скорой медицинской помощи. При отсутствии улучшения самочувствия больного после применения нитроглицерина, его больше не применяют.
Внимание! Больному с ОСН категорически запрещается вставать, ходить, курить, пить воду и принимать жидкую пищу до особого разрешения врача. Нельзя принимать нитроглицерин при артериальном давлении менее 100 мм рт
ст., при выраженной головной боли, головокружении, остром нарушении зрения, речи или координации движений.
Всем больным гипертонической болезнью или болезнью сердца с наличием одышки и отеков на ногах необходимо обсудить с лечащим врачом, какие препараты необходимо принимать при развитии ОСН, четко записать их наименования, дозировку и временную последовательность (алгоритм) их приема, а также уточнить у врача, при каких проявлениях болезни необходимо срочно вызывать скорую медицинскую помощь. Каждому такому больному необходимо сформировать индивидуальную аптечку первой помощи при ОСН и постоянно иметь ее при себе.
Неотложные мероприятия
- Предоставить больному полусидячее положение с опущенными ногами (ортопноэ)
- Обеспечить ингаляцию увлажненного кислорода через носовой катетер. Этот катетер смазывают глицерином и вводят через носовой ход на глубину 10-12 см (расстояние от крыла носа до ушной раковины), фиксируя пластырем к коже. Запрещено применять вазелин, который при наличии кислорода может загореться!
- Следует отметить, что при подаче кислорода 6-7 л / мин. его концентрация в полости носогорла составит 35-40%. При поверхностном введении катетера (частая ошибка) содержание кислорода в дыхательной смеси уменьшается, а подсыхание слизистой носа вызывает неприятные ощущения у больных.
- Наложить больному руки и ноги венозные жгуты (для уменьшения притока крови к сердцу). При таких мероприятиях в его конечностях депонируется до 1-1,5 л крови.
- Оценить состояние сердечной деятельности и диуреза. Медицинская сестра, не дожидаясь указания врача, должна присоединить больному кардиомонитор, измерить артериальное давление и частоту пульса, осуществить катетеризацию мочевого пузыря.
- Катетеризовать вену. Всю медикаментозную и, особенно, инфузионную терапию следует проводить под контролем центрального венозного давления.
- Применить пеногасители. Для этого используют раствор антифомсилан или этилового спирта (40-96 °), через который пропускают кислород.
Медикаментозная терапия
Назначают сердечные гликозиды, которые улучшают сократительную способность миокарда:
- р-р строфантина (0,05%);
- р-р коргликона (0,06%);
- р-р дигоксина (0,025%).
Для улучшения коронарного кровотока больному дают нитроглицерин: по таблетке (0,0005г) под язык с интервалом 10-20 мин. Раствор морфина (1% — 1 мл) уменьшает возбудимость дыхательного центра, одышку, действует успокаивающе, снижает давление в малом круге кровообращения. Иногда целесообразно ввести таламонал (1-2 мл 0,005% раствора фентанила и 1-2 мл 0,25% раствора дроперидола), который, кроме того, имеет и сосудорасширяющее действие.
При наличии высокого артериального давления (сист. АД > 150 мм рт.ст.) применяют ганглиоблокаторы:
- пентамин (1 мл 5% раствора, растворив в 100-150 мл изотонического раствора натрия хлорида, вводят капельно);
- арфонад (250 мг, растворяют и вводят аналогично) под контролем артериального давления, не допуская его снижения более трети.
Эти препараты уменьшают приток крови к правой половины сердца.
Осмотические диуретики (маннитол, мочевина) противопоказаны, поскольку они вызывают увеличение объема циркулирующей крови, ухудшая работу сердца.
В терминальном состоянии больного с острой сердечной недостаточностью следует заинтубировать и проводить искусственную вентиляцию легких с высоким содержанием кислорода в дыхательной смеси и положительным давлением на выдохе (около 5 см рт. ст.).
Острая правожелудочковая недостаточность — неспособность правого желудочка перекачать кровь из большого круга кровообращения в малый вследствие его слабости или наличии препятствия для тока крови. Она возникает при эмболиях легочной артерии, инфаркте миокарда правого желудочка, чрезмерной инфузионно-трансфузионной терапии (особенно, при переливаниях цитратной крови) у больных с сердечной недостаточностью, при заболеваниях легких (бронхиальная астма, эмфизема, пневмосклероз), в результате чего возрастает нагрузка на правый желудочек.
У больных наблюдают выраженный акроцианоз, тахикардию, удушье, вздутие и пульсацию подкожных вен, особенно на шее. Возникают отеки на нижних конечностях. Печень увеличивается, появляется асцит. Резко повышается центральное венозное давление (достигает показателей 200-250 мм рт. ст.), которое, однако, не сопровождается отеком легких.
Интенсивная терапия — патогенетическая. При необходимости проведения инфузионной терапии следует ограничить объем и скорость переливаний. При переливаниях крови, консервированной раствором цитрата, для предупреждения гипокальциемии следует на каждые 500 мл консервированной крови вводить 10 мл 10% раствора кальция глюконата.
При наличии бронхоспазма — вводить бронхолитики. Лишнюю жидкость из организма удаляют, применяя мочегонные (р-н фуросемида). Метаболический ацидоз корректируют 4% раствором натрия гидрокарбоната (капельно под контролем КОС). При тромбоэмболии легочной артерии применяют антикоагулянты (р-р фраксипарина по 0,6 мг п / к .; р-р гепарина по 5000 МЕ каждые 4 часа.), фибринолитики (фибринолизин, урокиназа, стрептодеказа, кабикиназа и т.д. согласно инструкции).
Сердечно-сосудистая недостаточность. Все что о ней нужно знать!
Сердечно-сосудистая недостаточность – это состояние, при котором сердце не способно обеспечивать организм необходимым объемом крови. Поврежденное сердце является источником осложнений для многих других заболеваний сердечно-сосудистой системы.
Формы сердечной недостаточности
В зависимости от быстроты развития патологии, сердечная недостаточность подразделяется на острую и хроническую. При форме хронической — все изменения, как правило, развиваются очень медленно, практически годами.
Острая форма заболевания чаще всего бывает при резком снижении способности сердца сокращаться. Это может произойти в случае развития обширного инфаркта миокарда, если резко повысится давления или случится приступ аритмии. Состояние это сопровождается почти всегда отеком легких и кардиогенным шоком.
Чаще всего эта болезнь встречается у людей преклонного уже возраста, а также людей страдающих сердечными пороками. Это и служит главной причиной развития недостаточности. А вот к основным причинам, способствующим формированию болезни, относится чрезмерная физическая нагрузка, которая обусловлена нарушениями гемодинамики.
Симптомы болезни
При прогрессировании болезни симптомы сердечно-сосудистой недостаточности (одышка и сильное сердцебиение) появляются вначале при обычных, небольших нагрузках, а затем и в состоянии покоя.
Из-за застоя крови образуются отеки, главным образом на ногах, которые распространяются на живот, грудные железы, область поясницы.
Жидкость может копиться не только в подкожно-жировой клетчатке, но и в легких, что в последствии приводит к одышке. При этом часто может возникать застойная пневмония, появляться надоедливый, сильный кашель и температура (стоит ли сбивать температуру ).
В случае задержки жидкости в брюшной полости увеличивается живот, в некоторых случаях до неприлично больших размеров.
Что должны знать больные
Кроме соответствующего образа жизни и приема необходимых лекарств, которые назначает врач, больные должны остерегаться простуды (читаем как избавится от простуды )
Также важно знать, что например алкоголь повреждает сердечную мышцу, поэтому от него желательно отказаться
Больным сердечной недостаточностью нужно постоянно следить за общим количеством выпитой и выделенной жидкости. Ежедневный диурез должен всегда быть на 100 мл. больше, чем общий объем выпитой жидкости. При этом нужно учитывать также и фрукты, которые процентов на 80 состоят из воды. Ориентируйтесь в сутки на объем выпитой жидкости где то в пределах 1.2 – 1.5 литра.
Если болезнь находится только в начальной стадии, день нужно начинать с легкой зарядки. Но только с легкой, не нужно выкладываться как говорится до седьмого пота. Зарядка должна всего лишь вас взбодрить, слегка освежить – и не более!
В течении всего дня желательно сохранять подвижность: пройтись пешком, подняться на работу по лестнице, вместо лифта, раз в неделю хотя бы посетить бассейн или спортзал.
При умеренных признаках хронической сердечно-сосудистой недостаточности нужно регулярно выполнять строго дозированные физические упражнения. Начинать лучше с малых нагрузок, например с каждодневных непродолжительных прогулок. 5 раз в неделю минут 30 будет достаточно.
От ходьбы в целом вы должны испытывать небольшое утомление. Если вдруг появились головокружение, сильная одышка, болевые ощущения в груди, то нужно сделать передышку и в следующий раз идти медленнее.
Если подобные прогулки делать регулярно, то по прошествии 4-6 месяцев состояние ваше должно обязательно улучшиться, так как прогрессирование болезни замедлится.
Даже находясь в состоянии покоя старайтесь не давать своей крови застаиваться, это грозит образованием тромбов и риску возникновения такой неприятной болезни, как тромбофлебит. Если вы сидите, то просто время от времени слегка напрягайте, а затем расслабляйте мышцы ног, этого будет достаточно. Такие упражнения неплохо усиливают циркуляцию крови.
В целом это лишь основные советы, которые подойдут всем больным сердечно-сосудистой недостаточностью. Персональное же лечение и рекомендации может назначать только профессиональный врач, по результатам обследования. Их нужно неукоснительно соблюдать. Только так, соблюдая рекомендации врача и проявляя собственную инициативу можно добиться положительного результата в лечении.
4TOXIlUPTOc
Сердечно-сосудистая недостаточность. Формы и симптомы болезни. Полезные советы помогающие справиться с этим заболеванием.
Симптомы сердечной недостаточности
Сердечная недостаточность может проявляться разными симптомами в зависимости от того, какой отдел сердца больше поражен. Могут возникать одышка, аритмии, головокружение, потемнение в глазах, обмороки, набухание шейных вен, бледность кожи, отеки ног и боли в ногах, увеличение печени, асцит (свободная жидкость в брюшной полости). Больной не переносит даже небольшую физическую нагрузку. На поздних стадиях жалобы возникают не только при нагрузке, но и в покое, трудоспособность утрачивается полностью. Из-за недостаточного кровоснабжения страдают в той или иной степени все органы и системы организма.
Симптомы сердечной недостаточности зависят от того, какая сторона сердца, правая, левая или обе, функционирует неэффективно. Если плохо работает правая сторона сердца, кровь переполняет периферические вены и в результате просачивается в ткани ног и брюшной полости, включая печень. Это вызывает отеки и увеличение печени. Если поражена левая сторона, то кровь переполняет сосуды малого круга кровообращения и сердца и частично переходит в легкие. Учащенное дыхание, кашель, частый сердечный ритм, голубоватый или бледный цвет кожи характерны для этого случая сердечной недостаточности. Симптомы могут быть различной степени тяжести, возможен смертельный исход.
Жалобы больных при сердечной недостаточности
Отеки являются одним из первых симптомов правожелудочковой сердечной недостаточности. Вначале больных беспокоят незначительные отеки, обычно затрагивающие стопы и голени. 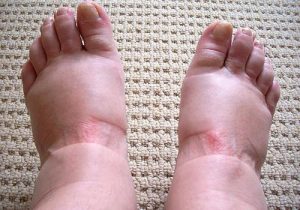 Отеки равномерно поражают обе ноги. Отеки возникают ближе к вечеру и проходят к утру. С развитием недостаточности отеки становятся плотными и полностью к утру уже не проходят. Больные отмечают, что обычная обувь им уже не подходит, нередко они себя комфортно чувствуют только в домашних тапках. При дальнейшем распространении отеков в направлении головы увеличиваются в диаметре голени и бедра.
Отеки равномерно поражают обе ноги. Отеки возникают ближе к вечеру и проходят к утру. С развитием недостаточности отеки становятся плотными и полностью к утру уже не проходят. Больные отмечают, что обычная обувь им уже не подходит, нередко они себя комфортно чувствуют только в домашних тапках. При дальнейшем распространении отеков в направлении головы увеличиваются в диаметре голени и бедра.
Затем жидкость накапливается в брюшной полости (асцит). При развитии анасарки больной обычно сидит, так как в положении лежа отмечается резкая нехватка воздуха. Развивается гепатомегалия – увеличение печени в размерах за счет переполнения ее венозной сети жидкой частью крови. Больные с увеличенной в размерах печенью нередко отмечают дискомфорт (неприятные ощущения, тяжесть) и боли в правом подреберье. При гепатомегалии в крови накапливается пигмент билирубин, который может окрашивать склеры («белки» глаз) в желтоватый цвет. Иногда подобная желтушность пугает больного, являясь поводом обращения к врачу.
Быстрая утомляемость является признаком, характерным как для право-, так и для левожелудочковой недостаточности. Поначалу больные отмечают нехватку сил при выполнении ранее хорошо переносимой физической нагрузки. Со временем продолжительность периодов физической активности уменьшается, а пауз для отдыха – увеличивается.
Одышка является основным и нередко первым симптомом хронической левожелудочковой недостаточности. Во время одышки больные дышат чаще, чем обычно, как бы пытаясь наполнить свои легкие максимальным объемом кислорода. Поначалу больные отмечают одышку лишь при выполнении интенсивной физической нагрузки (бег, быстрый подъем по лестнице и т.д.). Затем, по мере прогрессирования сердечной недостаточности, больные могут отмечать одышку при обычном разговоре, а иногда – и в состоянии полного покоя. Как ни парадоксально это звучит, сами больные не всегда осознают наличие у себя одышки — ее замечают окружающие их люди.
Приступообразный кашель, возникающий преимущественно после выполнения интенсивной нагрузки, больными нередко воспринимается как проявление хронических заболеваний легких, например, бронхита. Поэтому при опросе врача больные, особенно курильщики, не всегда жалуются на кашель, считая, что он не имеет отношения к заболеванию сердца. Учащенное сердцебиение (синусовая тахикардия) воспринимается больными как ощущение «трепыхания» в грудной клетке, которое возникает при какой-либо двигательной активности и исчезает через некоторое время по ее завершению. Нередко больные привыкают к учащенному сердцебиению, не фиксируя на нем своего внимания.