Правила процедуры переливания крови
Содержание:
- Трансфузия крови
- Какую кровь сегодня переливают
- Какие анализы проводятся перед переливанием крови?
- Где требуется донорская кровь
- Какие есть гемотрансфузионные среды?
- Классификация посттрансфузионных осложнений
- Переливание для детей
- Посттрансфузионные осложнения
- Показания
- 29.Хранение и консервирование крови. Определение годности крови для переливания.
- Трансфузионные среды
- Совместимость групп крови
- Осложнения после переливания крови
- Правило Оттенберга
- Технология
- Как делают переливание крови от прыщей?
- Лечение фурункулеза местной терапией
- Кровь как составная души человеческой
Трансфузия крови
Правила переливания крови подразумевают использования одноразового медицинского инструментария. Также необходимы специальные системы для переливания крови и ее компонентов с фильтром, который не дает сгусткам попасть в кровоток.
Сам принцип вливания ничем не отличается от обычной венепункции. Единственным нюансом является то, что препарат следует подогреть на водяной бане до комнатной температуры, а также аккуратно перемешать.
Сначала вводится примерно 10-20 миллилитров, после чего манипуляция приостанавливается с целью оценки состояния больного. Если развились такие симптомы, как одышка, учащенное дыхание, сердцебиение, боли в области поясницы – процедуру следует немедленно прекратить. Затем пациенту вводятся стероидные гормоны, несколько ампул раствора супрастина с целью предупреждения гемотрансфузионного шока.
Если таковые симптомы отсутствуют, повторяют введение 10-20 миллилитров еще 2 раза для того, чтобы окончательно убедиться, что не возникает нежелательных реакций. Препараты для введения реципиенту вводятся со скоростью не более 60 капель за минуту.
После того, как в пакете осталось незначительное количество крови, его убирают и кладут на хранение на двое суток. Это необходимо для того, чтобы при возникновении осложнений было легче установить их причину.
Все данные о процедуре должны быть зафиксированы в индивидуальной карте стационарного больного. Там указывают серию, номер препарата, ход операции, ее дату, время. Этикетку с пакета крови вклеивают туда же.
Наблюдение
После манипуляции пациенту назначается строгий постельный режим. Последующие 4 часа необходимо замерение таких показателей, как температура, пульс, давление. Любое ухудшение самочувствия говорит о развитии посттрансфузионных реакций, которые могут быть крайне тяжелыми. Отсутствие гипертермии говорит о том, что трансфузия была успешной.
Какую кровь сегодня переливают
Переливание цельной крови на сегодняшний день — устаревшая процедура. В цивилизованных странах ее не проводят по причине большого риска различных осложнений.
Даже если у донора и реципиента будут правильно определены группа крови и резус фактор, велик риск того, что организм будет воспринимать ее, как чужеродное тело — все из-за наличия большого количества белковых молекул.
Исключение составляет аутопереливание крови, когда донор и реципиент — это одно и то же лицо. Процедура незаконно практикуется среди спортсменов непосредственно перед стартами, так как способствует ускорению доставки кислорода к мышцам. Ее приравнивают к допингу.
В современной медицине принято проводить гемотрансфузию отдельных компонентов крови: плазмы, эритроцитарной, лейкоцитарной, тромбоцитарной массы, отмытых эритроцитов, тромбовзвеси и т.д.
Что именно необходимо — решает лечащий врач на основании диагноза и состояния пациента.
Существует даже особая медицинская специальность: врач-трансфузиолог. Этот специаалист знает все об особенностях переливания компонентов крови, выбирает оптимальный для больного компонент, объем, кратность процедур и занимается профилактикой осложнений.
Какие анализы проводятся перед переливанием крови?
Прежде чем сделать переливание крови, доктору нужно провести следующие мероприятия:
- Анализ, который позволяет определить, к какой группе относится кровь реципиента и какой у нее резус-фактор. Эта процедура проводится всегда, даже если пациент утверждает, что точно знает характеристики собственной крови.
- Проверка, позволяющая выяснить, подходит ли донорский материал конкретному реципиенту: биологическая проба при переливании. Когда в вену введена игла, вводится 10-25 мл донорского материала (крови, плазмы или иных компонентов). После этого подача крови останавливается или замедляется, а потом, спустя 3 минуты, вводится еще 10-25 мл. Если после трехразового введения крови самочувствие пациента не изменилось, материал подходит.
- Проба Бакстера: пациенту вливают 30-45 мл донорского материала, а через 5-10 минут берут кровь из вены. Ее помещают в центрифугу, а после оценивают ее окраску. Если цвет не изменился, кровь совместима, если жидкость стала бледнее, донорский материал не подходит.
Также в ряде случаев проводятся и другие пробы на совместимость:
- Проба с применением желатина;
- Проба Кумбса;
- Проба на плоскости;
- Двухэтапная проверка с использованием антиглобулина;
- Проба с полиглюкином.
Где требуется донорская кровь
Из направлений, касающихся медицины, кровь донора потребуется в хирургических отделениях, гинекологии, травматологических и онкологических направлениях. Особо необходимыми считаются в онкологии. Там необходимо не только экстренно оказать понадобившуюся первую помощь, но и верно назначить лечение.
В конкретном случае показания к трансфузии всем понятны. Следует возместить погибшие по причине болезни клетки. Пациенту онкологии необходима стимуляция кроветворных клеток и полностью здоровые органы. В основном переливание крови нужно при больших потерях крови, например, при тяжёлых родах, или сложной операции.
Какие есть гемотрансфузионные среды?
Трансфузионные среды включают все компоненты и препараты, которые были созданы на кровяной основе и вводятся в кровеносные сосуды.
- Консервированная кровь. Чтобы сохранить кровь, в нее добавляют консервирующие, стабилизирующие вещества и антибиотики. Длительность хранения связана с типом консервирующего вещества. Максимальный срок — 36 суток.
- Гепаринизированная. Содержит гепарин, хлорид натрия и глюкозу, которые ее стабилизируют. Используется в первые 24 часа, применяется в аппаратах, обеспечивающих кровообращение.
- Свежецитратная. В материал добавляют только стабилизирующее вещество, которое предотвращает свертываемость, — цитрат натрия. Эту кровь используют в первые 5-7 часов.
- Эритроцитарная взвесь. Состоит из эритроцитарной массы и консерванта.
- Замороженные эритроциты. Из крови с помощью центрифуги и растворов удаляют плазму и кровяные тельца, кроме эритроцитов.
- Эритроцитарная масса. С помощью центрифуги кровь разделяют на слои, а после удаляют 65% плазмы.
- Тромбоцитарная масса. Получают с применением центрифуги.
- Лейкоцитарная масса. Применение лейкоцитарной массы показано при септическом поражении, которое не удается вылечить другими методами, при низкой концентрации лейкоцитов и для уменьшения лейкопоэза после химиотерапевтического лечения.
- Жидкая плазма. Используется в первые 2-3 часа. Содержит полезные элементы и белок.
- Сухая плазма. Изготавливается при помощи вакуума из предварительно замороженной.
- Протеин. Используется в спорте, источник аминокислот.
- Альбумин. Применяют при асцитах, тяжелых ожогах и при выведении из шоковых состояний.
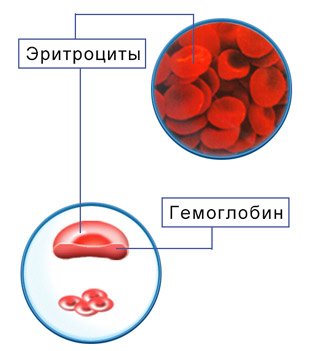 Эритроциты и гемоглобин
Эритроциты и гемоглобин
Классификация посттрансфузионных осложнений
Среди посттрансфузионных осложнений, связанных с переливанием крови, выделяют следующие:
- Гемотрансфузионный шок, причиной которого является переливание неподходящей крови. Это очень опасное осложнение и по степени тяжести бывает легким, средней тяжести, тяжелым. Определяющее значение имеет скорость введения и количество перелитой несовместимой крови.
- Посттрансфузионный шок – возникает при переливании совместимой в групповом отношении крови.
- Перенос инфекции вместе с кровью донора.
- Осложнения, возникающие вследствие ошибок, допущенных в технике переливания крови.

В настоящее время почти сведен к нулю риск развития гемотрансфузионного и посттрансфузионного шока. Добиться этого удалось правильной организацией процесса при переливании.
Переливание для детей
Возрастных ограничений к проведению гемотрансфузии нет. При объективной необходимости манипуляцию могут назначить и новорожденному. Переливание плазмы крови в раннем возрасте имеет аналогичные показания. Кроме того, при выборе метода лечения решение в пользу гемотрансфузии принимается в случае стремительного прогрессирования болезни. У детей первого года жизни переливание крови может быть вызвано желтухой, увеличением размеров печени или селезенки, а также повышением уровня эритроцитов.
Основным аргументов в пользу данной манипуляции считают показатель билирубина. Например, если у новорожденного он превышает 50 мкмоль/л (материал для исследований берут из пуповинной крови), за состоянием малыша начинают пристально следить, так как данное нарушение сигнализирует о необходимости введения донорской крови в ближайшем будущем. Врачи следят не только за показателями билирубина, но и за скоростью его накопления. Если она значительно превосходит норму, ребенку назначают гемотрансфузию.
Посттрансфузионные осложнения
Если посттрансфузионные реакции часто зависят от изначального состояния организма и реагирования его иммунной системы на введение компонентов крови, то посттрансфузионные осложнения имеют другое происхождение.
Они, скорее, являются следствием неадекватного выбора компонента крови, его объема, переливания несовместимой крови либо других факторов.
Острое расширение сердца
Развивается в том случае, если объем гемотрансфузии оказался для пациента слишком велик. Иногда еще до переливания крови может проводиться инфузия других лекарств, но врач-трансфузиолог либо не учел этого факта, либо не знал о нем.
Повышенная нагрузка на сердце при наличии сердечной недостаточности, пороков сердца, приводит к тому, что кровь застаивается в сосудах легких, и в них развивается отек.
Больной испытывает затруднение дыхания, в положении лежа вовсе задыхается, появляются влажные хрипы, страх смерти. Гемотрансфузия немедленно прекращается, оказывается неотложная помощь.
Тромбоэмболия
Переливание свежезамороженной плазмы — обязательный компонент лечения тромбоэмболических заболеваний. Однако вливание большого объема эритроцитарной массы может привести к формированию тромбов, которые с током крови разносятся по всему организму.
Клинические проявления зависят от вида тромбоза, требуют немедленного прекращения гемотрансфузии и оказания помощи.
Гемотрансфузионный шок
Несмотря на как минимум трехкратную проверку группы крови и резус- фактора донора и реципиента, иногда все равно случаются ошибки. Переливание несовместимой крови приводит к развитию бурной реакции, получившей название гемотрансфузионный шок.
Если не оказать помощь, больной может погибнуть.
Реакция на консервант (цитрат натрия)
Иногда реакция развивается не на сам компонент крови, а на консервант, который добавляют в него для продления срока хранения. У пациента появляются судороги, падает давление, на электрокардиограмме выявляются изменения.
В этом случае переливание немедленно прекращают, больному оказывается помощь.
Инфицирование гепатитом С или ВИЧ
Положительный анализ на эти инфекции далеко не всегда проявляется сразу после заражения. Иногда проходит несколько месяцев, прежде чем человек узнает о своей болезни.
Не исключено, что за это время он успеет обратиться на станцию переливания с целью стать донором. В этом случае вирусные частицы попадут в организм реципиента при гемотрансфузии, произойдет заражение.
Гораздо реже виной становится нарушение техники проведения процедуры. Применение одноразовых игл в больницах практически нивелирует этот риск.
Показания
Процедура назначается довольно часто. К абсолютным показаниям к переливанию относятся:
- Потеря большого объема крови, что может привести к анемии и летальному исходу. Если пациент потерял более 30% этой жидкости, снижается уровень гемоглобина и падает кровяное давление, восстановить утраченный биоматериал нужно как можно быстрее.
- Проведение хирургического вмешательства, сопровождающееся потерей мягких тканей.
- Неостанавливающееся кровоизлияние.
- Тяжелая форма анемии.
- Шоковое состояние пациента, вызванное травмой.
Относительные показания к процедуре – ситуации, в которых переливание является вспомогательным методом:
- Гемолитические нарушения.
- Наличие болезней, сопровождающихся гнойными новообразованиями и внутренним воспалением.
- Интоксикация организма химическими веществами.
- Ожог мягких тканей (особенно тяжелой формы).
- Предоперационный период.
- Нарушение работы внутренних органов.
- ДВС-синдром. При нем требуется переливание плазмы.
- Длительное лечение антикоагулянтами непрямого действия.
- Нехватка в собственной крови определенных компонентов.
29.Хранение и консервирование крови. Определение годности крови для переливания.
Консервирование крови помогает заготовлять кровь заблаговременно, всегда иметь запас и транспортировать кровь на значительные расстояния.
Консервирование крови позволяет широко применять переливание крови, т. к. разрешает иметь в любое время предварительно приготовленную цельную кровь, эритроцитную, лейкоцитную и тромбоцитную массы в неограниченном количестве.
Идея консервации крови принадлежит русскому врачу В.В Сутугину (1865). Он для сохранения крови использовал холод. В 1867 г. петербургский врач Н. Раутенберг использовал для консервирования крови углекислый натрий, а с 1914 г. в качестве стабилизатора крови применяется лимоннокислый натрий, предложенный бельгийским врачом Hustin.
Немаловажное значение для выполнения непрямого переливания крови имеет наличие соответствующей посуды и условий для хранения заготовленной крови. В настоящее время забор крови производится в полиэтиленовые пакеты, которые затем утилизируются
Использованием этих пакетов достигается исключение пирогенной реакции у реципиента, возможность соблюдения строжайшей стерильности. К тому же они более удобны в обращении, чем стеклянные сосуды.
Консервированную кровь хранят в специальных холодильниках при температуре +2…+ 8 ºС. Транспортировка консервированной крови может осуществляться любым видом транспорта. Для переливания крови из сосуда реципиенту применяются специальные одноразовые системы, которые состоят из прозрачных синтетических трубок и фильтров
Консервант позволяет сохранять кровь при Т + 4 °С до 3-4 недель в пригодном для переливания состоянии.
Благодаря успехам криобиологии разработаны эффективные методы долгосрочного хранения крови в течение 8-10 лет в условиях глубокого холода (-79, -196°С). Значение долгосрочного хранения замороженной крови исключительно велико, т. к. только этот метод позволяет создавать запасы крови и её компонентов, особенно крови редкой групповой принадлежности.
Перечень мероприятий перед переливанием.
Переливание гемотрансфузионных сред производится медицинским персоналом при соблюдении правил асептики и антисептики с использованием одноразовых устройств для внутривенного введения, имеющих фильтр.
Перед переливанием крови необходимо проверить ее на наличие инфицированности, сгустков и гемолиза.
•Кровь, пригодная для переливания, не содержит сгустков.
•Плазма над осевшими эритроцитами прозрачна и имеет соломенно-желтый цвет.
•При инфицированности в плазме образуются муть и хлопья.
Трансфузионные среды
Из основных гемотрансфузионных среда можно назвать следующие.
Кровь консервированная
Для заготовки используют специальные растворы, в который входит сам консервант (например, сахароза, декстроза и т.п.); стабилизатор (как правило, цитрат натрия), предотвращающий свертывание крови и связывающий ионы кальция; антибиотики. Консервирующий раствор находится в крови в соотношении 1 к 4. В зависимости от вида консерванта заготовку можно хранить до 36 дней. При различных показаниях используют материал разных сроков хранения. Например, при острых потерях крови используют среду малых сроков хранения (3-5 суток).
 Трансфузионные среды находятся в герметичных контейнерах
Трансфузионные среды находятся в герметичных контейнерах
Свежецитратная
В нее добавлен цитрат натрия (6%) в качестве стабилизатора (соотношение с кровью 1 к 10). Такую среду нужно использовать в течение нескольких часов после приготовления.
Гепаринизированная
Ее хранят не более суток и используют в аппаратах искусственного кровообращения. Гепарин натрия используется в качестве стабилизатора, декстроза – в качестве консерванта.
Компоненты крови
Рекомендуем почитать:Сдача донорской крови
Сегодня цельную кровь практически не используют в связи с возможными реакциями и осложнениями, которые связаны с многочисленными антигенными факторами, которые в ней находятся. Компонентные трансфузии дают больший лечебный эффект, поскольку действуют целенаправленно. Эритроцитарную массу переливают при кровотечениях, при анемии. Тромбоциты – при тромбоцитопении. Лейкоциты – при иммунодефиците, лейкопении. Плазму, протеин, альбумин – при нарушениях гемостаза, гиподиспротеинемии
Важное преимущество переливания компонентов – более эффективное лечение при меньших затратах. При гемотрансфузии используют следующие компоненты крови:
- взвесь эритроцитарная – консервирующий раствор с эритоцитарной массой (1:1);
- масса эритроцитарная – центрифугированием или отстаиванием из цельной крови удаляется 65% плазмы;
- эритроциты замороженные, полученные центрифугированием и отмыванием крови растворами с целью удаления из нее белков плазмы, лейкоцитов, тромбоцитов;
- лейкоцитарная масса, полученная центрифугированием и отстаиванием (представляет собой среду, состоящую из белых клеток в высокой концентрации с примесью тромбоцитов, эритроцитов и плазмы);
- тромбоцитарная масса, полученная легким центрифугированием из крови консервированной, которая хранилась не более суток, используют свежеприготовленную массу;
- плазма жидкая – содержит биоактивные компоненты и белки, получают ее центрифугированием и отстаиванием, используют в течении 2-3 часов после заготовления;
- сухая плазма – получают вакуумным путем из замороженной;
- альбумин – получают путем разделения плазмы на фракции, выпускают в растворах разной концентрации (5%, 10%, 20%);
- протеин – состоит на 75% из альбумина и на 25% из альфа- и бета-глобулинов.
 Перед процедурой обязательно проводят пробы на совместимость крови донора и реципиента
Перед процедурой обязательно проводят пробы на совместимость крови донора и реципиента
Совместимость групп крови
При сдаче крови обязательно биологический материал проверяется по системе Rh и АВ0, а также на СПИД, сифилис и сывороточный гепатит. По системе АВ0 биологический материал делится на 4 группы, по Rh – на две по наличию или отсутствию на поверхности кровяных клеток особого антигена. Резус-отрицательная и резус-положительная кровь несовместимы. При этом «положительному» человеку можно переливать кровь Rh-, но не в обратном порядке.
Первая группа является универсальной, вторую можно переливать людям со второй и четвертой, а человеку со второй группой — первую и вторую. Кровь третьей группы можно переливать людям с третьей и четвертой, а пациентам с третьей — первую и третью. Четвертую можно переливать только реципиенту с такой же группой, а вот человеку с 4 группой для гемотрансфузии подойдет любой биологический материал.

Осложнения после переливания крови
В целом, переливание крови считается безопасной процедурой, но только тогда, когда техника и последовательность действий не нарушены, четко определены показания и выбрана правильная трансфузионная среда. При погрешностях на любом из этапов гемотрансфузионной терапии, индивидуальных особенностях реципиента возможны посттрансфузионные реакции и осложнения.
Нарушение техники манипуляции может привести к эмболиям и тромбозам. Попадание воздуха в просвет сосудов чревато воздушной эмболией с симптомами нарушения дыхания, синюшностью кожи, болями за грудиной, падением давления, что требует реанимационных мероприятий.
Тромбоэмболия может быть следствием как образования сгустков в переливаемой жидкости, так и тромбоза в месте введения препарата. Мелкие свертки крови обычно подвергаются разрушению, а крупные способны привести к тромбоэмболии ветвей легочной артерии. Массивная тромбоэмболия сосудов легких смертельно опасна и предполагает немедленную медицинскую помощь, желательно — в условиях реанимации.
Посттрансфузионные реакции — естественное следствие введения чужеродной ткани. Они редко представляют угрозу жизни и могут выражаться в аллергии на компоненты переливаемого препарата либо в пирогенных реакциях.
Посттрансфузионные реакции проявляются лихорадкой, слабостью, возможны зуд кожи, боли в голове, отеки. Пирогенные реакции составляют едва ли не половину всех последствий переливания и связаны с попаданием распадающихся белков и клеток в кровоток реципиента. Они сопровождаются лихорадкой, болями в мышцах, ознобом, синюшностью кожи, учащением пульса. Аллергия обычно наблюдается при повторных гемотрансфузиях и требует применения антигистаминных средств.
Посттрансфузионные осложнения могут быть достаточно тяжелыми и даже фатальными. Самым опасным осложнением является попадание в кровоток реципиента несовместимой по группе и резусу крови. В таком случае неминуем гемолиз (разрушение) эритроцитов и шок с явлениями недостаточности многих органов — почек, печени, головного мозга, сердца.
Главными причинами трансфузионного шока считают ошибки врачей при определении совместимости либо нарушение правил гемотрансфузии, что еще раз указывает на необходимость повышенного внимания персонала на всех этапах подготовки и проведения операции переливания.
Признаки гемотрансфузионного шока могут проявиться как сразу же, в начале введения препаратов крови, так и через несколько часов после процедуры. Симптомами его считаются бледность и цианоз, выраженная тахикардия на фоне гипотонии, беспокойство, озноб, боли в животе. Случаи шока требуют экстренной медицинской помощи.
Бактериальные осложнения и заражение инфекциями (ВИЧ, гепатиты) весьма редки, хоть и не исключаются полностью. Риск заразиться инфекцией минимален благодаря карантинному хранению трансфузионных сред в течение полугода, а также тщательному контролю ее стерильности на всех этапах заготовки.
Среди более редких осложнений — синдром массивной гемотрансфузии при введении 2-3 литров в короткий промежуток времени. Следствием попадания значительного объема чужой крови может быть нитратная или цитратная интоксикация, нарастание калия в крови, что чревато аритмиями. Если используется кровь от многочисленных доноров, то не исключена несовместимость с развитием синдрома гомологичной крови.
Чтобы избежать негативных последствий, важно соблюдать технику и все этапы операции, а также стремиться использовать как можно меньше и самой крови, и ее препаратов. При достижении минимального значения того или иного нарушенного показателя, следует переходить к восполнению объема крови за счет коллоидных и кристаллоидных растворов, что тоже эффективно, но более безопасно.
Правило Оттенберга
При
выявлении совместимости крови реципиента
и донора по системе АВ0 Оттенберг ввёл
правило (правило Оттенберга), согласно
которому подвергаются агглютинации
только эритроциты переливаемой донорской
крови, так как агглютинины вливаемой
крови разводятся в сосудистом русле
пациента, их титр становится низким и
они не в состоянии агглютинировать
эритроциты реципиента. По правилу
Оттенберга, можно переливать кровь,
эритроциты которой не могут быть
агглютинированы сывороткой реципиента
(рис. 6-2).
В
соответствии с правилом Оттенберга
возможно переливание не только
одногруппной крови. Эритроциты группы
0(I) не содержат никаких агглютиногенов
и не дают агглютинации ни с какими
сыворотками. Следовательно, кровь этой
группы можно переливать лицам всех
остальных групп.
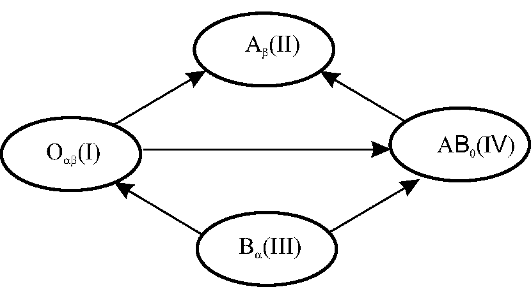
Рис.
6-2.Возможные
способы переливания крови, по правилу
Оттенберга
NB!
Правило Оттенберга применимо лишь при
переливании до 0,5 л донорской крови
(!).
При
массивной кровопотере,
когда необходимо перелить большее
количество крови, агглютинины плазмы
вливаемой крови не получают достаточной
степени разведения плазмой реципиента
и, следовательно, могут агглютинировать
его эритроциты.
По
современным правилам во избежание этого
осложнения всегда следует переливать
только одногруппную кровь.
Технология
Перед переливанием крови пациента обязательно проверяют на противопоказания, ещё раз проверяют группу крови и резус-фактор и тестируют кровь донора на индивидуальную совместимость. После этого проводится биологическая проба — пациенту вводят 25–30 мл крови донора и наблюдают за состоянием больного. Если пациент чувствует себя хорошо, то кровь считается совместимой и проводится гемотрансфузия со скоростью 40–60 капель в минуту.
После переливания несовместимой крови могут возникнуть осложнения, сбой дают почти все системы организма. Например, возможно нарушение функций почек и печени, обменных процессов, деятельности желудочно-кишечного тракта, сердечно-сосудистой и центральной нервной систем, дыхания, кроветворения.
Как делают переливание крови от прыщей?
Данную процедуру необходимо проводить только в медицинском учреждении. Выполняет переливание только медицинский работник. На сегодняшний день существует несколько методик аутогемотерапии, которая из них будет проводиться в конкретном случае, назначает лечащий врач. Он также подбирает схему лечения.
Основные правила проведения переливания из вены:
- Кровь вводится подкожно или внутримышечно, в ягодичную мышцу. Чаще выбирают второй вариант, так как при подкожном введении биоматериала могут возникать множественные осложнения (гематомы, боль, воспаление и другие);
- Венозная кровь вводится в ту ягодицу, которая расположена на противоположной стороне той руке, из которой был произведен забор материал;
- Введение крови в мышцу ягодицы должно быть медленным и аккуратным. Это поможет уменьшить болевые ощущения, которые сопровождают данную манипуляцию.
Схема проведения классической аутогемотерапии:
- В первый день лечения из вены забирается 2 миллилитра крови и такой же объем вводится в мышцу;
- Процедура проводится ежедневно, 10 дней подряд;
- С каждым днем количество вводимой крови в мышцу увеличивается на 1 миллилитр. Таким образом, на 10-ый день вводится 11 миллилитров биоматериала из вены в ягодицу;
- Затем в течение 10-ти дней проводится уменьшение количества вводимой крови на 1 миллилитр. На 10-ый день вводится 2 миллилитра жидкости. Это второй этап переливания.
Наряду с классическим вариантом переливания крови из вены используют другие методы аутогемотерапии:
| Название методики | Краткое описание методики |
| Биопунктура | В данном случае кровь из вены вводится в специальные рефлекторные точки, а не в ягодицу. |
| Озонотерапия | В биоматериал пациента вводят озон. Лечение занимает больше времени, около 30 дней.процедуру делают 2 раза в 7 дней, необходимо выполнить 8 процедур. |
| Ступенчатая аутогемотерапия | В кровь вводят различные гомеопатические средства по назначению врача, после чего осуществляют переливание. |
| Аутогемотерапия с применением антибактериальных средств | В биоматериал вводят антибиотики, а затем переливают ее. |
| Аутогемотерапия по системе Филатова | При таком переливании биоматериал из вены подвергается охлаждению в течение нескольких дней, после чего его вводят внутримышечно. |
Лечение фурункулеза местной терапией
Местная терапия заключается в применении антибактериальных препаратов. Необходимо создать среду для уничтожения инфекции. Это могут быть протирания спиртом или перекисью водорода или же просто спиртовой настойкой йода. Так же можно применить специальную болтушку для прыщей, которая продается в любой аптеке.
Стоит отметить, что все фурункулы категорически запрещается выдавливать, так как можно еще больше занести инфекцию. А это различные осложнения – флегмон, абсцесс и другие. Достаточно часто применяют антибиотики в виде местных блокад. Но такие процедуры должен делать исключительно профессионал. К подкожным уколам нужно относиться с повышенной ответственностью, поэтому не экспериментируйте такое самостоятельно без опыта.
- 5
- 4
- 3
- 2
- 1
Кровь как составная души человеческой
Но сейчас, что удивляет любого образованного человека, находятся такие организации, которые практикуют средневековый отказ от методов гемотрансфузии, аргументируя это тем, что кровь является душой человека. Если перелить кровь донора к реципиенту, то больному передадутся положительные и отрицательные эмоции другого человека (а, если, точнее его грехи), поэтому такую процедуру производить над людьми нельзя. Одна из таких организаций – Свидетели Иеговы.
Но медицине чужды такие взгляды на души. Врачи пытаются, прежде всего, спасти жизнь человека. Для этого нужно определить группу крови и резус-фактор человека, а потом приступать к самой процедуре.