Перитонит
Содержание:
Лекарства
Фото: medaboutme.ru
Чтобы воздействовать на патогенную микрофлору, используются антибактериальные препараты. В терапии перитонита предпочтение отдается антибиотикам широкого спектра действия, которые влияют как на грамположительную, так и на грамотрицательную микрофлору. К таким препаратам относятся:
цефалоспорины (цефтриаксон, цефепим, цефотаксим, цефоперазон). Механизм действия данных препаратов заключается в нарушении синтеза клеточной стенки микроорганизма, что приводит к предотвращению дальнейшего роста и развития бактерии. Цефалоспорины распределяются во многих тканях, органах и секретах (за исключением предстательной железы), что дает возможность использовать их при различных заболеваниях бактериальной природы. На фоне приема данных антибактериальных средств могут появиться следующие побочные эффекты: тошнота, рвота, боль в животе (преимущественно в эпигастральной области), головная боль, тремор, изредка судороги;
пенициллины (ампициллин, амоксициллин). Обладают бактерицидным действием, которое достигается благодаря нарушению синтеза клеточной стенки микроорганизма. Пенициллины распределяются во многих внутренних органах, тканях и биологических жидкостях. В особенности большая концентрация препарата содержится в легких, почках, слизистой оболочке кишечника, плевральной и перитонеальной жидкостях, а также в органах репродуктивной системы. В некоторых случаях на фоне приема пенициллинов возникают такие побочные эффекты, как головная боль, тошнота, рвота, боль в животе, расстройство стула, тремор;
карбапенемы (имипинем, меропенем). Механизм действия данных антибактериальных средств заключается в ингибировании пенициллин-связывающих белков клеточной стенки микроорганизма, в результате чего происходит нарушение ее синтеза, благодаря чему достигается бактерицидное действие. Достаточно хорошо распределяются по всему организму, создавая терапевтические концентрации практически во всех внутренних органах, тканях и секретах. На фоне приема данной группы антибактериальных средств возможно развитие таких побочных эффектов, как тошнота, рвота, диарея, головокружение, сонливость, болезненность и инфильтрация в месте инъекции препарата
Важно отметить, что данные антибиотики используются парентерально, поскольку являются кислотоустойчивыми.
Кроме того, используются представители 5-нитроимидазола, в частности метронидазол, который высокоэффективен по отношению к анаэробной микрофлоре. Действие препарата достигается благодаря угнетению синтеза нуклеиновых кислот ДНК микроорганизма, что приводит к его гибели. Препарат достигает свой бактерицидный эффект в большинстве тканей и жидкостей организма (легкие, печень, почки, головной мозг, слюна, желчь, амниотическая жидкость, вагинальный секрет, спинномозговая жидкость и так далее). Способен проникать через гематоэнцефалический и плацентарный барьеры.
Также назначается инфузионная терапия, которая заключается во внутривенном введении инфузионных растворов. Изначально используются коллоидные растворы, объем которых определяется в зависимости от степени дегидратации и нарушений гемодинамики, но, как правило, составляет не меньше 1 – 1,5 л. Одновременно с коллоидными растворами, могут назначаться изотонические электролитные растворы, цель которых заключается в коррекции натрия и хлора в организме пациента.
Нестероидные противовоспалительные средства (НПВС) ингибируют фермент ЦОГ (циклооксигеназу), что приводит к нарушению синтеза простагландинов из арахидоновой кислоты. В результате этого достигаются следующие эффекты: жаропонижающий, противовоспалительный, анальгезирующий. Поскольку в послеоперационном периоде пациентов беспокоят выраженные боли, назначаются инъекционные формы НПВС с выраженным обезболивающим эффектом, например, кеторолак. При выраженном болевом синдроме, который не купируется использованием НПВС, на помощь прибегают к назначению наркотических анальгетиков, обладающих максимальной обезболивающей активностью. Длительное использование обезболивающих препаратов, в особенности нестероидных противовоспалительных средств, грозит развитием обострения имеющегося у пациента заболевания со стороны желудочно-кишечного тракта. Именно поэтому данные средства назначаются лишь в острый период, и после купирования болевого синдрома производится их отмена.
2). Распространенный
А. Диффузный перитонит, это перитонит, охватывающий значительную часть брюшной полости (1 или 2 этажа брюшной полости, но не всю). Например поступил больной с перфорацией червеобразного отростка, на операции у него обнаружен гной в обоих подвздошных областях, он достиг пупка и выше, но верхний этаж брюшной полости остался свободным – такой перитонит будет считаться диффузным. Надо отметить, что в других классификациях слово «диффузный» может иметь другое значение, например, быть синонимом слова разлитой.
Б. Разлитой перитонит, это перитонит, охватывающий все три этажа брюшной полости
В. Общий перитонит или тотальный, по сути то же самое, что и разлитой перитонит, но подчеркивающий тотальность поражения брюшной полости. В настоящее время это термин почти не используется.
В последнее время рассматриваются предложения упростить эту классификацию и разделить ее только на две формы (Савельев В.С., Ерюхин Е.А. 2009): 1. Местный перитонит; 2 Распространенный (разлитой) перитонит.
ПО ХАРАКТЕРУ ВЫПОТА
- Серозный перитонит. Указывает на непродолжительные сроки воспаления. В брюшной полости имеется прозрачный светлый выпот без запаха, светло-желтого или желтого выпота. Количество его может быть небольшим или значительным.
- Серозно-фибринозный перитонит. Появляются сгустки фибрина белого цвета, они плавают в выпоте, или находятся на брюшине. Обычно их больше там, где находиться источник воспаления. Их легко удалить или смыть с кишечной стенке или брюшины.
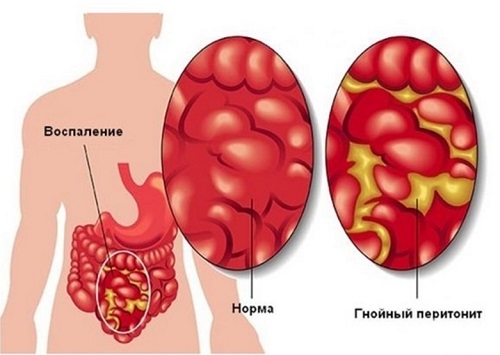
- Гнойный перитонит. Выпот превращается в гной, сгущается, становится непрозрачным. Гной в брюшной полости обычно рано или поздно становится колибациллярным (Гр-) и отличается от тех гнойников которые мы видим в мягких тканях (кокки, Гр+), где гной обычно сливкообразный. В брюшной полости гнойный выпот жидкий, грязно-серого цвета, с пятнами жира. Постепенно появляется резкий специфический запах.
- Гнойно-фибринозный перитонит. В брюшной полости не только появляется большое количество гноя и фибрина, но последний начинает покрывать обширные участки брюшины. Фибрин проникает глубоко в стенки органов и просто удалить его со стенок кишок не удается, если приложить усилия то с фибрином будет содрана брюшина вплоть до мышечного слоя. Богато покрытый инфекцией фибрин склеивает кишечные петли в обширные конгламераты в центре которых формируются гнойники.
Одна из важных классификаций перитонита, эта классификация по СТАДИЯМ (по Симоняну К. С.).
Она в первую очередь отражает патофизиологические изменения в организме в зависимости от стадии процесса, а так же связанные с этими процессами клиническиепроявления.
Данная классификация предполагает три этапа патофизиологических изменений происходящих в организме. Она основана на взаимоотношении защитных (иммунных) сил и сил инфекции, находящихся в брюшной полости. При постепенном истощении иммунных свойств организма и поражении внутренних органов за счет интоксикации одна стадия перитонита переходит в другую. Деление на стадии по времени (24, 24-72 часа, 72 часа и более) носит приблизительный и условный характер. В зависимости от индивидуальных особенностей организма, наличие сопутствующих иммунно-депрессивных заболеваний (диабет, ВИЧ, туберкулез), а так же от особенностей инфекции эти сроки могут значительно меняться в ту и другую сторону.
Лечение перитонита

При лечении перитонита используется хирургический метод – операция, как правило, проводится срочно, чтобы минимизировать риски. В ее процессе из брюшной полости удаляется экссудат, а затем проверяются все внутренние органы, чтобы понять, в чем была причина перитонита в конкретной ситуации.
После выяснения причины и ее исправления брюшная полость промывается специальными растворами, рана зашивается (с дренированием либо без него).
Далее наступает восстановительный, реабилитационный период. В это время пациент лежит в больнице, его лечат антибиотиками, дают обезболивающие средства, лекарства, повышающие иммунитет. Если у пациента есть дополнительные проблемы (например, с сердцем), назначаются специальные поддерживающие медикаменты.
Лечение перитонита народными/домашними средствами недопустимо ни в каком виде! Пациенту с симптомами перитонита требуется немедленная госпитализация и операция – в противном случае все закончится летальным исходом.
Острая фаза заболевания
Острый перитонит
Острый перитонит – это такое заболевание, при обнаружении которого требуется срочная госпитализация. Если вовремя не оказать пациенту медицинскую помощь, то возможен летальный исход.
Способствует развитию этой формы недуга острый гнойный аппендицит, перфорации язвы желудка и кишечника. Различают следующие стадии острого перитонита:
- Реактивная. Длительность фазы составляет 12–24 часа. Проявляется острой болью, которая поражает весь живот. С максимальной интенсивностью болевой синдром воздействует в зоне первичного поражения. При реактивной стадии у пациента отмечается напряжение мышц живота, усиление боли при малейшей попытке сменить пользу, а спит он всегда в позе зародыша. Такое состояние в медицине получило название симптом Щёткина-Блюмберга. Острый панкреатит в реактивной фазе способствует возникновению озноба и лихорадки.
- Токсическая. Она длится 12–72 часа. Для неё характерно улучшение состояние пациента, но все это только кажется. У человека уменьшается выраженность болевого синдрома, уходит напряжённость живота, возникает состояние эйфории и заторможенности. У пациента заостряются черты лица, кожа имеет бледный оттенок. Возникает рвота, чувство тошноты. Перистальтика кишечника и мочевыделение снижаются. Острый перитонит в токсической стадии начинает формировать первые проявления обезвоживания организма – сухость во рту. Принимать жидкость человеку очень сложно по причине рвоты. При диагностировании токсической стадии перитонита смертность составляет 20%.
- Терминальная. Её симптомы начинают поражать человеческий организм спустя 24–72 часа после того, как сформировался вирусный перитонит. Её продолжительность не более нескольких часов. Возникают проявления в нарушении работоспособности всех органов и систем. Пациент находится в прострации и не понимает, что с ним происходит. Западают глаза и щёки, возникает землистый оттенок кожных покровов. Нередко такое состояние сопровождается рвотой гнилостными массами. Помимо представленных проявлений, у человека возникает холодный пот, тахикардия, одышка, резкое падение температуры, вздутие живота. Терапия на терминальной стадии недуга не даёт нужного эффекта, поэтому смертность при таком состоянии около 90%. Перитонит в терминальной фазе приводит к смерти на протяжении 24 часов от начала недуга.
Как проявляет себя разлитой перитонит в острой фазе?
Острый разлитой перитонит служит осложнением различных болезней брюшной полости. К таким патологиям можно отнести:
- прободную язву желудка, кишечника;
- гнойный аппендицит;
- тромбоз мезентериальных сосудов;
- абсцесс печени.
Причиной развития воспалительного процесса служит наличие в брюшине кишечной микрофлоры: кишечная палочка в комбинации со стрептококками, дизентерийной палочкой, стафилококками. Выделяют следующую классификацию перитонита:
- Прободной – имеется связь с прободной язвой желудка, толстых и тонких кишок, двенадцатипёрстной кишки.
- Жёлчный – причина его развития – это результат перфорации жёлчного пузыря.
- Септический – послеродовой.
- Пневмококковый – возникает при пневмонии и у пациентов с тяжёлым нефритом.
- Послеоперационный перитонит.
- Травматический – возникает по причине механических травм, ранения холодным и огнестрельным оружием.
Такое заболевание имеет следующие проявления:
- болевой синдром;
- резкое усиление боли при малейшем движении, кашель;
- бледные кожные покровы лица;
- падение артериального давления;
- нитевидный пульс.
В дальнейшем может происходить ослабление болей, особенно на момент накопления экссудата в брюшной полости. Отмечается отсутствие отхождения газов и фекалий, усиливается рвота и икота. В рвотных массах присутствуют остатки еды. Если заболевания находится на последней стадии, то рвота приобретает каловый характер.
Характеристика острого гнойного перитонита
Острый гнойный перитонит может возникать по следующим причинам:
- Воспалительное поражение любого из органов брюшной полости. К таким недуга можно отнести аппендицит, холецистит, воспаление внутренних половых органов у женщин, ущемлённая грыжа. В таком случае острый гнойный перитонит возникает по причине распространения инфекции из основного очага на брюшину.
- Прободение брюшных органов. К таким заболеваниям можно отнести прободную язву желудка, тонкой кишки. Результатом такого процесса становится инфицирование брюшной полости.
- Повреждение органов брюшной полости.
- Гематогенное распространение инфекции на брюшину из какого-то воспалительного очага. Острый гнойный перитонит наблюдается при ангине, остеомиелите, сепсисе.
Послеоперационный уход
Ранняя фаза ухода за больным наступает как только больного привозят из операционной.
Необходим контроль над состоянием больного после выхода из наркоза (температура, давление, иные жизненные показатели, симптомы воспаления).
Очень важно восстановить работу кишечника
Особое внимание уделяется работе дренажа, который устанавливают в брюшине
После операции больного кормят через зонд, питательные вещества помогают организму продолжить борьбу с воспалением. На 3-4 день после операции дренажи либо удаляют, либо заменяют на новые.
Видео:
Важно не допустить развитие сепсиса, для этого необходима грамотная антибактериальная терапия. Чтобы не ошибиться в назначении, важна точная диагностика типа перитонита
Поэтому необходимы микробиологические анализы, которые помогают скорректировать схему приема препаратов.
Так как у большинства больных перитонит – вторичное заболевание, первостепенно устранить инфекцию, провоцирующую возникновение заболевания.
Назначают препараты, которые помогают выходу токсинов из организма, купируют тошноту и рвоту. При необходимости корректируют работу иных органов, пострадавших от перитонита.
Следят, чтобы не возникли осложнения после хирургического вмешательства:
- абсцесс;
- гепатит;
- воспалительные поражения головного или спинного мозга;
- пневмония;
- нехватка жидкости;
- нарушение в перистальтике;
- расхождение швов;
- язвы и свищи.
Важное условие выздоровления – соблюдение предписаний врача и диеты. В первые дни после операции больным назначают седативные препараты
Главное правило питания – отказ от жареного, жирного, консерваций и копченостей, исключение спиртного, сигарет, лимонадов.
Здоровое питание из натуральных продуктов – основа послеоперационной диеты. Также необходимо принимать витаминные и минеральные комплексы.
Питаться нужно не реже чем каждые 2 часа и только небольшими порциями. Необходимо обязательно следить за реакцией желудка и кишечника пациента на еду.
Видео:
Нужно помнить, что острый перитонит – серьезное заболевание, которое заканчивается летальным исходом в 30 % случаев, т. е. каждый третий человек умирает.
Для профилактики следует своевременно лечить заболевания в брюшине, обращаться за медицинской помощью при подозрениях на перитонит, знать симптомы, которые должны насторожить.
Симптомы и признаки
Различают разлитой перитонит, захватывающий большую часть брюшины, и ограниченный (местный) перитонит, при котором воспаление поражает сравнительно небольшие участки брюшной полости.
Реакция брюшины на инфицирование выражается в обычных проявлениях воспаления: гиперемия, выпотевание экссудата. Последний из серозного, по мере поступления из капилляров лейкоцитов, мутнеет, превращается в гнойный. Если процесс имеет тенденцию к ограничению воспалительного очага, то происходит склеивание в окружности брюшинных листков, склеивание кишечных петель, сальника. Выпадение из экссудата фибринных пленок способствует склеиванию брюшинных листков. В конечном счете очаг инкапсулируется более или менее плотным инфильтратом, т. е. склеенными между собой кишечными петлями, сальником, ткани которых пропитаны воспалительным экссудатом. Создается грануляционный вал вокруг зоны раздражения. При благополучном течении инфекция в очаге купируется, воспалительная реакция постепенно уменьшается и остаются лишь сращения на месте бывших склеек.
При неблагополучном течении в центре очага ткани расплавляются, образуется абсцесс с гнойным или гнилостным содержимым. Такие остаточные гнойники после ограниченного перитонита особенно часто формируются в поддиафрагмальном пространстве, под нижней поверхностью печени, в районе слепой кишки, в дугласовом пространстве, между петлями тонкой кишки. Абсцессы либо вскрываются в полые органы (кишечник, мочевой пузырь), чем достигается самоизлечение, либо, что бывает гораздо чаще, опорожняются в свободную брюшную полость, вызывая разлитой острый гнойный перитонит. В этом случае гнойное воспаление диффузно распространяется по всей брюшине.
При перитоните возникают расстройства гемодинамики в виде портального застоя со снижением артериализации и гипоксией печени. За гипоксией следует падение белковообразующей функции печени: сначала резко снижается уровень белка, а затем нарушаются его синтез и ресинтез. Падают мочевинообразовательная и дезаминирующая функции печени; в крови нарастает содержание хлористого аммония и гликоколя, истощается запас гликогена в печени; позже расстраиваются ассимиляция печенью моносахаридов и синтез гликогена: первоначальная гипогликемия сменяется гипергликемией. Параллельно развивается дегидратация организма с расстройством электролитного обмена, падением содержания хлоридов, сначала с гипо-, позже с гиперкалиемией, соответственно фазам перитонита.
Все это, будучи вызвано падением функции печени, позже само оказывается причиной нарушения функции ряда органов и систем организма. В эти периоды перитонита, таким образом, уже не бактерийный фактор, сыгравший роль пускового механизма, а вся совокупность обрисованных патолого-физиологических расстройств оказывается основной в патогенезе катастрофического исхода острого перитонита.
В результате возникает общая интоксикация организма, сущность которой заключается в следующем:
1) острое белковое голодание;
2) нарушение белкового метаболизма;
3) нарушение функции печени: накопление промежуточных продуктов обмена, накопление необезвреженных «биогенных аминов» – аммиака и гистамина (место их образования – брюшинный экссудат и паретический кишечник, в котором приостановилось пристеночное пищеварение и доминирует гниение); всасывание этих аминов по воротной вене;
4) нарушение водного, электролитного, углеводного и витаминного обмена.
Классификация перитонита
По длительности воспалительного процесса выделяют острый, подострый и хронический перитонит.
По типу заноса патогенных микроорганизмов, в БП выделяют воспаления:
- первичные, обусловленные первичным заносом инфекции в БП (первичные перитониты у детей, туберкулезные перитониты и т.д.);
- вторичные, развивающиеся в результате осложнений воспалений органов БП, травм живота или операций на органах БП. В большинстве случаев, вторичные перитониты вызываются полимикробной (сочетанной) бактериальной флорой;
- третичные, связанные с присоединением внутрибольничной (нозокомиальной) инфекции после лечения первичных или вторичных перитонитов. При третичных перитонитах часто развиваются новые источники инфекции, связанные с перемещением бактерий из просвета кишечника в предбрюшинную клетчатку, печень (абсцессы печени) и т.д. При данном типе воспаления брюшины часто отмечается стертая клиническая картина перитонита, вялое и трудно поддающееся противомикробной терапии течение перитонита, а также хронизация воспаления.
По распространенности, перитониты разделяют на местные (отграниченные и неотграниченные) и распространенные.
Характер воспалительного экссудата может быть серозным, фибринозным, гнойным, смешанным. В зависимости от типа примесей в воспалительном экссудате, воспаление брюшины может быть желчным, ферментативным (панкреатогенным), геморрагическим, каловым, асцитическим.
По фазам течения выделяют:
- реактивные перитониты (неосложненные сепсисом);
- токсические (сопровождающиеся развитием сепсиса);
- терминальные (сопровождающиеся тяжелым сепсисом);
- неоперабельные состояния (развитие инфекционно-септического шока).
Как лечить перитонит?
Согласно современным представлениям, одним из главных факторов, определяющих тяжесть и неблагоприятный исход перитонита, является синдром эндогенной интоксикации.
В начальных стадиях развития широко и успешно применяются хирургические методы с радикальной санацией первичного очага и брюшной полости. Однако, во-первых, не всегда удается провести радикальную санацию гнойного очага; во-вторых, к моменту операции воспалительный процесс в брюшной полости может приобрести характер генерализованной инфекции. Исходя из сказанного, понятен интерес современной медицины к методам удаления токсических продуктов из просвета кишечника.
Вполне логичным является увеличение эффекта детоксикации, достигаемый дренированием желудочно-кишечного тракта в сочетании с энтеросорбентами. В связи с этим оправдан поиск таких энтеросорбентов, которые обладали бы всеми положительными качествами гранулированных сорбентов, но отличались от них текучестью и приобретенной способностью проходить через различные дренажи. Экспериментальные данные и клинические наблюдения свидетельствуют, что энтеросорбция с помощью полифепана может быть использована в комплексе мер борьбы с эндотоксикозом при разлитом перитоните.
За некоторыми исключениями (ограниченный перитонит гинекологического происхождения) диагноз «острый перитонит» подразумевает необходимость в срочном оперативном вмешательстве для определения и устранения источника перитонита, санации.
О необходимости своевременного лечения ещё в 1926 году высказался С. И. Спасокукоцкий: «При перитонитах операция в первые часы дает до 90 % выздоровлений, в первый день — 50 %, позже третьего дня — всего 10 %». Надо заметить, что в 1926 году не было антибиотиков, которые резко увеличили процент выздоровлений.
Симптомы и первые признаки
К местным симптомам перитонита у взрослых можно отнести:
- болевой синдром;
- напряжение мышц живота;
- признаки раздражения брюшины, обнаруживаемые при диагностике.
К общим симптомам перитонита можно отнести:
- повышение температуры тела;
- частая рвота;
- учащённое биение сердца;
- низкие показатели АД;
- снижение диуреза;
- сухость кожи и заострённые черты лица;
- повышенная кислотность;
- спутанность сознания.
Внешние проявления перитонита зависят от симптомов того заболевания, которое стало причиной перитонита, и могут сильно варьировать. Но все-таки, в зависимости от времени, которое прошло от начала воспаления, условно выделяют несколько стадий перитонита.
У взрослых острый перитонит имеет несколько фаз развития:
- Реактивная фаза, длится от 12 до 24 часов;
- Токсическая фаза, длительность от 12 до 72 часов;
- Терминальная фаза, наступает после промежутка от 24 до 72 часов от начала заболевания и длится несколько часов.
Первая стадия
Первая стадия – реактивная – первые сутки развития заболевания. Характеризуется выраженными местными проявлениями. Как правило, боль возникает внезапно, в четко определенной области. Появление и характер боли иногда сравнивают с ощущениями при ударе кинжалом. В это время эпицентр боли определяется, как правило, в области пораженного органа, например, при разрыве червеобразного отростка – в правой нижнебоковой зоне, прободении язвы желудка – левой подреберной области и/или в эпигастральной области. Боль очень интенсивная, с тенденцией к распространению. Часто боль постоянная, но иногда возникает симптом мнимого благополучия. При этом болевые ощущения становятся менее интенсивными, больные успокаиваются. Через 2-3 часа боль появляется снова.
Характерен внешний вид больного – кожа бледная, иногда серо-землистого или синюшного оттенка, покрыта холодным потом, на лице выражение страдания. Больной всячески пытается облегчить страдания – принимает вынужденное положение на спине или на боку с приведенными к животу ногами, пытается при дыхании не надувать живот, сдерживает кашель.
Напряжение мышц настолько выражено, что говорят о доскообразном животе. Как правило, ощупывание живота вызывает значительные болевые ощущения. При перитоните боль усиливается при быстром отнятии руки после надавливания на живот. Этот признак настолько типичный, что был выделен в отдельный симптом – симптом Щеткина-Блюмберга. У больного возможно возникновение многократной рвоты, которая не приносит облегчение, ложных позывов на мочеиспускание, дефекацию. Уже на этой стадии проявляются такие симптомы отравления организма, как повышение температуры тела до 38 градусов, ознобы, частый слабый пульс, сухость языка, щек, выраженная жажда.
Вторая стадия
Вторая стадия перитонита – токсическая – характеризуется более тяжелым общим состоянием с выраженными симптомами отравления организма. Развивается через 24-72 часа от начала заболевания.
При этом местные проявления, такие как боль в животе, напряжение мышц передней брюшной стенки, выражены слабо или вообще отсутствуют. Черты лица заостряются на фоне выраженной бледности губ, кончик носа, ушные мочки, ногти становятся синюшными. Руки и ноги холодные на ощупь. Развивается нарушение сознания (сильное возбуждение, или чаще, полная безучастность). Периодически полная потеря сознания. Больной неподвижно лежит на спине, ощупывание живота не вызывает никаких ощущений. Беспокоит сухость во рту и жажда. Продолжается мучительная рвота, не приносящая облегчение.
Рвотные массы темно-бурые, с неприятным запахом. Резко снижено количество мочи вплоть до её отсутствия. Температура тела до 40-42 градусов, дыхание прерывистое, пульс частый, едва ощутимый.
Третья стадия
Третья стадия – необратимая или терминальная. Развивается спустя 3 суток от начала болезни и, к сожалению, через 2-3 суток заканчивается смертью.
Общее состояние крайне тяжелое. На этой стадии внешние проявления настолько характерны и сходны у всех заболевших, что их объединили под названием «лицо Гиппократа»: влажная бледно-синюшная кожа, запавшие щеки, заострившиеся черты лица. При ощупывании напряжение мышц живота отсутствуют, болевых ощущений нет. Отсутствует или резко нарушено дыхание, артериальное давление и пульс не определяются.
Как правило, в это время больные находятся в реанимационных отделениях в условиях искусственного обеспечения жизнедеятельности.
Что такое перитонит
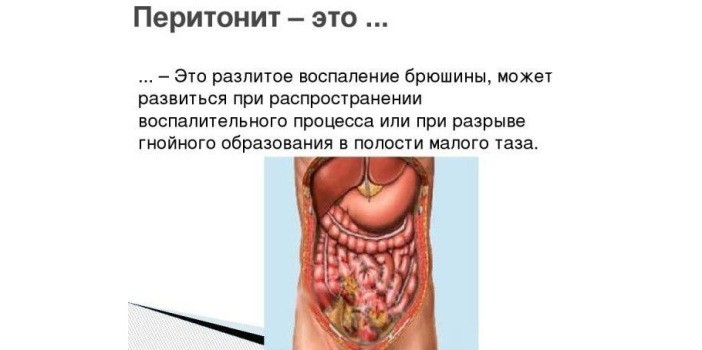
Диффузный или локальный воспалительный процесс в серозной оболочке брюшной полости — перитонит (peritonitis: peritoneum — брюшина плюс суффикс -itis, обозначающий воспаление). Бактериальная или асептическая патология относится к тяжелым последствиям деструктивно-воспалительных болезней органов брюшины.
В составе полости париетальный и висцеральный листки, которые переходят друг в друга, покрывая внутренние органы. Брюшина — активная функционирующая мембрана, выполняющая ряд функций: экссудативную (выработка серозной жидкости), резорбтивную (всасывание экссудата, омертвевших тканей), барьерную (противомикробная защита) и так далее. Она отграничивает органы от поражения посредством рубцов и спаек, гуморальных и клеточных механизмов.
Ранее перитонит имел очень высокие показатели смертности — до 70%. Сегодня количество летальных исходов снизилось до 15-19%, благодаря современным методикам диагностики и лечения.
Чем опасно воспаление брюшины

Острая форма заболевания без своевременной терапии вызывает ряд опасных осложнений:
- кровотечение;
- инфекционный токсический шок;
- кишечная гангрена;
- отек легких, головного мозга;
- острая сосудистая или почечная недостаточность;
- сепсис (заражение крови);
- дегидратация (обезвоживание);
- летальный исход.
Отдаленные последствия перитонита, которые появляются после оперативного лечения:
- вентральная грыжа;
- парез (частичный паралич) кишечника, непроходимость;
- внутрибрюшные спайки;
- межкишечный абсцесс (нагноение);
- бесплодие;
- эвентрация (выпадение) кишечника.
Прогноз и профилактика

От перитонита умирает около 30% людей, при наличии полиорганной недостаточности (неспецифической стресс-реакции организма) летальность возрастает до 90%. Прогнозы зависят от типа воспаления, степени его развития и своевременной медицинской помощи. Операция в первые несколько часов заболевания спасает 90% пациентов, после 24 часов показатель выживаемости снижается до 50%, через 3 дня — до 10%.
Эффективная профилактика перитонита:
- Оберегать организм от стрессов, переохлаждения.
- Вовремя выявлять и лечить болезни до того, как они станут хроническими и вызовут серьезные последствия.
- Употреблять полезные продукты, богатые витаминами, минералами. Отказаться от алкоголя, газированных напитков или минимизировать их количество.
- Не принимать лекарства без консультации со специалистом.
- Полноценно отдыхать, высыпаться.