Пилоростеноз у новорожденных
Содержание:
Пилоростеноз у детей
Избыточный рост мышечного слоя привратника во внутриутробном периоде приводит к тому, что пилорический отдел резко утолщается, приобретая хрящевидную плотность. При этом слизистая собирается в продольные складки и резко суживает просвет. Пилоростеноз у новорожденных мальчиков встречается в 87%. Время возникновения симптомов зависит от степени сужения привратника.
Наиболее характерным считается постепенное начало заболевания с усилением симптомов. Общее состояние ребенка в начале заболевания не страдает. Первое время малыш получает мало пищи, поэтому сужение преодолевается мышечной силой желудка. Родители не обращаются к врачу до 3-4 недели. С увеличением количества пищи, присоединением вторичного спазма и ослаблением силы желудка к проталкиванию пищи появляются признаки болезни — срыгивания и рвота. Вторичный спазм при стенозе способствует тому, что клиническая картина проявляется более ярко.
Рвота фонтаном становится постоянным симптомом и появляется после каждого кормления.
У 72% детей появление ее приходится на 2-4 неделю жизни, а у 7% — на первую неделю. При изучении анамнеза становится ясно, что у всех детей сначала отмечалось упорное срыгивание в первые дни после рождения и периодическая рвота. Со временем частота рвоты за сутки достигает 4-5 раз (меньше, чем число кормлений). Длительная рвота приводит к потере веса и развитию гипотрофии. Показателем тяжести заболевания считают ежедневную потерю веса — она выражается в процентах по отношению к весу при рождении. В тяжелых случаях заболевания нарушается водно-электролитный обмен и развивается метаболический алкалоз. Изменяется внешний вид ребенка — бросается в глаза резкое истощение, бледная морщинистая кожа и «состарившееся» лицо с морщинами. Ребенок беспокоен и имеет «сердитое» лицо.
В отличие от пилороспазма, когда имеется непостоянная непроходимость привратника, которую можно устранить консервативным лечением, при пилоростенозе сужение привратника постоянное и устранить его можно только хирургическим путем.
Клинические проявления
Пилоростеноз у новорожденных начинает проявляться на 2-4 неделе жизни малыша. Ему более подвержены мальчики, чем девочки – на 4 мальчика с пилоростенозом приходится 1 девочка с аналогичным диагнозом. Статистика встречаемости говорит о том, что пилоростеноз является самым распространённым пороком развития у новорожденных.
Симптоматика пилоростеноза достаточно ярко выражена. Она специфична, а потому диагностика осуществляется быстро
Следует обратить внимание, что первые признаки проявляются не сразу, а лишь со второй недели жизни, то есть, когда малыша уже забрали из роддома
Стоит немедленно обратиться в больницу для диагностики при появлении таких симптомов:
- Рвота. Отличается от обычного рвотного рефлекса тем, что бьёт фонтаном. Чаще всего возникает резко и многократно, постоянно усиливается. Следует отметить, что пищевые массы чистые, без желчи, поскольку пища даже не успевает с ней контактировать.
- Количество рвотных масс соответствует объёму съеденной пищи или может быть больше.
- Рвотные массы обладают выраженным кислым запахом.
- Потеря веса. Снижение веса обусловлено тем, что малыш не получает питательных веществ, поскольку пища не переваривается и питательные вещества не всасываются.
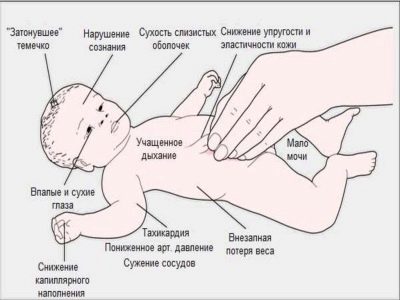
- Обезвоживание. Частая рвота приводит к нарушению водно-солевого баланса у новорожденного. Результатом этого может стать появление сухости кожи и быстрое снижение веса.
- Изменение мочи. Количество урины уменьшается из-за обезвоживания организма. Цвет мочи становится насыщенным, она приобретает неприятный запах.
- Мочеиспускания становятся редкими.
- Стул становится сухим, скудным. Возможны проявления запора.
- Родничок может западать.
- Выражение лица у новорожденных с пилоростенозом, как правило, страдальческое. Такие дети часто капризничают, плачут, редко улыбаются.
- Снижение эластичности кожи. Его можно заметить при помощи обычного теста. Для этого достаточно сжать кожу в одном месте и понаблюдать за тем, как она распрямляется. При пилоростенозе кожа медленно приобретает начальную форму, остаётся сморщенной.
- При длительном отсутствии лечения возможен переход ребёнка в состояние комы.
Лечение Пилоростеноза у детей:
Эффективен для лечения пилоростеноза у детей хирургический метод. Операцию проводят через 1-3 суток после установления точного диагноза. Противопоказанием не является слишком большое истощение ребенка, поскольку без операции наиболее вероятен летальный исход.
Если ребенок очень истощен, важно перед проведением операции восстановить водный и солевой обмен. На протяжении 2-4 суток ребенку делают от 2 до 4 переливаний крови или плазмы (количество 10 мл на 1 кг)
Растворы Рингера, физиологический и 5% глюкозы вводят подкожно, внутривенно, в клизмах. В сутки больной ребенок должен получать минимум 500—600 мл жидкости.
Если у малыша есть сопутствующие болезни (отит, пневмония), для лечения также важны антибиотики. Перед операцией проводят переливание крови, общую ванну, с 24:00 ребенку не дают воду и пищу. Если схемы придерживаться до конца, то перед операцией не нужно будет промывать желудок ребенку. Наилучший подход к желудку и привратнику осуществляют через срединный разрез от мечевидного отростка грудины длиной 4—5 см. При правильно сделанном разрезе печень препятствует эвентрации кишечника.
Операция рассечения привратника у детей называется пилоротомия. Она проводится по способу Фреде — Рамштедта. Суть операции – в продольном рассечении серозно-мышечного слоя привратника по бессосудистой линии без вскрытия слизистой оболочки. После разреза края раны привратника раздвигают пинцетами до полного освобождения слизистой оболочки и выбухания ее в рану привратника. Кровотечение, как правило, незначительное. Края раны привратника не сшивают.
На брюшину вместе с апоневрозом накладывают узловые кетгутовые швы с добавлением 2—3 шелковых. Кожу зашивают непрерывным обвивным кетгутовым швом, который способствует лучшему гемостазу. После операции производят переливание крови. Через 2 часа после операции ребенку нужно дать 10 мл 5% раствора глюкозы, еще через 1 час после этого начинают кормление сцеженным грудным молоком через каждые 2 часа с шестичасовым перерывом на ночь.
В первые сутки разовая доза молока ребенку должна составлять от 20 до 30 мл. Если есть рвота или ранение слизистой оболочки, количество молока составляет 5-10 мл. Каждый день суточную дозировку молока для больного ребенка увеличивают на 100 мл. Если на пятые или шестые сутки нет рвоты, ребенка два раза по 5 минут прикладывают к груди. С 7-х суток можно кормить грудью с перерывами длиной в 3 часа.
После операции важна терапия по борьбе с обезвоживанием, истощением и нарушением солевого обмена. Очень скоро после операции исчезают все симптомы – как те, что видны на рентгенограмме, так и те, что ощущаются физически. Прогноз благоприятный при правильном проведении операции. Ребенок развивается согласно возрасту, нарушений в ЖКТ не наблюдается.
Вероятные осложнения (до операции):
- аспирационный синдром
- язвенные поражения слизистой желудка
- нарушение электролитного состава крови и обезвоживание (в организме нехватка натрия, калия, хлора, кальция)
Если вовремя не проведена диагностика и операция, то может быть летальный исход. Дети задыхаются, закупоривая дыхательные проходы рвотными массами, или получают тяжелую форму обезвоживания, при которой организм уже не в состоянии функционировать. Если поздно начать лечение, ребенок может задержаться в росте и развитии, поскольку организму не будет хватать витаминов, питательных веществ, минералов.
Симптоматика
В развитии заболевания последовательно сменяются несколько стадий: компенсация, субкомпенсация и декомпенсация. Если диагностика патологии желудка была проведена несвоевременно или слишком отсрочено лечение, то достаточно быстро достигается крайняя стадия — декомпенсация. Характер данной болезни — проградиентный. С течением времени выраженность симптомов только нарастает.
Начальная стадия болезни у малышей раннего возраста еще не сопровождается развитием неблагоприятных симптомов. Обычно в это время ребенка практически ничего не беспокоит. В некоторых случаях симптомы могут быть выражены минимально, что не вызывает никакого беспокойства за общее состояние малыша со стороны родителей. Выявляют болезнь, как правило, уже на довольно поздней стадии.
Первым симптомом у грудничка, который должен насторожить родителей, врачи считают появление чувства переполнения в эпигастральной области. Через некоторое время у малыша появляется рвота съеденной пищей. Кусочки пищи в этом случае остаются практически не переваренными.

По мере прогрессирования болезни рвота возникает практически после каждого приема пищи. Даже съедая немного, ребенок чувствует сильные рвотные позывы. После рвоты малыш ощущает себя гораздо легче. На поздних стадиях заболевания рвотный позыв возникает у ребенка даже после употребления жидкостей: компота, морса, чая, сока и даже простой воды. Такая выраженная рвота приводит к тому, что малыш сильно теряет в весе. В детском организме появляются выраженные электролитные и обменные нарушения.
Длительный застой пищи в желудке приводит к усилению в нем гнилостных и бродильных процессов. В результате этого, у малыша появляются или обостряются хронические заболевания органов желудочно-кишечного тракта. Практически у всех малышей с длительным течением пилоростеноза развивается стойкий хронический гастрит с нарушенной желудочной секрецией.
Нарушение поступления пищи в кишечник приводит к проблемам со всасыванием различных питательных веществ, а также витаминов из пищи. Это способствует тому, что малыш значительно отстает в физическом развитии от своих сверстников. Больные детки плохо набирают вес, а в некоторых случаях — даже сильно худеют. Груднички обычно отстают не только в физическом, но и в психическом развитии.


Выраженная рвота способствует развитию у малыша многочисленных симптомов обезвоживания. Кожные покровы ребенка становятся очень сухими. Тяжелое течение болезни способствует появлению характерного внешнего вида: лицо вытягивается, обостряется нос, четко очерчиваются скулы. Кожа становится бледной, на ней хорошо видны проступающие синие мелкие вены. Видимые слизистые бледнеют, а во рту появляется нестерпимое чувство сухости.
Сильная и частая рвота способствует тому, что малыш чаще просит пить. При тяжелых стадиях заболевания это не приносит улучшения самочувствия, так как употребление жидкости лишь способствует более частым рвотным позывам.
Отсутствие поступления в организм необходимых питательных веществ приводит к тому, что малыш постоянно ощущает нарастающее чувство голода. Высокий аппетит длительное время сохраняется у ребенка и лишь прогрессирует при развитии заболевания. Нарастающая рвота приводит к тому, что у малыша появляются выраженные запоры. Переполнение желудка способствует возникновению болевого синдрома в области эпигастрия.
4 Лечебные мероприятия
Лечение пилороспазма, болезни, протекающей в легкой форме, возможно на начальном этапе без медикаментозной терапии. Врачи рекомендуют малышу после каждого приема пищи употреблять щелочную минеральную воду, не более 1-2 ч.л. Пить нужно давать ребенку до кормления грудью или смесью примерно за 5 минут.
Кормить ребенка поначалу нужно понемногу, дробно, чтобы пищеварительному тракту было легче переварить еду. Это поможет избежать переедания и обильного срыгивания. Лучше увеличить количество прикладывания к груди, чем накормить ребенка сразу и много, что в конечном итоге он срыгнет и не получит от кормления никакой пользы.
После того как ребеночек наелся, необходимо подержать его в вертикальном положении. Пока не выйдет лишний воздух. Сделать это нужно через пару минут после заглатывания молочка, чтобы большой объем пищи не отошел вместе с воздухом. Если малыш — «искусственник», то смесь необходимо подбирать специальную, где есть особый загуститель.

После того как ребеночек наелся, необходимо подержать его в вертикальном положении. Пока не выйдет лишний воздух.
Между приемами пищи полезно будет выкладывать грудничка на животик, чтобы он делал сам себе массаж.
Если пилороспазм у детей протекает в более острой форме, то показаны к приему специальные лекарственные средства, обладающие:
- Спазмолитическим эффектом (Но-шпа, Дротаверин). Есть также детские спазмолитики, выпускающиеся в виде капель, которые дают детям непосредственно перед кормлением (Хлорпромазин, например).
- Седативным эффектом (Валериана, Пустырник).
- Витаминными свойствами (витамины группы В, поодиночке или в комплексе).
Назначаются также блокаторы Н1-гистаминовых рецепторов.
Терапия, в частности, способствует снятию спазма и восстановлению нормальной работы ЖКТ
Самостоятельно использовать лекарственные средства запрещено, поскольку маленьким детям очень осторожно нужно подбирать дозировку, схему лечения, чтобы не усугубить ситуацию
Лечат грудничков обычно под присмотром медицинских работников, помещая малыша и маму в больницу. Нередко назначают физиотерапевтические процедуры с применением парафинотерапии. Что касается прогноза относительно течения болезни, то он у детей довольно благоприятный. При своевременном лечении дети легче переносят неприятные симптомы и вскоре попросту «перерастают» болезнь, принимая все меньшую терапию. Впоследствии нужно будет следить за психическим состоянием здоровья ребенка, чтобы вновь не спровоцировать появление пилороспазма.
У детей первого года жизни гладкая мускулатура пилорического отдела желудка развита лучше, чем кардиального, поэтому сокращается сильнее. Стимулирующая иннервация привратника преобладает над тормозящей. Точные причины пилороспазма неизвестны. Патология связана с нарушением работы вегетативной нервной системы.
- Патология беременности: нарушение маточно-плацентарного кровотока, тяжёлые токсикозы.
- Асфиксия в родах. Ишемия головного мозга приводит к перинатальной энцефалопатии, ухудшению корково-висцеральных связей.
- Недоношенность. Доказана связь пилороспазма с незрелостью нервной и гуморальной регуляции моторики органов пищеварения.
- Наследственность – генетическая предрасположенность к различным вегетативно-висцеральным заболеваниям, в том числе и пилороспазму
- Эмоциональное состояние матери. Излишняя тревожность провоцирует сбои в работе нервной системы у ребенка. Чаще болеют долгожданные дети, первенцы.
- Пищевая аллергия – реакция на молочную смесь или продукт в рационе кормящей матери.
- Гормональный дисбаланс. Нарушение соотношения гормонов, стимулирующих и тормозящих моторику желудка, приводит к пилороспазму.
- Дефицит витамина В1. Недостаток тиамина ухудшает работу нервной системы.
Первые признаки заболевания возникают сразу после рождения ребенка. Интенсивность симптомов зависит от объёма питания и с возрастом увеличивается.
- обильное срыгивание после еды;
- рвота;
- беспокойство, плохой сон;
- низкая ежемесячная прибавка веса;
- бледность кожи;
- склонность к запорам;
- количество мочеиспусканий не более 10 в сутки.
Симптомы
Яркая, характерная симптоматика не вызывает затруднений для клинической диагностики. Первые проявления возникают со второй-третьей недели жизни младенца, но нарастают очень быстро, буквально по часам.
В течении болезни выделяют 3 стадии:
- Стадия компенсации не имеет клинических проявлений, кроме периодической рвоты. Выявляются только рентгенологические признаки, позволяющие диагностировать патологию на этой стадии.
- Стадия субкомпенсации проявляется ежедневной рвотой и коликами, отрыжкой с тухлым запахом. Дитя теряет массу тела. Перистальтика (сокращения мышц желудка в виде волн) видна при осмотре живота.
- Стадия декомпенсации проявляется у новорожденного такими симптомами:
- рвота фонтаном с неприятным кислым запахом и без примеси желчи спустя 20 минут после кормления;
- объем рвотных масс превышает количество полученного питания;
- стул скудный, темный (за счет желчи);
- запоры;
- мочеиспускание небольшими порциями, редкое;
- моча ярко-желтого цвета, мутная, с резким запахом;
- ребенок беспокоен из-за колик, болей в животе;
- плохой сон;
- кожа сухая, теряет эластичность, кожные складки расправляются с трудом;
- сухость слизистых в полости рта;
- большой родничок запавший;
- снижение массы тела;
- выражение лица с заостренными чертами, страдальческое;
- контуры желудка, увеличенного в размерах, определяются при осмотре живота в виде 2-х выпячиваний и сужения между ними (симптом «песочных часов»);
- перистальтика хорошо видна через брюшную стенку.
Болезнь в стадии декомпенсации требует немедленного обращения за медицинской помощью, так как в дальнейшем может развиться коматозное состояние, и ребенок погибнет.
Симптомы и признаки пилоростеноза
Врожденный пилоростеноз дает о себе знать с первых недель жизни ребенка, но всегда есть промежуток, протекающий без каких-либо симптомов, малыш выглядит крепким и здоровым, хорошо ест. Наличие такого благополучного периода объясняется очень маленькими порциями пищи, съедаемой в первую-вторую неделю после рождения, она успевает пройти через узкое отверстие привратника между кормлениями. Потом появляется довольно обильное срыгивание, которое особого беспокойства не вызывает, поскольку свойственно многим детям. Но в скором времени пилоростеноз переходит в фазу явных проявлений, срыгивание превращается в рвоту. Она обильная, пищевые массы вылетают тугой струей, количество рвотных масс в части случаев не превышает количества принятой пищи, но иногда может быть больше съеденного объема, потому что желудок не опорожнился между кормлениями. В рвотных массах не бывает примеси желчи, она не может попасть в желудок из-за того же сужения привратника. Аппетит у ребенка не нарушается, даже возрастает, поскольку достаточного количества пищи он не получает из-за рвоты.
Пилоростеноз у новорожденных быстро приводит к тому, что малыш перестает набирать вес, затем начинает его терять. Ребенок реже мочится и оправляется.
На раннем этапе пилоростеноз у детей проявляется повышенной перистальтикой желудка, который прилагает усилия для проталкивания пищевых масс через узкий выходной отдел, это заметно на глаз – верхняя часть живота как бы пульсирует. Погладив ладонью в эпигастральной области, можно вызвать усиление перистальтики и увидеть перетяжку, напоминающую по форме песочные часы – характерный симптом, позволяющий заподозрить пилоростеноз у грудных детей.
В дальнейшем пилоростеноз у новорожденных приводит к обезвоживанию, ребенок становится вялым, малоподвижным, кожа приобретает сероватый оттенок, зачастую с мраморным рисунком, снижение эластичности кожи может быть столь выраженным, что на лбу ребенка появляются морщины, лицо приобретает вид «маленького старичка». Могут развиться осложнения в виде желудочных кровотечений, нередки забросы рвотных масс в дыхательные пути с развитием аспирационной пневмонии.
Пилоростеноз у взрослых сопровождается жалобами на ощущение тяжести в эпигастрии, неприятный запах изо рта, рвоту, плохое самочувствие. Обязательный признак заболевания – постепенное уменьшение массы тела. Из-за обезвоживания пациент может жаловаться на сухость и шелушение кожи, жажду. Поскольку пилоростеноз у взрослых – это осложнение другого заболевания, то, естественно, будут присутствовать и его симптомы, в каждом случае разные.
Пилоростеноз по выраженности проявлений и их тяжести подразделяют на три степени. При первой (компенсированной) присутствует ощущение переполнения в верхней части живота и тошнота, рвота же бывает эпизодической, приносящей облегчение, больные связывают ее с погрешностями в питании. Лабораторные показатели незначительно отличаются от нормы, может наблюдаться гипокалиемия, умеренно повышенный показатель СОЭ. При второй (субкомпенсированной) степени пилоростеноз проявляется обильной рвотой застойными пищевыми массами, которые длительно находились в желудке и имеют выраженный кислый запах. При лабораторной диагностике к пониженному уровню содержания калия в крови присоединяется дефицит натрия, хлора. При третьей (декомпенсированной) степени пища почти не эвакуируется в кишечник, застаивается и загнивает в желудке, вызывает существенный дискомфорт и столь неприятные ощущения, что больной предпочитает вызывать рвоту самостоятельно, не дожидаясь ее спонтанного начала. Рвотные массы имеют крайне неприятный гнилостный запах, облегчение после рвоты незначительное. При лабораторном исследовании крови будет выявляться низкий уровень калия, натрия, хлора, белка, существенно повышается СОЭ, присутствуют признаки алкалоза.
Врожденный пилоростеноз по тяжести течения подразделяют на формы: легкую, среднетяжелую, тяжелую, главным оценочным критерием при этом является снижение массы тела. Легкая форма подразумевает суточную потерю веса у ребенка не более 0,1%. При среднетяжелой форме этот показатель повышается до 0,3%. Пилоростеноз в тяжелой форме характеризуется снижением веса до 0,4% и более.
Симптомы пилоростеноза
К характерным клиническим признакам пилоростеноза относят рвоту съеденной накануне (иногда за несколько суток до этого) пищей, шум плеска на голодный желудок (что говорит о застойных явлениях), видимую через переднюю брюшную стенку перистальтику в эпигастрии. Выраженность клинических признаков зависит от стадии заболевания (компенсированная, субкомпенсированная либо декомпенсированная).
 Геморрой в 79% случаев убивает пациента
Геморрой в 79% случаев убивает пациента
На фоне компенсированного пилоростеноза отмечается незначительное сужение выходного отдела желудка, что сопровождается умеренным усилением его сократительной способности. К привычным симптомам язвенной болезни присоединяются чувство переполнения и тяжести в желудке, отрыжка кислотой и изжога, рвота съеденной пищей с примесью кислоты, приносящая больному облегчение. В рвотных массах визуализируется пища, принятая незадолго до приступа. Потери веса не наблюдается либо она незначительная.
При переходе пилоростеноза в стадию субкомпенсации состояние пациентов ухудшается, они отмечают быстрое исхудание и усиление выраженности симптомов. Появляются жалобы на сильные боли и чувство значительной тяжести в эпигастрии, отрыжку тухлым, рвоту практически после каждого приема еды (иногда пищей, принятой много часов назад). Так как после рвоты наступает выраженное улучшение общего состояния, некоторые пациенты вызывают ее искусственно. Сразу после приема пищи перистальтика желудка усиливается, что приводит к появлению желудочных колик, урчания в животе, поноса. Также больные жалуются на постоянную слабость, усталость, сонливость, которые связаны с нарушением нутритивного статуса.
В стадии декомпенсации на первое место выходят симптомы пилоростеноза, маскируя признаки язвенной болезни, которые превалировали до этого. Пациенты кахектичны, очень ослаблены. Боли в желудке становятся не такими интенсивными, однако практически постоянно беспокоит отрыжка тухлым, многократная обильная рвота пищей, съеденной несколько дней назад. Потеря жидкости с рвотными массами приводит к выраженному обезвоживанию, которое проявляется жаждой и снижением темпа диуреза, сухостью кожи и слизистых. Для этой стадии характерна неустойчивость стула – поносы сменяются запорами. Переполненный желудок виден через переднюю стенку живота, регистрируются его судорожные неэффективные сокращения, над эпигастральной областью постоянно выслушивается шум плеска. На этой стадии пилоростеноза обычно наступают необратимые дистрофические изменения в стенке желудка, поэтому восстановить его моторно-эвакуаторную функцию чаще всего уже невозможно.