Повышенный холестерин
Содержание:
Повышенный холестерин: почему у меня?
Холестерин совершенно не похож на те спирты, которые вызывают опьянение и интоксикацию, однако же и его избыток для организма совсем не полезен. Впрочем, и совсем без холестерина тоже прожить невозможно. Холестерин — это строительный материал для клеточной стенки, это предшественник всех стероидных гормонов (кортизола, альдостерона, половых гормонов).
Существует распространенное убеждение, что высокий холестерин бывает только у тех людей, которые едят много жирной пищи. Ничего подобного. 80% холестерина вырабатывается в организме (в печени, в других тканях) и лишь 20% холестерина поступает с пищей. А вот то количество холестерина, которое вырабатывается организмом, зависит… правильно, от наследственности.
Следовательно, совершенно травоядный человек, убежденный вегетарианец, который мясо видел только на картинке, может иметь высокий холестерин. Следствие номер два: если у ваших ближайших родственников высокий холестерин, то вам нужно контролировать его чаще. Наконец, следствие номер три: только диетой снизить повышенный холестерин часто бывает невозможно.
Как известно, бензин не горит сам по себе. Для того чтобы он вспыхнул, нужна искра. Точно так же и холестерин сам по себе не прилипает к абсолютно здоровым сосудам. Для того чтобы началось его отложение в сосудах, нужна какая-то «спичка». Такой спичкой становятся другие факторы риска: курение, диабет, гипертония, избыточный вес, то есть все то, что само по себе повреждает сосуды, делая их более уязвимыми к развитию атеросклероза.
Увы, очень многие люди носят с собой такие спички… Именно поэтому, кстати, нередко атеросклероз развивается у людей с относительно невысоким холестерином — бензина немного, а спичек целый коробок.
Факты о холестерине
- Холестерин на 80% синтезируется организмом и только 20% поступает с пищей.
- Курение, гипертония, сахарный диабет, ожирение провоцируют развитие атеросклероза даже при нормальном уровне холестерина.
- Наиболее важным фактором риска осложнений является «плохой» холестерин (ЛНП).
- Показатели общего холестерина и ЛНП не имеют нижней границы нормы. Чем меньше, тем лучше.
- Растительные масла в принципе не могут содержать холестерин.
- Только изменением образа питания снизить холестерин затруднительно.
Особенности лечения
Снизить уровень холестерина крови у женщин можно по-разному, используя правильное питание с ограничением употребления жирной пищи, статины или секвестранты желчных кислот, народную медицину. В случае гиперхолестеринемии приоритет за питанием.
Диета: ТОП-5 и что противопоказано при высоком холестерине
После приема у врача, женщины, в силу своего характера, стремятся решить проблему быстро, эффективно. Помочь им в этом могут простые, дешевые, вкусные продукты, ТОП-5 которых перед вами:
- яблоки той полосы, где вы живете, способны заблокировать ЛПНП, снизив плохой холестерин на 35%, суть в фенолах – растительных антиоксидантах, которыми насыщены фрукты (свежие плоды может заменить сок – стакан/день);
- грецкие орехи – источник ЛПВП, которые вымывают из организма плохой холестерол, а содержатся хорошие липиды в масле ореха в виде поли- или моно-насыщенных жирных кислот при соотношении 65%:21% (вредных жиров здесь нет вообще);
- бобовые – хит парада: недорого, но очень эффективно, тарелка тушеных бобовых/день снизит через неделю холестерол на 10% (фолиевая кислота сочетается с витамином В);
- чеснок – это антихолестериновая бомба (!), он снижает концентрацию холестерина на 12% при регулярном употреблении за счет нормализации кровотока, но при этом разжижает кровь, поэтому не сочетается с тромболитиками;
- овсяные хлопья уменьшают содержание стерола крови на 3,5%, при этом они безопасны, не изменяют наши вкусовые привычки, пищевой комфорт.
С полезными продуктами разобрались, а вот чего нельзя делать при гиперхолестеринемии:
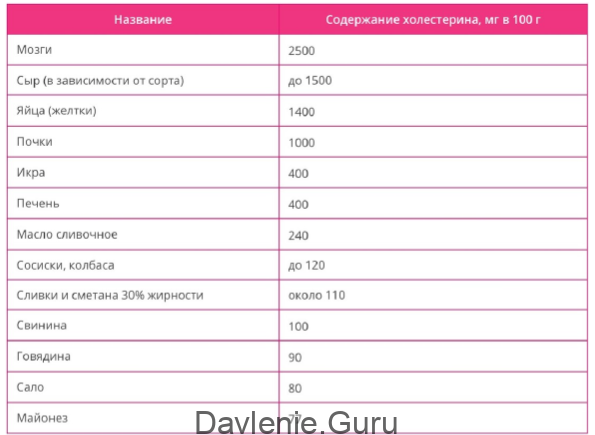
- есть сало;
- жирные сорта мяса;
- субпродукты;
- утку;
- колбасу, сосиски;
- консервы;
- майонез, маргарин;
- жирные молочные продукты;
- торты, конфеты;
- фаст-фуд.
Ограничить необходимо кофе, яйца, исключить все приправы. Огромным плюсом будет расставание с вредными привычками.
Лекарственные препараты
Медикаментозное лечение назначается с учетом возраста женщины, причины, вызвавшей гиперхолестеринемию, общего состояния организма и только при отсутствии эффекта от диет-терапии или мощной холестериновой атаке на организм (ОХ более 7 единиц).
Цель терапии – нормализовать липидный обмен, динамику кровотока, купировать высокий холестерин – источник атеросклеротических бляшек.
Для этого используют препараты гиполипидемической группы:
| Название | Механизм действия |
|---|---|
|
Статины: Симвастатин, Розувастатин, Флувастатин, Правастатин, Питавастатин |
Нормализуют уровень холестерина за счет коррекции синтеза липопротеинов, вмешиваются в обменные процессы, могут провоцировать сахарный диабет |
|
Фибраты: Гемфиброзил, Лопид, Допур, Гиполиксан, Липозид, Иполипид, Регулин |
Нормализуют липидный состав плазмы, снижают ЛПНП, триглицериды в пользу ЛПВП, ускоряют метаболизм холестерина печенью, его вывод наружу (противопоказан при беременности и патологии желчного пузыря) |
|
Витамины: РР, В3, Ниацин |
Антиоксиданты, омолаживают клетки, снижают ЛПНП, удаляют их из организма, как токсины или свободные радикалы-окислители |
| Гепатопротекторы: Метионин, Силимар, Гепафор, Гепатосан, Гепа-Мерц | Предотвращают жировую дистрофию печени |
|
Секвестранты желчных кислот: Холестирамин, Квестран, Холестан, |
Профилактируют атеросклероз, блокируют всасывание холестерина из кишечника, адсорбируя его на себе, выводя наружу, одновременно ускоряют синтез собственных желчных кислот |
Все используемые для коррекции жирового обмена препараты имеют множество побочных эффектов, но не всегда демонстрируют ожидаемый эффект, поэтому для купирования гиперхолестеринемии также используют средства народной медицины.
Народные средства
Наиболее эффективны для снижения уровня холестерина следующие рецепты:
- барвинок – однократное употребление перед едой каждый день стакана отвара травы на воде или молоке нормализует липиды;
- боярышник: 2 столовых ложки растения на стакан кипятка, настаивают полчаса, пьют по ложке, трижды/день;
- корень кавказской диоскореи измельчают, смешивают с медом (по вкусу), принимают по чайной ложке перед каждой едой, курс – 10 дней;
- листья лещины – 5 листиков на половину литра кипятка, настаивают час, пьют по половине стакана перед едой, трижды/сутки.
Лечение гиперхолестеринемии всегда комплексное, поэтому народные методики всегда сочетаются с диетой.
Читайте далее: список эффективных народных средств для лечения холестерина
Внешние признаки патологии
Высокая концентрация холестерина, помимо ухудшения общего состояния, заболеваний внутренних органов может проявляться внешними симптомами:
- Сухожильные ксантомы. Скопления под кожей белого или светло-желтого цвета. Формируются рядом с кровеносными сосудами на сухожилиях, кожных складках, ладонях, подошвах ног.
- Ксантелазмы. Плотные, жировые узелки желтого цвета. Появляются на коже век.
- Туберозные ксантомы. Жировые наросты крупных размеров от 1 до 5 см. Имеют темно-желтый иногда бурый цвет. Могут появляться на пальцах рук, локтях, коленях, ягодицах.
- Липоидная дуга. Отложения холестериновых отложений в области роговицы глаза. Имеет белый или свето-серый оттенок.
В редких случаях у лиц пожилого возраста высокий холестерин вызывает образование ксантом желудка. Они представляют собой липидные бляшки, растущие на слизистой оболочке органа. Относятся к доброкачественным образованиям.
Ранняя седина – симптом, на первый взгляд совершенно не связанным с избытком холестерина. Потеря пигментации возникает на фоне атеросклероза кровеносных капилляров волосяных фолликулов.
Борьба с холестерином
Как только человек узнал о своих проблемах в липидном спектре, изучил литературу по теме, выслушал рекомендации врачей и просто знающих людей, его первое стремление – понизить уровень этого вредного вещества, то есть, начать лечение повышенного холестерина.
Самые нетерпеливые люди просят немедленно назначить им лекарственные средства, другие – предпочитают обойтись без «химии». Следует заметить, что противники лекарств во многом правы – нужно менять себя. Для этого пациенты переходят на гипохолестериновую диету и становятся немного вегетарианцами, чтобы освободить свою кровь от «плохих» компонентов и не допустить попадания с жирной пищей новых.
Еда и холестерин:
Человек меняет образ мыслей, он старается больше двигаться, посещает бассейн, предпочитает активный отдых на свежем воздухе, убирает вредные привычки. У некоторых людей стремление снизить холестерин становится смыслом жизни, и они начинают активно заниматься своим здоровьем. И это правильно!
Что нужно для успеха?
Кроме всего прочего, в поисках самого эффективного средства против холестериновых проблем, многие люди увлекаются чисткой сосудов от тех образований, которые уже успели осесть на стенках артерий и повредить их в некоторых местах. Холестерин опасен в определенной форме (ХС – ЛПНП, ХС – ЛПОНП) и его вредность состоит в том, что он способствует образованию атеросклеротических бляшек на стенках артериальных сосудов. Подобные мероприятия (борьба с бляшками), несомненно, имеет положительный эффект в плане общего очищения, предотвращения излишних накоплений вредного вещества, приостановки развития атеросклеротического процесса. Однако, что касается удаления холестериновых бляшек, то здесь придется несколько огорчить читателя. Однажды образовавшись, они уже никуда не уходят. Главное – не допустить формирования новых, а это уже будет успехом.
Когда дело заходит слишком далеко, народные средства перестают действовать, а диета уже не помогает, врач назначает препараты, снижающие холестерин (скорее всего, это будут статины).
Непростое лечение
Статины (ловастатин, флувастатин, правастатин и др.), уменьшая уровень холестерина, продуцируемого печенью пациента, снижают риск развития инфаркта мозга (ишемический инсульт) и миокарда, и, тем самым, помогают пациенту избежать летального исхода от этой патологии. Кроме этого, существуют комбинированные статины (виторин, адвикор, кадует), которые не только снижают содержание холестерина, вырабатываемого в организме, но и выполняют другие функции, например, снижают артериальное давление, влияют на соотношение «плохих» и «хороших» холестеринов.
Ни в коем случае нельзя следовать советам знакомых, всемирной паутины и других сомнительных источников. Медикаменты данной группы назначает только врач! Статины не всегда сочетаются с другими лекарственными препаратами, которые больной вынужден постоянно принимать при наличии хронических заболеваний, поэтому его самостоятельность будет абсолютно неуместной. Кроме этого, во время лечения повышенного холестерина доктор продолжает следить за состоянием больного, контролирует показатели липидного спектра, дополняет или отменяет терапию.
Кто первый в очереди на анализ?
Вряд ли можно ожидать липидный спектр в перечне первоочередных биохимических исследований, применяемых в педиатрии. Анализ на холестерин обычно сдают люди с некоторым жизненным опытом, чаще мужского пола и упитанного телосложения, обремененные наличием факторов риска и ранними проявлениями атеросклеротического процесса. В числе оснований для проведения соответствующих тестов находятся:
- Сердечно-сосудистые заболевания, и в первую очередь – ишемическая болезнь сердца (пациенты с ИБС о липидограмме осведомлены больше других);
- Артериальная гипертензия;
- Ксантомы и ксантелазмы;
- Повышенное содержание мочевой кислоты в сыворотке крови; (гиперурикемия);
- Наличие вредных привычек в виде табакокурения;
- Ожирение;
- Применение кортикостероидных гормонов, мочегонных препаратов, бета-блокаторов.
- Лечение препаратами, снижающими холестерин (статины).
Анализ на холестерин берут натощак из вены. Накануне исследования пациент должен придерживаться гипохолестериновой диеты и удлинить ночное голодание до 14 – 16 часов, впрочем, об этом его обязательно проинформирует врач.
Показатель общего холестерина определяют в сыворотке крови после центрифугирования, триглицериды тоже, а вот над осаждением фракций придется поработать, это более трудоемкое исследование, однако в любом случае о его результатах пациент узнает к концу дня. Что делать дальше – подскажут цифры и доктор.
Риски: возможные последствия
Повышенная концентрация холестерола в крови ведет к заболеваниям сердца и сосудов, в желчи – влияет на камнеобразование. Но патология не возникает остро: она прогрессирует годами, следовательно, если в плазме обнаружен холестерин выше нормы, нужно незамедлительно проводить коррекцию. В противном случае могут развиться необратимые процессы, зачастую угрожающие жизни.
Чрезмерно высокий холестерол влияет на организм и самочувствие следующим образом.
1) Атеросклеротические бляшки образуются в сосудах эластического и мышечно-эластического типа. К ним относится аорта с ее ветвями (сердечными, легочными, почечными, кишечными), сосуды конечностей и головного мозга. Это – самые крупные отрезки кровеносной магистрали, поэтому нарушение кровообращения в них ведет к высокому риску смертельных осложнений:
- инфаркту миокарда (осложненной форме ИБС);
- хронической ишемической болезни сердца, осложняющейся как прогрессирующей, так и острой сердечной недостаточностью;
- приобретенному пороку сердца (в результате деформации его клапанов или сужения отверстий);
- ишемическому инсульту (при закупорке артерий);
- кровоизлиянию в мозг (при разрыве пораженного атеросклерозом церебрального сосуда);
- гангрене конечности или кишечника.
Повышенный холестерол — один из основных факторов развития атеросклероза
2) Желчнокаменная болезнь чревата своими тяжелыми осложнениями. Например, мелкие конкременты способны застревать в желчевыводящих протоках и вызывать механическую желтуху, отравляя организм билирубином вплоть до комы. Или остановиться в шейке желчного пузыря, провоцируя печеночную колику. Крупные – могут «долежаться» до пролежня с разъеданием стенки и развитием желчного перитонита.
Диагностика
Определяется содержание холестерина крови с помощью специальных лабораторных тестов:
- биохимия крови, когда определяется только содержание общего холестерола (ОХ), сумма всех его фракций;
- экспресс-метод, при котором с помощью тест-полосок измеряют уровень триглицеридов, холестерина, глюкозы, молочной кислоты (это анализ дает ориентировочные цифры, уточнить которые можно только при исследовании крови в лаборатории);
- метод Златкиса-Зака позволяет узнать концентрацию ОХ и холестерола, связанного с белками плазмы;
- способ Илька – определяет концентрацию ОХ крови;
- прибор «Новохол» более безопасен по сравнению с предыдущими методами по реактивам, дает представление об ОХ крови и уровне свободного холестерола;
- липидограмма – комплексное обследование всего холестеринового обмена с анализом возможного риска атеросклероза на перспективу.
Анализ крови на холестерин рекомендован всем после 40 лет, он дает возможность провести скрининг липидного обмена организма, предположить возможную причину будущего атеросклероза.
Уровень того или иного липопротеина крови, триглицеридов, ОХ – основа градации 5 типов гиперлипопротеидемий:
- первый – максимум триглицеридов натощак при общем холестерине в пределах нормы (сахарный диабет, панкреатит, патология коры надпочечников);
- второй – высокий ОХ и ЛПНП (атеросклероз, ИБС, инсульт) – наиболее опасен молниеносной внезапной смертью от остановки сердца;
- третий – максимум липопротеидов очень низкой плотности (ЛПОНП), триглицеридов, ОХ (генетические аномалии, гипотиреоз, сахарный диабет);
- четвертый – дисбаланс между нормой ОХ и максимумом ЛПОНП, триглицеридов (ожирение, алкоголизм, сахарный диабет, почечная недостаточность, гипотиреоз, прием контрацептивов);
- пятый – высокий уровень ЛПОНП, ОХ, триглицеридов (алкоголизм, ожирение, диабет, болезни печени, селезенки).
Такая классификация по Д. Фредериксону является ценной информацией для выбора адекватной терапии.
Общие сведения
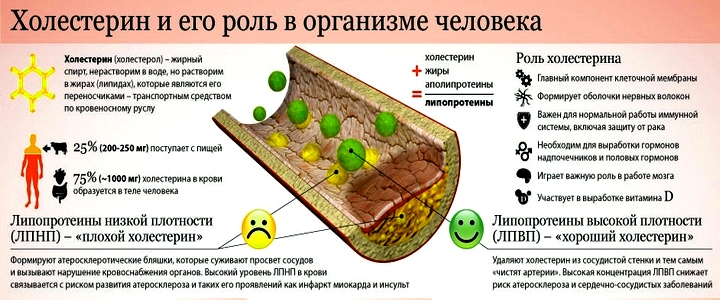
Холестерин – природный липофильный спирт, входящий в группу стеринов животного происхождения.
- Регулирует степень проницаемости мембран клеток, что позволяет обеспечивать их необходимыми питательными веществами, выводить продукты распада.
- Участвует в синтезе желчных кислот.
- Необходим для выработки витамина D, половых и стероидных гормонов.
Молекулы холестерина условно можно разделить на хорошие и плохие.
- ЛПНП, ЛПОНП. Липопротеины низкой и очень низкой плотности. Переносят вырабатываемый печенью холестерин к тканям. Всасываются из крови. Условно называются плохими липидами, поскольку содержат большое количество жироподобных частиц, оседают на сосудистых стенках. Из холестериновых отложений формируются бляшки, которые сужают просвет артерий, могут вызвать развитие атеросклероза.
- ЛПВП. Липопротеины высокой плотности. Забирают остатки холестерина из тканей, органов, сосудов, транспортируют в печень для последующей переработки или полностью выводятся из организма. Условно называются хорошим липидами.
Гиперхолестеринемии способствуют заболевания внутренних органов, неправильное питание (богатое животными жирами, насыщенными жирными кислотами), наследственный фактор.
Что такое холестерин
Органические соединения, входящие в состав клеточных мембран – это холестерин разного типа. Он обеспечивает эластичность клеток, их целостность при атаках патогенов. Холестерин не растворяется с водой, в организме его с помощью белков-транспортеров переносит кровь.
Тип холестерина определяют анализом липидограммы, основным методом проверки повышения его содержания.
Исследование определяет количество холестерина:
- «плохого», с низкой плотностью, от которого развивается атеросклероз, появляются холестериновые бляшки;
- «хорошего», с высокой плотностью, предупреждающего развитие атеросклероза, очищающего сосудистые стенки от жирового налипания.

Такое изучение крови важно для женщины, так как помогает врачу выбрать правильное направление лечения. Когда в крови повышен плохой холестерин, врач назначает переход на диетическое питание и прием соответствующих медицинских препаратов
Высокий холестерин у мужчин – основные причины
Риски повышения уровня холестерола в крови у мужчин значительно возрастают, если:
- В Вашем меню часто присутствуют – ПОЛИнасыщенные жиры. Такие продукты питания, как маргарин («магазинное» бутербродное «масло»), жирные молочные продукты, подкожный (белый) жир курятины и т.д. повышают не только уровень ЛПНП холестерина, но и триглицеридов. Однако, диетический холестерол, содержащийся в желтках яиц или, к примеру, красном мясе, хотя и может несколько повысить уровень ЛПНП в крови, но ненамного. То есть, не так серьезно, как это способен сделать – фактически «убийственный» для организма – ПОЛИнасыщенный жир.
- Вы частенько едите продукты питания, содержащие транс-жиры и гидрогенизированные растительные масла. В отличие от предыдущей «гадости», они не только повышают содержание ЛПНП в крови мужчин, но и серьезно понижают уровень хорошего ЛПВП холестерина! В основном, транс-жиры содержатся в «коммерческих лакомствах» (т.е. продающихся в супермаркетах). Это кексы, пирожные, круассаны, всяческие бисквиты, печенье (шоколадное или же просто — кремовое) и т.д. Как доказала наука, если мужчины от их «поедания» могут пострадать, но вовремя излечиться, то женщинам – эта пища «грозит» диабетом (2 типа)!
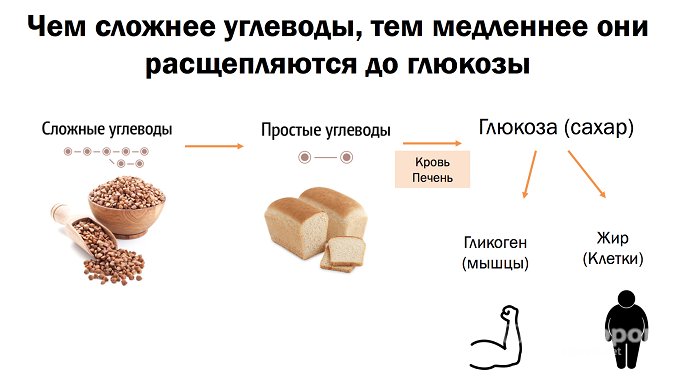
- Вы регулярно употребляете в пищу продукты с высоким содержанием углеводов. А также «белые» хлебобулочные изделия, «вредные» морепродукты (в большей степени – консервы). Далее идут фаст-фуды, гамбургеры, хот-доги, «цыплята табака», субпродукты животного происхождения (особенно – мозги, печень и почки) и жареные блюда.
- У Вас избыточный вес или абдоминальный тип ожирения (в шутку, называемый мужчинами – «трудовой мозоль» на пузе). То есть, избыточное скопление жира – и вокруг талии, и на животе, по причине снижения уровня тестостерона (мужского полового гормона) после 35 лет. Если размеры Вашей талии (по окружности) выше 100 см, то нужно срочно решать эту проблему!
- Вы давно уже забыли о спорте, рыбалке или даче! Исследования показывают, что частые физические упражнения могут повысить уровень ЛПВП, т.е. хорошего холестерина. Отсутствие физических нагрузок и пассивный отдых на диване (или в «танках» у компьютера) обязательно закончатся чрезмерным увеличением веса.
- Прием лекарственных препаратов, которые могут повысить концентрацию холестерина или же триглицеридов. (Ознакомьтесь с их ПОДРОБНЫМ СПИСКОМ)
Холестерин повышен – что это значит
Сперва – несколько слов о нормальном холестериновом обмене.
- Холестерол (ХС) – это жирный спирт, участвующий в выработке гормонов надпочечников и половых желез, витамина D, являющийся обязательным компонентом клеточных оболочек, входящий в состав пищеварительных соков.
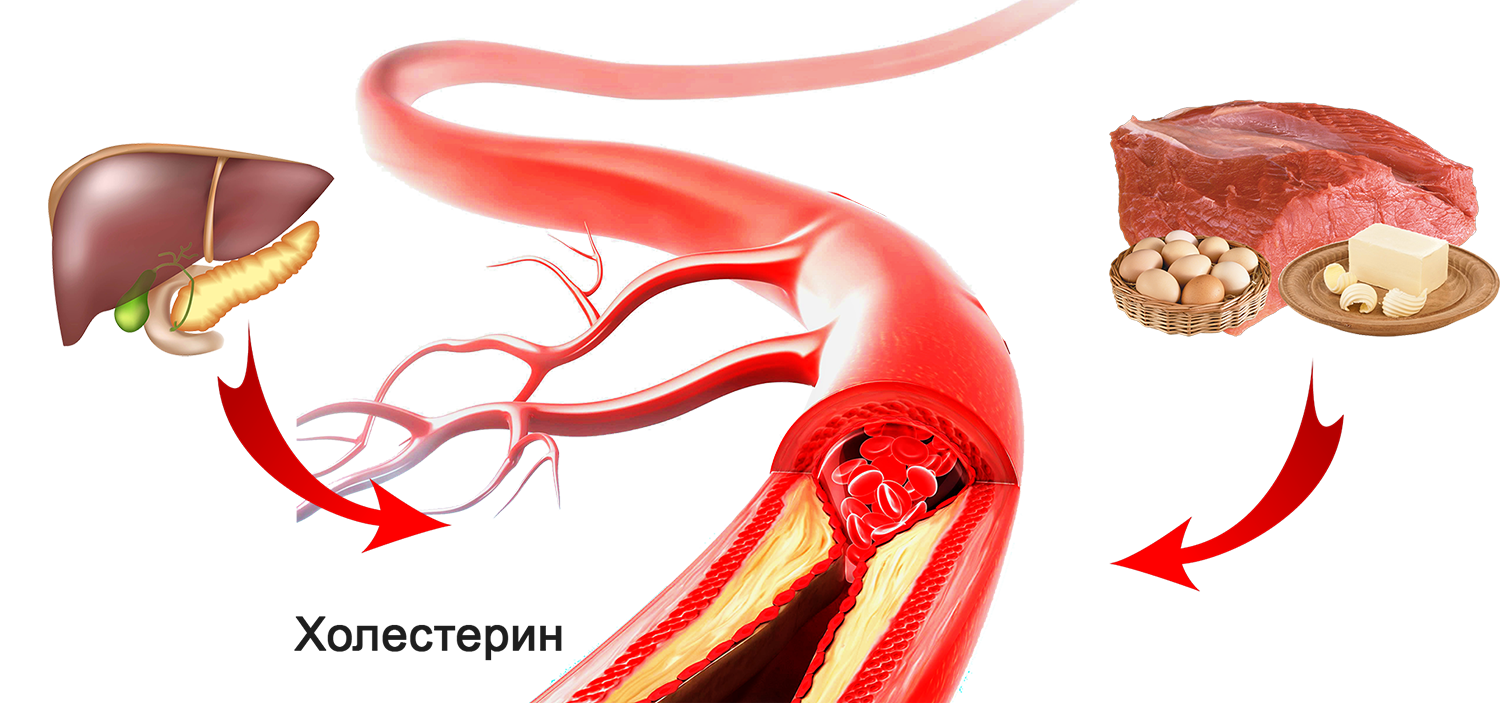
- Он вырабатывается самим организмом (в основном – в печени) и поступает с пищей.
- Для переноса ХС по кровеносному руслу используются специальные транспортные белки.
- Соединившись с белками, холестерол и другие жиры (триглицериды, фосфолипиды, витамин Е, каротиноиды) образуют липопротеиды разной плотности.
- В крови основная масса холестерина курсирует в составе низкоплотных липопротеинов (ЛПНП).
- Он расходуется всеми клетками организма по мере необходимости.
- «Отработанные» (т. е. обезжиренные) липопротеиды обладают уже высокой плотностью (ЛПВП), так как процентное содержание белка в них увеличивается.
- ЛПВП переносят холестерин назад к печеночным клеткам, использующим его в синтезе желчных кислот.
- Последние в составе желчи во время приема пищи поступают в кишечник, участвуют в пищеварении и разрушаются.
- Холестерин высокоплотных липопротеидов называют «хорошим», ведь именно он выводится из организма.
- А невостребованный при переработке пищевого комка – всасывается назад в кровь и поступает в печень для нового цикла синтеза липопротеидов.
Что же происходит при усиленном синтезе или неполноценной утилизации холестерина? Развивается гиперхолестеринемия. Она может быть кратковременной, например, после интенсивной физической нагрузки, приема жирной пищи, стресса, причем как у взрослого человека, так и у ребенка. Или преходящей – возникающей во время беременности и у кормящих женщин в первые месяцы после родов. Подобное повышение холестерина называется физиологическим. Через несколько часов покоя (или в позднем послеродовом периоде) его показатели возвращаются до нормального состояния.
Если высокий уровень холестерина в крови носит стойкий характер, то речь идет о патологической гиперхолестеринемии. Она приводит к накоплению холестерола и белков в стенке крупных сосудов с последующим распадом этих депозитов, отложением в них солей кальция, прилипанием тромбов, расслоением слоев вплоть до разрыва. По сути, сейчас были перечислены все морфологические стадии развития атеросклеротической бляшки, от которых зависят клинические проявления атеросклероза.
- Уменьшение диаметра просвета артерии и снижение эластичности ее стенки ведет к ослаблению кровотока в соответствующем участке ткани, особенно при повышенной потребности органа в кислороде и питательных веществах (ишемия с последующей гипоксией).
- Полная закупорка артериальной магистрали осложняется омертвением части или всего органа (инфаркт).
- Разрыв сосудистой стенки попросту приводит к кровоизлиянию в сам орган или в окружающую его полость, что заканчивается органной недостаточностью или массивной кровопотерей.
Холестерин, способный проникать в толщу сосудистых стенок называют «плохим», он входит в состав ЛПНП, по физико-химическим свойствам наиболее подходящих для глубокого проникновения. Но накопление посторонних веществ в наружных слоях артерий не происходит при неизмененной внутренней оболочке. По этому вторым ключевым атерогенным фактором является повреждение эндотелия, спровоцированное скачками кровяного давления, действием токсинов, повышенной температуры, лекарственных средств. Тем не менее если в анализе холестерол (общий или содержащийся в низкоплотных липопротеидах) повышен, это значит, что риск развития атеросклероза увеличивается в несколько раз.
В связи с тем, что повышенное содержание холестерина в плазме автоматически приводит к его избыточному выведению, его концентрация растет и в желчи. Пищеварительный сок сгущается, плохо проходит через желчевыводящие пути, выходит с остатком, застаивается. Это является основным условием для образования холестериновых камней. Получается, что если показатель высокоплотных («полезных») липопротеидов завышен, то хорошего тоже мало.
Вывод один: для объективной оценки жирового обмена необходимо исследование всех фракций липопротеидов, на основании чего определяют уровень общего холестерина и коэффициент атерогенности (степень риска развития атеросклероза). И после сравнения с нормальными показателями в соответствии с возрастом пациента врач уже может говорить о методах коррекции.