Повышенный инсулин: причины, симптомы и последствия
Содержание:
Как привести содержание гормона в норму
Нормализовать уровень инсулина можно только при строгом соблюдении всех врачебных рекомендаций. В большинстве случаев лечение и приведение гормона в норму осуществляется при помощи медикаментозных средств. Но стоит понимать, что правильно назначить препараты можно только после проведения комплексной диагностики.
Обычно медикаментозное лечение гиперинсулимии предполагает использование препаратов следующих фармкатегорий:
- гипотонические средства. В эту категории входят антагонисты кальция и ингибиторы АПФ. Подобные препараты не только приводят в норму выработку инсулина, но также предотвращают риск развития инфаркта и инсульта;
- комбинированные средства, воздействующие на метаболические процессы;
- ингибиторы серотонина. Содержат ферменты, расщепляющие липиды.
Необходимо понимать, что использовать медикаменты можно только по назначению врача, в противном случае состояние может только усугубиться.
Диета при повышенном инсулине
Если концентрация гормона не падает при приеме медикаментов или снижается недостаточно, это может быть следствием неправильного и несбалансированного питания. Диета при повышенном инсулине – важнейший этап лечения. Если не соблюдать ее, терапия даст только временные улучшения, после чего концентрация гормона в крови опять повысится.
Питание при повышенном инсулине предполагает соблюдение таких правил:
- пациенту необходимо сделать так, чтобы в рационе присутствовало как можно меньше продуктов с содержанием сахара. Их можно заменить пастилой, низкокалорийным мармеладом, зефиром;
- необходимо следить за потреблением углеводов. Полностью исключать их из рациона смысла нет, но правильно рассчитать их потребление на протяжении суток нужно. Какое количество углеводов допускается потреблять и в какое время, пациенту скажет врач, учитывая индивидуальные особенности организма;
- требуется свести к минимуму потребление соленой пищи. Сюда входят не только соленья, но также консервы, колбасы, холодные закуски, копчености, чипсы и сухарики;
- в рационе не должен присутствовать алкоголь;
- к употреблению разрешены все кисломолочные продукты, но они обязательно должны иметь низкий процент жирности;
- разрешается потреблять постное мясо и нежирную рыбу. Также пациентам с высоким уровнем инсулина очень полезны свежие куриные и перепелиные яйца;
- из фруктов и овощей можно есть практически все. Главное, чтобы овощи были отварными. Из фруктов особенно полезны яблоки и груши, а также арбуз;
- на протяжении дня необходимо выпивать не менее 2 литров фильтрованной воды.
 Уменьшать уровень инсулина можно и при помощи народных средств. Несмотря на то что отвары и настои на основе целебных трав имеют намного меньше противопоказаний и крайне редко вызывают побочные эффекты, применять их также можно только после одобрения медика
Уменьшать уровень инсулина можно и при помощи народных средств. Несмотря на то что отвары и настои на основе целебных трав имеют намного меньше противопоказаний и крайне редко вызывают побочные эффекты, применять их также можно только после одобрения медика
Необходимо понимать, что исключительно соблюдение диеты вряд ли поможет добиться стойкого результата. Положительный результат в этом случае возможен, только если причина повышения гормона кроется в несбалансированном питании или негативном воздействии внешних факторов. Во всех остальных случаях потребуется комплексное и более серьезное лечение.
Симптомы, при наличии которых назначается анализ крови на инсулин
После того как появляется симптоматика нарушения поджелудочной железы, необходимо сделать анализ крови на наличие ее гормонов и обратиться к врачу. К признакам дисфункции органа относятся:
- Повышенное выделение мочи, вызванное попаданием в нее глюкозы. Углевод вызывает высокий уровень осмотического давления урины. Мочеиспускание повышено днем и ночью.
- Жажда. Человек постоянно хочет пить, так как вода из организма в большом количестве выводится с уриной.
- Голод. Из-за неспособности клеток поглощать и усваивать глюкозу, человек постоянно хочет есть.
- Худоба. Организм истощен, расходуются запасы белков и жиров вследствие отсутствия углеводного обмена.
- Изменение кожных поверхностей. Появляется жжение, зуд, шелушение, воспаление. Появившиеся раны долго не заживают.
- Ухудшается зрение.
- Повышается внутрисосудистое давление из-за сгущения крови.
- Запах изо рта ацетоном.
- Боль в животе вследствие воспаления железы.
- Симптомы интоксикации. Повышается температура тела, бледность, слабость, усталость после физических нагрузок. Это вызвано попаданием ферментов поджелудочной железы в кровь при ее воспалении.
- Нарушение пищеварения. Появляется рвота, диарея.
- Отставание развития при диабете 2 типа. Это обусловлено недостаточностью инсулина, вследствие чего соматотротип (гормон роста) не оказывает полного влияния на организм.
Подготовка к анализу крови на инсулин
Для того чтобы результаты исследования были достоверны, человек должен подготовиться к анализу, придерживаться следующих правил перед сдачей анализа:
- анализ сдают только натощак (последний прием пищи за 12 часов до теста);
- за неделю до теста исследования отменить все лекарственные средства (если человек пьет препарат, который отменить нельзя, предупреждает об этом врача);
- в рационе питания отменяют жирное, жаренное, соленое, острое;
- тест сдают до применения физиопроцедур и обследований (рентген, УЗИ).
Необходимо правильно сдавать анализ на инсулин, иначе тест считается недостоверным.
Низкий инсулин в крови
Низкий уровень инсулин бывает с самого рождения человека или вследствие болезней. У младенца заподозрить проблему можно по сильной жажде (частое сосание груди, бутылки), жесткости пеленок после мочеиспускания (моча содержит сахар, которые отсутствуют у здорового человека).
Причина снижения инсулина в крови:
- хронические инфекции, вирусы (ослабляют иммунитет, что вызывает метаболические нарушения);
- нестабильное эмоциональное состояние (стресс, депрессия);
- недостаточные или чрезмерные физические нагрузки;
- диабет 1 типа;
- поражение поджелудочной железы.
Для исключения серьезных осложнений проводят терапию. Делают инсулиновые инъекции, изменяют рацион питания (исключают углеводы в пище, вводят сахарозаменители). Это приводит к стабилизации уровня сахара в крови.
Высокий инсулин в крови
Увеличение в крови инсулина (гиперинсулинемия) встречается у людей, употребляющих много продуктов с повышенным содержанием сахара. В ответ на повышение глюкозы вырабатывается больше гормона инсулина. Такая форма называется алиментарной.
Гиперинсулинемия делится на 2 группы.
- Первичная образуется на фоне нормального количества глюкозы. Гормон глюкагон (контролирует инсулин) повышен, поэтому происходит гиперинсулинемия.
- Вторичная образуется на фоне повышенного содержания сахара. Одновременно повышаются кортикостероиды, гормон роста соматотропин, адренокортикотропный гормон.
Причины гиперинсулинемии:
- не проходящий стресс;
- чрезмерные физические нагрузки;
- ожирение, связанное с изменением метаболизма;
- опухоли поджелудочной железы, локализующиеся в области островков Лангерганса.
Для лечения сахарного диабета и других заболеваний поджелудочной железы врачи рекомендуют заниматься спортом, правильно питаться, употреблять белки, жиры и углеводы в нужном количестве. Пациентам назначают медикаменты, нормализующие ответную реакцию инсулина на увеличение сахара крови.
Прелюдия
В этом году (2017) во время проведения соревнований по бодибилдингу Arnold Classic подиум как никогда был загроможден парнями c большими животами на 3-4 месяце беременности…
(Как это ни парадоксально звучит, но феномен “большого живота в бодибилдинге” не характерен для представительниц женского пола.)
И это мягко говоря мерзко.
Похоже нам всем уже следует навсегда забыть об эстетике классического бодибилдинга, созерцая которую в свое время было сложно сдерживать восторженные возгласы и аплодисменты. Современным профи приходится “выдавливать” из зрителей овации настойчивыми и многократными требованиями, очень напоминающим по виду угрозы.
Рекомендуем: Насколько натурален современный натуральный бодибилдинг?
Что нужно делать
Прежде всего, для правильного лечения нужно узнать причину данной патологии. Без выяснения причины нельзя начинать лечение, так как оно не может быть эффективным. А самостоятельное симптоматическое лечение, особенно длительное (приём гипотензивных препаратов для снижения кровяного давления, анальгетиков при головных болях и так далее), может «смазать» клиническую картину и отложить визит к врачу. А в такой ситуации, чем раньше обратиться, тем больше вероятность благоприятного исхода.
Выявить причину гиперинсулинизма может только тщательное и всестороннее обследование. Но нередко пациенты попадают в стационар с гиперинсулинизмом уже в острой форме, когда больному нужно вводить для нормализации состояния глюкагон и адреналин. Но даже если человека госпитализировали до обострения заболевания, очень часто не обойтись без капельницы с глюкозой, так как высокий инсулин рано или поздно приведёт к понижению сахара в крови, это явление называется гипогликемией. Симптомы этого состояния:
- повышенная потливость,
- тахикардия,
- повышенная утомляемость и слабость,
- бледность кожных покровов.
При этом больной постоянно испытывает чувство голода. При резком понижении сахара возможна потеря сознания, если не привести сахар в норму — гипогликемическая кома.
Нередко возникает вопрос: а можно ли понизить уровень инсулина дома?
Да, конечно, можно. Но снижение инсулинового уровня в домашних условиях — это не синоним самостоятельного лечения без обращения к специалистам. Можно лечиться от гиперинсулинизма не в стационаре, а дома, но только после того, как доктор, у которого человек побывал на приёме, полностью распишет и объяснит ему схему лечения и выпишет все необходимые для этого медикаментозные препараты. Но поскольку лечение назначается комплексное, то в перечне лечебных мер могут быть и такие, для которых необходимо посещать медицинские учреждения: например, при назначении физиотерапии или мануальной терапии, акупунктуры, иглоукалывания и т.д. Капельницы тоже далеко не каждый больной может поставить себе дома, поэтому ни в коем случае нельзя игнорировать ни поликлиники, ни даже стационары.
Если же говорить о домашнем лечении, то врачи подчёркивают: главное — самоконтроль. И это касается не только обязательного пятикратного измерения уровня инсулина, но и некоторых других моментов. Иногда для того, чтобы сохранить здоровье, необходимо наступать на горло своему «я» и своим желаниям (но честнее назвать их человеческими слабостями). Сложно заставить себя сделать то, что делать не привык, и отказаться от того, чего так хочется. А ведь именно к этому сводятся два момента домашнего лечения:
- физические нагрузки,
- профилактическая диета.
Вес тела ни в коем случае не должен повышаться. Для этого нужно соблюдать диету, которая может быть очень строгой. Если человек не ощущает в себе достаточно силы воли — лучше, чтобы за его питанием следил кто-то из родных.
Диета при повышенном инсулине должна строиться на дробном питании — больной должен есть не менее пяти раз в день, при этом порции пищи должны быть небольшими. Углеводы нужно свести к 150 г в сутки
Если человек испытывает моральный дискомфорт от некоторых пищевых ограничений, нужно обращать его внимание на показания анализов крови: по мере того, как будут скрупулёзно выполняться назначения врача, показания инсулина в крови будут приходить в норму. И когда больной будет своими глазами видеть, что он становится здоровее, это положительно скажется на его состоянии
Но кроме психологических моментов, будет ощущаться и несомненное объективное улучшение состояния. Но в любом случае нужно будет периодически посещать врача для профилактического осмотра и несколько раз в год делать анализ крови.
Кроме того, нужно продолжать соблюдать диету и стараться вести здоровый образ жизни. Что входит в это понятие? Перечень не так уж велик:
- следить за весом, не переедать,
- делать утреннюю зарядку,
- перед сном совершать хотя бы небольшую прогулку на свежем воздухе,
- постараться отказаться от вредных привычек (курение, алкоголь).
Вовремя обнаружив заболевание и справившись с ним, нужно предупреждать появление рецидивов.
Медикаментозные способы
При обнаружении повышенного содержания инсулина в крови в первую очередь необходимо определить причину этого явления. Во многих случаях повышенная его выработка стимулируется неправильным образом жизни. В таких случаях необходимо скорректировать режим дня, наладить правильное питание, отказаться от употребления алкоголя.
К сожалению, повышение уровня инсулина нередко является симптомом серьезных патологических нарушений в организме. В медицине это явление называется “гиперинсулинизм”. В зависимости от причин образования различают первичный и вторичный гиперинсулизм. Для первичного (панкреатического) характерна гиперфункция поджелудочной железы либо сниженный уровень выработки глюкагона.
Первичный гиперинсулинизм является симптомом следующих состояний:
- опухоли поджелудочной железы, вырабатывающих инсулин, чаще всего это доброкачественные новообразования, называются инсулиномами;
- патологическое увеличение количества бета-клеток, синтезирующих инсулин;
- пониженный уровень секреции альфа-клеток, выделяющих глюкагон.
Вторичный гиперинсулинизм (внепанкреатический) развивается при различных нервных расстройствах (неврозах, гипоталамическом синдроме), при голодании, при почечной глюкозурии, поносах, лактации, при лихорадке, тяжелой физической работе, а также при повышенной чувствительности рецепторов инсулина. Развитие вторичного гиперинсулинизма стимулирует повышенное потребление сахаров и углеводов, приводящее к нарушению углеводного баланса, дисбалансу в работе кишечника и печени, злокачественным новообразованиям брюшной полости и надпочечников, дисфункции гипофиза и коры надпочечников.
Причины повышенного инсулина
Действующие вещества этих лекарств улучшают чувствительность тканей к инсулину и нормализуют ответ поджелудочной железы на повышение уровня сахара в крови. Они обладают сахароснижающим эффектом, уменьшают аппетит и помогают человеку быстрее похудеть. Однако все эти эффекты будут заметны только в комплексе с диетотерапией и физическими нагрузками. Сами по себе эти таблетки не принесут никакой пользы, и часто именно для нормализации уровня инсулина в крови можно вполне обойтись без них.
Медикаменты назначаются только при неэффективности альтернативных способов лечения или значительно повышенных показателях лабораторных исследований. В любом случае, заниматься самолечение нельзя, так как у этих средств есть побочные эффекты.

Назначать дозу и режим приема таблеток должен только эндокринолог на основании объективных данных проведенных диагностических исследований и осмотра пациента
Если гормон инсулин повышен, то стоит обратиться к врачу, а не предпринимать попытки самостоятельного лечения, так как при нарушенном балансе гормонов возможно появление достаточно тяжелых болезней и дальнейших последствий. Обязательна консультация с эндокринологом, проводящим обследование и рекомендующим правильные методы терапии.
Операция будет проведена при активной выработке инсулина за счет развития инсулиномы, являющейся опухолью гормонального характера в организме. Такое состояние и приводит к появлению приступов гипогликемии. В том случае, если инсулинома носит злокачественный характер, врач может назначить химиотерапию.
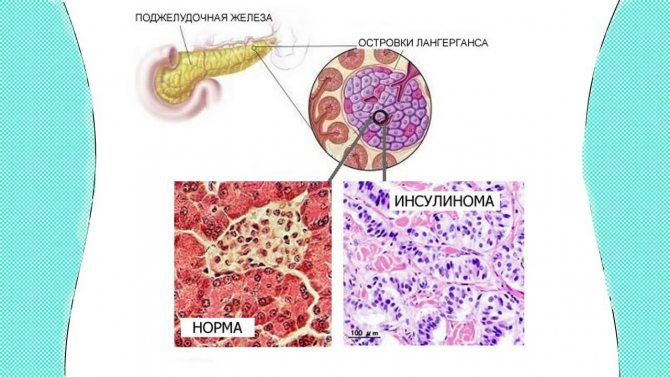
Инсулинома поджелудочной железы усиленно производит инсулин.
Как можно снизить высокий инсулин?
Тактика лечения при высоком инсулине будет зависеть от причин, спровоцировавших его повышение. Снижение уровня гормона включает применение медикаментозной терапии, назначение специальной диеты и лечебной физкультуры.
Медикаментозное лечение
Медикаментозное лечение направлено на нормализацию полноценной работы поджелудочной железы и урегулирования инсулинового синтеза.
Препараты, применяемые для снижения уровня инсулина, предназначены также для:
- снижения уровня холестерина;
- стабилизации артериального давления;
- уменьшения аппетита.
При повышении инсулина на фоне пониженного сахара используют раствор глюкозы, введенный внутривенно. При острых формах гиперинсулинизма применяют глюкагон или адреналин.
Для урегулирования уровня инсулина, повышение которого спровоцировано развитием ранней стадии сахарного диабета, зачастую применяют:
- Сиофор – средство в виде таблеток, снижающее концентрацию глюкозы в крови. Действующим веществом препарата является метморфин. Медикамент принимают во время еды по 1 таблетке 2 раза в сутки. Через 10-15 дней возможно увеличение дозы препарата до 3-4 таблеток в течение 24 ч.
- Глюкофаж – препарат, стимулирующий синтез гликогена и повышающий чувствительность рецепторов к инсулину. Способствует снижению массы тела. Режим дозирования: по 1 таблетке 1 раз в день во время ужина. Корректировка дозы происходит на основании результатов об уровне глюкозы в крови, каждые 10-15 дней.
Для стабилизации артериального давления используют ингибиторы кальция.
Среди них выделяют следующие препараты:
- Нифедипин;
- Никардипин;
- Форидон;
- Дилтиазем.
Для снижения уровня холестерина применяют медикаменты группы статины и фибраты:
- Атомакс;
- Торвакард;
- Ливазо;
- Липостат.
Диетическое питание
Повышенный инсулин в крови требует от пациента соблюдения специальной диеты, действие которой направлено на урегулирование показателей гормона. Правильно подобранный рацион поможет не допустить развитие сахарного диабета, снизит вес и нормализует повышенное АД.
Диетическое питание включает:
- употребление умеренного количества сложных углеводов (100-150 г в день);
- отказ от жареной, жирной пищи, сладостей и фастфуда;
- отказ от газированных напитков и соков с высоким содержанием сахара;
- употребление нежирных сортов мяса и рыбы, кисломолочной продукции, сырых и тушеных овощей, злаковых, бобовых;
- дробное питание 5-6 раз в день;
- отказ от алкоголя;
- применение сахарозаменителей вместо сахара;
- соблюдение питьевого режима.
Лечебная физкультура
Лечебная физкультура (ЛФК) в составе комплексной терапии оказывает благотворное влияние на работу всего организма. Комплекс специальных упражнений разрабатывается индивидуально исходя от исходных данных и самочувствия пациента. Приступать к лечебной физической нагрузке можно только после консультации у эндокринолога, а также после оценки состояния сердечно-сосудистой системы.
Физические упражнения способствуют:
- повышению чувствительности клеток к инсулину;
- улучшению кровообращения;
- снижению риска осложнений и укреплению иммунной системы;
- стимуляции процессов тканевого обмена.
Комплекс упражнений ЛФК распределяет нагрузку на все группы мышц, а проведение упражнений происходит в замедленном темпе при достаточной амплитуде.
Во время физической активности важно следить за дыханием и пульсом и прекращать занятия при первых сигналах организма о развитии недомогания. Длительность занятий ЛФК составляет 15-35 мин
Процесс физической активности проводят под строгим наблюдением врача.
Народные рецепты
Рецепты народной медицины не способны устранить причины, вызвавшие повышение инсулина в крови, однако, помогают устранить симптомы нарушения, а также снизить показатели гормона.
Для устранения избытка инсулина применяют:
- Свекольный сок. 3 крупных свеклы потереть на мелкой терке и отжать сок из полученной массы. Для суточного потребления необходимо около 200 мл сока, разделенного на 4 приема.
- Картофельный сок. Из тертого сырого картофеля отжать 100 мл сока. Употреблять 2 раза в день по 50 мл за 2 часа перед употреблением пищи.
- Отвар из рыльцев кукурузы. 100 г рыльцев кукурузы измельчить с помощью миксера или кофемолки и залить 400 мл кипятка. Настаивать полученный раствор в течение суток в темном прохладном месте. Употреблять по 150 мл 1 раз в день.
- Отвар из лаврового листа. 5 шт. листьев лаврового листа измельчить в порошок и залить 1 стаканом кипятка. Настоять в течение 12 ч в прохладном месте. Употреблять по 50 мл 3 раза в сутки.
- Отвар из корня лопуха. 2 ст. л. измельченного корня лопуха залить 200 мл кипятка, настоять в течение 2-3 часов. Принимать по 1/3 стакана 3 раза в сутки после еды.
Действие инсулина
Инсулин тем или иным образом затрагивает все виды обмена веществ в организме, но, в первую очередь, он участвует в углеводном обмене. Его действие обусловлено усилением скорости транспорта излишка глюкозы через мембраны клеток (за счет активации внутриклеточного механизма, регулирующего количество и эффективность мембранных белков, доставляющих глюкозу). В результате происходит стимулирование инсулиновых рецепторов, а также активируются внутриклеточные механизмы, влияющие на усвоение клетками глюкозы.
Жировая и мышечная ткани являются инсулинозависимыми. При поступлении пищи, богатой углеводами, гормон вырабатывается и вызывает повышение уровня сахара в крови. Когда показатель глюкозы в крови опускается ниже физиологического уровня, выработка гормона замедляется.
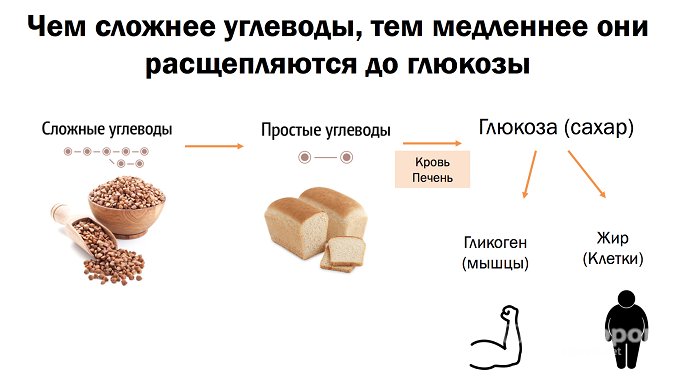 Благодаря инсулину происходит расщепление углеводов
Благодаря инсулину происходит расщепление углеводов
Виды действия инсулина на организм:
- метаболическое: повышение усвоения глюкозы и других веществ клетками; активация ключевых ферментов процесса окисления глюкозы (гликолиза); рост интенсивности синтеза гликогена (ускоряется депонирование гликогена путем полимеризации глюкозы в клетках печени и мышц); падение интенсивности глюконеогенеза посредством синтеза в печени глюкозы из различных веществ;
- анаболическое: усиливает абсорбцию аминокислот клетками (чаще всего валина и лейцина); увеличивает транспорт в клетки ионов калия, магния и фосфат-ионов; повышает репликацию дезоксирибонуклеиновой кислоты (ДНК) и биосинтез белка; ускоряет синтез жирных кислот с последующей их этерификацией (в печени и жировой ткани инсулин способствует преобразованию глюкозы в триглицериды, а при его недостатке происходит мобилизация жиров);
- антикатаболическое: угнетение гидролиза белков с уменьшением степени их деградации; уменьшение липолиза, снижающее поступление в кровь жирных кислот.
Показания к проведению анализа
Для чего сдавать кровь на инсулин? При инсулиновом дисбалансе в организме нарушаются сразу несколько биохимических процессов, что приводит к развитию эндокринных заболеваний, хронических воспалений, патологическим изменениям сосудов.
Проверить кровь на содержание гормона необходимо для своевременного выявления таких состояний, как гиперинсулинемия (избыток гормона), гипоинсулинемия (дефицит), инсулинорезистентность (отсутствие клеточного ответа, иначе, невосприимчивость тканей к инсулину). Оценка инсулинового уровня не входит в биохимический анализ крови.
Регулярно сдают кровь на инсулин:
- пациенты с диагностированными нарушениями обмена веществ, в первую очередь это касается диабетиков с первым и вторым типом заболевания;
- беременные женщины в рамках перинатального скрининга (для своевременной диагностики гестационного сахарного диабета);
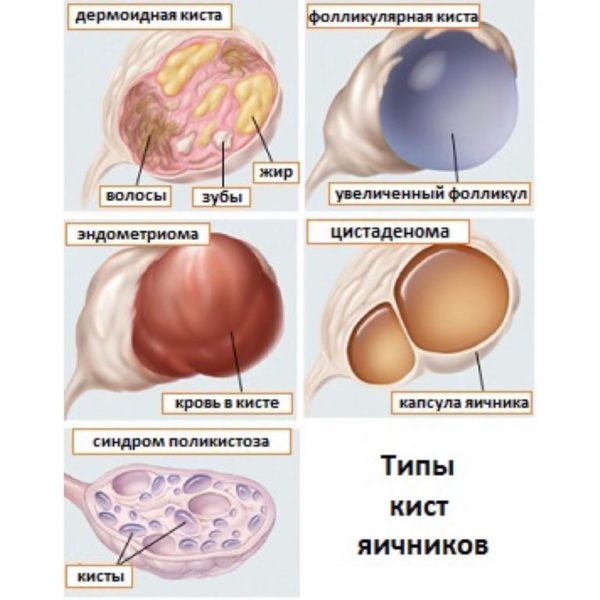
- женщины с синдромом поликистоза яичников.
Гестационный сахарный диабет (ГСД) – специфический тип диабета, проявляющийся во втором триместре перинатального периода. Отсутствие адекватного лечения угрожает развитием внутриутробных аномалий у плода и преждевременным родоразрешением
Исследование назначается при предполагаемой гормонально-активной опухоли поджелудочной железы (инсулиноме), в постоперационный период после хирургического вмешательства на поджелудочной железе. Анализы на уровень инсулина и сахара сдаются в рамках первичной диагностики сахарного диабета, при проявлении характерной симптоматики:
- учащенное мочеиспускание (поллакиурия) в сочетании с постоянной полидипсией (жаждой);
- повышенный неконтролируемый аппетит (полигафия);
- нестабильное АД (артериальное давление);
- быстрая утомляемость, сонливость, частое проявление цефалгического синдрома (головной боли);
- стремительное изменение массы тела;
- повышенное потоотделение (гипергидроз).
Женщинам рекомендуется проверить инсулиновый уровень при проявлении НОМЦ (нарушение овариально-менструального цикла), неспособности забеременеть, тяжелом течении климактерического периода.
Диабет 2 типа и другие заболевания, связанные с гормональным сбоем, нередко диагностируются только в стадии их активного развития. Это происходит при игнорировании первичной симптоматики, склонности списывать симптомы недомогания на повседневную загруженность.
Что такое инсулин и зачем он нужен организму?
Инсулин — это гормон, вырабатываемый в поджелудочной железе, орган, расположенный за желудком. Поджелудочная железа содержит скопления клеток, называемые островками: бета-клетки, содержащиеся на этих островках, продуцируют инсулин и выделяют его в кровь.
Органы пищеварительного тракта разрывают длинные цепи углеводов, взятых с пищи (например, хлеба и макарон), и превращают их в глюкозу, небольшую молекулу сахара, которая может всасываться и попадать в кровь.
Инсулин играет фундаментальную роль в обмене веществ (который представляет собой набор химических реакций, превращающих пищу, перевариваемую в энергию), то есть позволяют всем клеткам организма принимать глюкозу крови, чтобы преобразовать ее в энергию, которая будет использоваться для собственных нужд.
Когда уровень глюкозы в крови увеличивается после еды, поджелудочная железа выделяет инсулин в кровь: таким образом, инсулин и глюкоза достигают всех клеток в организме. Инсулин помогает мышечным клеткам, жировым клеткам и клеткам печени поглощать глюкозу из крови, тем самым снижая уровень циркулирующей крови.
Когда глюкоза достигает клеток, уровень сахара в крови (концентрация сахара в крови) снижается, а поджелудочная железа уменьшает выброс инсулина в кровоток.
У здорового человека эти функции позволяют поддерживать уровень глюкозы в крови и инсулина в пределах нормы, как во время голодания, так и во время еды.
Гормон также позволяет:
- хранить избыток глюкозы в клетках печени и мышц в форме энергии, которая будет использоваться по мере необходимости (гликоген);
- снижать уровень глюкозы в крови и производство глюкозы в печени.
Когда клетки перестают должным образом реагировать на инсулин и, следовательно, не могут извлекать глюкозу из кровотока, организм пытается разрешить ситуацию путем увеличения выработки гормона.
Бета-клетки поджелудочной железы стараются не отставать от увеличения потребности на инсулин, вырабатывая его все больше и больше; до тех пор, пока способны вырабатывать инсулин в достаточном количестве, чтобы компенсировать инсулинорезистентность, уровень глюкозы в крови остается нормальным.
Уровень инсулина постепенно достигает большего количества, чем обычно (гиперинсулинемия), и создается гиперстимуляция тканей; со временем этого чрезмерного производства уже не достаточно, потому что ткани больше не способны реагировать даже на эту сильную стимуляцию, которая может привести к развитию преддиабета и позднего диабета 2 типа.
Это состояние может вызвать дисбаланс в нормальных метаболических процессах, которые вызывают различные расстройства и осложнения, такие как
- почечная недостаточность;
- сердечно-сосудистые заболевания (артериальная гипертония, инфаркт, инсульт и проч.);
- долгое заживления ран;
- повышенный риск дерматологических инфекций, в том числе увеличения грибка кандиды (оральные и генитальные);
- проблемы со зрением;
- неврологические расстройства.
Диабет, заболевание, связанное с высоким уровнем сахара в крови и , может поставить под угрозу жизнь пациента.
- Люди с диабетом 1 типа производят очень мало инсулина и поэтому вынуждены прибегать к инсулинотерапии.
- Диабет типа 2 , как правило , вместо этого связан с резистентностью к инсулину, которая ухудшается с течением времени.
Помимо диабета 2 типа, пациента страдают от:
- синдрома поликистозных яичников (СПКЯ);
- преддиабета (сегодня правильнее называть непереносимостью глюкозы);
- метаболического синдрома;
- расстройств гипофиза и надпочечников.
Клинические проявления
Встречается патология чаще в возрасте 26-55 лет. Более подвержены патологии женщины. Симптомы повышения в крови инсулина достаточно специфичны. Клинические проявления на фоне опухолей поджелудочной железы появляются натощак утром, после голодания. При функциональном повышении гормона – после поступления в организм углеводов. Изменение концентрации гормона может иметь острый или хронический характер. Симптомы хронического повышения инсулина:
- Постоянный голод. Избыточный инсулин вызывает падение уровня глюкозы в крови. Организм пытается компенсировать недостаток, провоцируя чувство голода.
- Общая слабость и утомляемость также свидетельствуют о снижении сахара крови.
- Активное потоотделение.
- Одышка в ответ на незначительную физическую нагрузку.
- Судороги в ногах, а также общие судороги, напоминающие эпилептический припадок.
- Кожный зуд.
- Головные боли, снижение памяти, нарушение речи.
Острое повышение напоминает клинику хронического, но симптомы разворачиваются с большой скоростью. Человек ощущает резкий голод, общую слабость, покрывается холодным потом. Кожа пациента бледная. Человек может пожаловаться на диплопию (двоение в глазах), чувство страха, наличие парестезий (ощущения ползания мурашек). В отношении психики близкие или врачи могут зафиксировать дезориентацию, психическое возбуждение, стать свидетелями немотивированных поступков. При отсутствии помощи человек может потерять сознание, иногда развиваются тонические или клонические судороги (по типу эпилептического припадка), в дальнейшем наступает кома и гипорефлексия (снижение рефлекторного ответа). Редко приступ повышения уровня инсулина начинается сразу с потери сознания.
В последнее время вместе с упоминанием повышения уровня гормона встречается термин «инсулинорезистентность». Что это значит и чем грозит такое состояние? Инсулинорезистентность тканей означает состояние, при котором клетка не может адекватно реагировать на инсулин. Организм «понимает» невосприимчивость клетки как нехватку инсулина и «производит» его еще. Возникает замкнутый патологический механизм. Привести к инсулинорезистентности могут ожирение, неправильный образ жизни, нарушение режима питания, неконтролируемый прием лекарственных препаратов, стрессовые ситуации, влияние неблагоприятных факторов внешней среды.
Симптомы инсулинорезистентности:
- Если инсулин повышен, метаболизм глюкозы в липиды происходит быстрее, следовательно, масса тела увеличивается.
- Повышение артериального давления.
- Сахарный диабет.
- Нарушение работы мышц.
- Ишемическая болезнь сердца.
- Болезнь Альцгеймера и прочие нейродегенеративные заболевания как результат бесконтрольного метаболизма глюкозы в клетках головного мозга.
Одних симптомов, чтобы выставить диагноз повышения концентрации активного вещества в крови, недостаточно. Для диагностики используют лабораторные тесты. Самым простым является определение уровня сахара в крови. Тест проводят натощак. Время последнего приема пищи – не менее 8 часов назад. Вторым способом является проведение глюкозотолерантного теста или определение концентрации сахара с нагрузкой.
Для проведения исследования дома продаются готовые тест-системы, но можно провести анализ в клинической лаборатории, взяв с собой необходимое количество сахара. Суть исследования: первый анализ крови проводят натощак – определяют тощаковую гликемию, то есть содержание сахара в крови. Далее человек выпивает 250 мл воды с растворенными в ней 75 г глюкозы. Через 2 часа повторно измеряют сахар крови. Важными диагностическими тестами являются определение иммунореактивного инсулина и С-пептида.