Гипертония 1 степени: лечение и профилактика
Содержание:
- Понятие риска в диагнозе
- Что такое гипертония?
- Как правильно лечить гипертонию легкой формы?
- Методы терапии
- Симптомы артериальной гипертонии
- Диагностика
- Лечение
- Разновидности вторичной артериальной гипертензии
- Классификация по степени риска
- Диета при гипертонии
Понятие риска в диагнозе
Гипертония опасна своими осложнениями. Не секрет, что подавляющее большинство пациентов умирают или становятся инвалидами не от самого факта высокого давления, а от острых нарушений, к которым оно приводит.
Кровоизлияния в головной мозг или ишемические некрозы, инфаркт миокарда, почечная недостаточность – наиболее опасные состояния, провоцируемые высокими показателями АД. В этой связи для каждого больного после тщательного обследования определяется риск, обозначаемый в диагнозе цифрами 1, 2, 3, 4. Таким образом, диагноз строится из степени гипертензии и риска сосудистых осложнений (например, АГ/ГБ 2 степени, риск 4).
Критериями стратификации риска для пациентов с гипертонической болезнью служат внешние условия, наличие других заболеваний и обменных нарушений, вовлечение органов-мишеней, сопутствующие изменения со стороны органов и систем.
К основным факторам риска, отражающимся на прогнозе, относят:
- Возраст больного – после 55 лет для мужчин и 65 – для женщин;
- Курение;
- Нарушения липидного обмена (превышение нормы холестерина, липопротеидов низкой плотности, снижение липидных фракций высокой плотности);
- Наличие в семье кардиоваскулярной патологии среди кровных родственников моложе 65 и 55 лет для женского и мужского пола соответственно;
- Избыточная масса тела, когда окружность живота превышает 102 см у мужчин и 88 см у представительниц слабой половины человечества.
Перечисленные факторы считаются основными, но многие пациенты с АГ страдают диабетом, нарушением толерантности к глюкозе, ведут малоподвижную жизнь, имеют отклонения со стороны свертывающей системы крови в виде увеличения концентрации фибриногена. Эти факторы считают дополнительными, также увеличивающими вероятность осложнений.
органы-мишени и последствия ГБ
Поражение органов-мишеней характеризует АГ начиная со 2 стадии и служит важным критерием, по которому определяется риск, поэтому обследование пациента включает ЭКГ, УЗИ сердца для определения степени гипертрофии его мышцы, анализы крови и мочи на показатели работы почек (креатинин, белок).
Прежде всего, от высокого давления страдает сердце, которое с повышенной силой толкает кровь в сосуды. По мере изменения артерий и артериол, когда стенки их теряют эластичность, а просветы спазмируются, нагрузка на сердце прогрессивно увеличивается. Характерным признаком, учитываемым при стратификации риска, считают гипертрофию миокарда, которую можно заподозрить по ЭКГ, установить при ультразвуковом исследовании.
О вовлечении почек как органа-мишени говорит повышение креатинина в крови и моче, появление в моче белка альбумина. На фоне АГ утолщаются стенки крупных артерий, появляются атеросклеротические бляшки, что можно обнаружить посредством УЗИ (сонные, брахиоцефальные артерии).
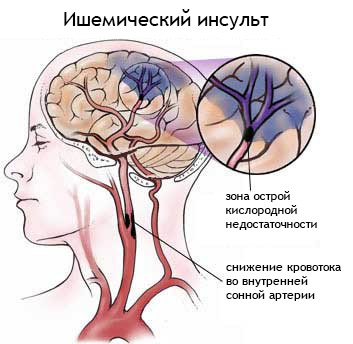
Третья стадия гипертонической болезни протекает с ассоциированной патологией, то есть связанной с гипертонией. Среди ассоциированных заболеваний для прогноза наиболее важны инсульты, транзиторные ишемические атаки, инфаркт сердца и стенокардия, нефропатия на фоне диабета, недостаточность почек, ретинопатия (поражение сетчатки) по причине АГ.
К примеру, у пациента давление соответствует гипертонической болезни 1 степени, но при этом он перенес инсульт, значит, риск будет максимальный – 4, даже если инсульт – единственная проблема помимо АГ. Если давление соответствует первой-второй степени, а из факторов риска можно только отметить курение и возраст на фоне вполне хорошего здоровья, то риск будет умеренным – ГБ 1 ст. (2 ст.), риск 2.
Для наглядности понимания, что означает показатель риска в диагнозе, можно свести все в небольшую таблицу. Определив свою степень и «сосчитав» перечисленные выше факторы, можно определить риск сосудистых катастроф и осложнений гипертонии для конкретного пациента. Цифра 1 означает низкий риск, 2- умеренный, 3 – высокий, 4 – очень высокий риск осложнений.
| Факторы риска | АД 130-139/85-89, риск | ГБ (АГ) 1, риск | ГБ 2, риск | ГБ 3, риск |
|---|---|---|---|---|
| отсутствуют | 1 | 2 | 3 | |
| 1-2 | 1 | 2 | 2 | 4 |
| более трех факторов/поражение «мишеней»/диабет | 3 | 3 | 3 | 4 |
| ассоциированная патология | 4 | 4 | 4 | 4 |
Низкий риск означает вероятность сосудистых катастроф не более 15%, умеренный – до 20%, высокий риск говорит о развитии осложнений у трети больных из этой группы, при очень высоком риске осложнениям подвержены более 30% больных.
Что такое гипертония?
 Такой патологический процесс как гипертония по правилам разделяется на стадии течения и на степени, каждая при этом имеет свои риски. На каждой стадии присутствует своя симптоматика, а лечение проводится в зависимости от симптомов и причин возникновения заболевания.
Такой патологический процесс как гипертония по правилам разделяется на стадии течения и на степени, каждая при этом имеет свои риски. На каждой стадии присутствует своя симптоматика, а лечение проводится в зависимости от симптомов и причин возникновения заболевания.
Первая стадия имеет 4 степени развития патологии:
- легкая;
- умеренная;
- тяжелая;
- крайне тяжелая.
На возникновение гипертонии влияет множество факторов:
- постоянное нервное напряжение;
- огромные нагрузки на организм физического характера;
- внезапное изменение климатических условий;
- употребление алкогольных напитков и табачных изделий;
- применение в пищу большого количества соли.
К гипертонической болезни более склоны:
- мужчины после 55 лет;
- женщины после 60 лет;
- больные сахарным диабетом;
- люди, склонные к ожирению.
Начальная стадия гипертонии не редко встречается:
- у женщин во время беременности;
- у людей, ведущих малоподвижный образ жизни.
Стоит отметить, что часто люди даже не догадываются о наличии у них такого заболевания.
Гипертония 1 степени практически не ощущается. Сами симптомы часто игнорируются, так как уже больной человек не считает эти признаки поводом обратиться к специалисту
А обращать внимание следует на:
- возникновение частых головных болей;
- головокружения, в некоторых случаях даже обмороки;
- ноющие болевые ощущения в левой части грудной клетки;
- учащенное биение сердца;
- плохой ночной отдых;
- шумы в ушах;
- внезапное появление пятен перед глазами.
Каждый из этих симптомов относится к риску степени, которые специалисты также разделили на 4:
- низкий;
- средний;
- высокий;
- слишком высокий.
Гипертония 1 стадии 1 степени риск 1 характерна головными болями в области затылка, головокружением и учащенным сердцебиением. Избавиться от таких симптомов несложно – нужно начать вести более здоровый образ жизни, отказаться от вредных привычек и уделить пешей прогулке хотя бы полчаса в день.
Гипертония 1 стадии 1 степени риск 2 намного опаснее предыдущего. В этот период больного сопровождает болевой синдром в грудной клетке, отдающие в область лопаток, сильные головные боли, иногда даже случается потеря сознания.
Стоит отметить, что гипертония 1 степени риск 2 при игнорировании ее симптоматики провоцирует развитие гипертонического криза.
 Гипертония 1 стадии 1 степени с риском 3,4 – медленное прогрессирование до второй степени. В данный период больного часто практически не оставляют:
Гипертония 1 стадии 1 степени с риском 3,4 – медленное прогрессирование до второй степени. В данный период больного часто практически не оставляют:
- пульсирующая боль в голове;
- тошнота;
- одышка;
- постоянная усталость.
Как правильно лечить гипертонию легкой формы?
Гипертония 1 степени легко устраняется нормализацией образа жизни. Применяются народные методы: отвары трав, включение в рацион питания продуктов, богатых витаминами. Часто народные целители предлагают лечить гипертензию 1 типа отваром свеклы с добавлением меда, клюквенного сока.
Основные рекомендации по стабилизации артериального давления:
Скорректировать рацион питания, добавив овощи, фрукты, богатые витаминами, микроэлементами. Особую пользу принесут витамины С, Е, калий. Они благотворно отражаются на работе сердечно-сосудистой системы.
Сказать «нет» алкоголю, курению. Отказ от пагубных пристрастий быстро приведет организм в форму, наладит работу иммунной системы, улучшит обменные процессы.
Активно заняться своим весом
Если имеется избыток массы тела, важно как можно быстрее устранить проблему. Избыток жировых отложений нарушает все процессы организма
Каждый лишний килограмм изменяет показатели артериального давления в большую сторону.
Заниматься умеренными физическими нагрузками. Спорт очень полезен для здоровья человека. Он помогает держать мышцы в тонусе, помогая сосудам.
Когда народные средства, корректировка образа жизни не приносят желаемого результата, назначается медикаментозное лечение гипертонии 1 степени.
Среди лекарственных препаратов используются следующие:
- Седативные средства. Помогают снизить нервное напряжение, нормализовать сердечный ритм.
- Препараты, ускоряющие выделение мочи. Предотвращают застой жидкости в сосудах, внутренних органах. Выводят вредные вещества из организма.
- Медикаменты, способствующие расширению сосудов. Улучшают кровообращение, обеспечивают мозговые оболочки кислородом.
- Препараты, улучшающие работу центральной нервной системы.
Гипертония 1 степени — не приговор. Вовремя начатое лечение — залог успешного выздоровления. Иногда достаточно начать вести здоровый образ жизни, отказавшись от привычек, вызвавших сбои в работе сердца, сосудов. Главное — не пропустить первые симптомы, не дать заболеванию завладеть организмом.
Методы терапии
Лечение гипертонической болезни первой степени направлено на:
- нормализацию артериального давления;
- устранение и профилактику поражения органов-мишеней;
- борьбу с синдромами сердечной и почечной недостаточности, а также энцефалопатией.
Для лечения гипертонии обычно используют медикаментозные препараты следующих групп:
Еще прочитать:
Ингибиторы АПФ (энап, моноприл, престариум) влияют на ренин-ангиотензин-альдостероновую систему и нормализуют нейрогуморальную регуляцию давления
В связи с тем, что они в основном выводятся через почки, применять их при выраженной почечной недостаточности следует с осторожностью. Бета-блокаторы (эгилок, конкор) устраняют влияние симпатической нервной системы на гладкие клетки артерий
В результате происходит их расслабление и снижение периферического сопротивления. Так как они одновременно уменьшают работу миокарда, при сердечной недостаточности можно использовать лишь небольшие дозы.
Диуретики (фуросемид, гипотиазид) способствуют выведению излишней жидкости из организма, воздействуя на разные отделы фильтрационной системы почек. В больших дозах эти препараты вызывают электролитные нарушения и способствуют развитию аритмии.
Антагонисты рецепторов ангиотензина (диован, валз) имеют механизм действия, сходный с ингибиторами АПФ. Это более современная группа препаратов, обладающая меньшим количеством побочных эффектов.
Антагонисты имидазолиновых рецепторов (физиотенз) — современная группа лекарств. Особенностью их является то, что при длительном приеме не развивается ослабление эффекта и привыкание, а при внезапной отмене, давление повышается не сильно.
На начальных же стадиях патологического процесса лечение артериальной гипертензии целесообразно начинать с устранения всех возможных факторов риска:
Необходимо отказаться от вредных привычек (курение, употребление алкоголя). При развитии на этом фоне неврозов, эффективной бывает помощь психотерапевта.
Стоит снизить вес тела, если индекс массы превышает 25. Для этого нужно придерживаться специальной диеты и начать заниматься в тренажерном зале. При этом главное не переусердствовать, так как строгие ограничения в пище и высокая физическая нагрузка могут лишь усилить гипертензию.
Необходимо также уменьшить употребление жиров животного происхождения и соленой пищи
Очень важно, чтобы рацион при этом был разнообразный и полноценный и содержал в своем составе достаточное количество электролитов (кальций, калий, магний) и витаминов.
Особенно это актуально для людей с высоким наследственным риском развития заболевания.
Хирургическое лечение повышенного давления показано при наличии гормон-продуцирующих опухолей. Например, при новообразовании надпочечника (феохромоцитома) в обязательном порядке производят его удаление.
Гипертоническая болезнь первой степени – заболевание, которое может поражать пациентов в любом возрасте. Опасность этой патологии состоит в том, что часто она протекает бессимптомно, в связи с чем, пациенты обращаются к кардиологу лишь при развитии серьезных осложнений. Помимо медикаментозного лечения, при гипертонии необходимо максимально снизить воздействие факторов риска. Если начать терапевтические процедуры на начальных стадиях заболевания, то прогноз относительно благоприятный.
Симптомы артериальной гипертонии
Большая опасность артериальной гипертонии в том, что она может долгое время протекать бессимптомно и человек даже не догадывается о начавшемся и развивающемся заболевании. Возникающие иногда головокружение, слабость, дурноту, «мушки в глазах» списывают на переутомление или метеорологические факторы, вместо того, чтобы измерить давление. Хотя эти симптомы говорят о нарушении мозгового кровообращения и настоятельно требуют консультации у врача-кардиолога.
Еcли не начать лечение, развиваются дальнейшие симптомы артериальной гипертонии: такие, как онемение конечностей, иногда затруднение речи. При обследовании может наблюдаться гипертрофия, увеличение левого желудочка сердца и рост его массы, происходящий вследствие утолщения клеток сердца, кардиомиоцитов. Вначале происходит увеличение толщины стенок левого желудочка, далее, расширяется камера сердца.
Прогрессирующая дисфункция левого желудочка сердца вызывает появление одышки при нагрузке, сердечной астме (пароксизмальной ночной одышке), отеку легких, хронической сердечной недостаточности. Может возникнуть фибрилляция желудочков.
Симптомы артериальной гипертонии, которые нельзя оставлять без внимания:
- постоянное или частое повышение артериального давления, это один из самых важных симптомов, который должен насторожить;
- часто возникающая головная боль, одно из главных проявлений артериальной гипертонии. Она может не иметь четкой связи со временем суток и возникает в любое время, но, как правило, ночами или ранним утром, после пробуждения. Ощущается тяжесть или «распирание» в затылочной части головы. Пациенты жалуются на боль, которая усиливается при наклонах, кашле, напряжение. Может возникать небольшой отек лица. Принятие пациентом вертикального положения (венозный отток), несколько уменьшает боль.
- частые боли в области сердца, локализующиеся слева от грудины или в области верхушки сердца. Могут возникать как в покое, так и при эмоциональном напряжении. Боли не купируются нитроглицерином и, обычно, долго длятся.
- одышка, возникающая вначале только при физической нагрузке, но, затем и в покое. Указывает на уже происшедшее значительное поражение сердечной мышцы и развитие сердечной недостаточности.
- возникают различные нарушения зрения, появление, как бы пелены или тумана в глазах, мелькание «мушек» Этот симптом связан с функциональным нарушением кровообращения в сетчатке глаз, ее грубым изменением ( отслойка сетчатки, тромбоз сосудов, кровоизлияния). Изменения сетчатки могут приводить к двоением в глазах, значительному снижению зрения и, даже, полной потере зрения.
- отеки ног, которые указывают на сердечную недостаточность.
Симптомы меняются на разных стадиях болезни.
На первой, самой легкой степени гипертонии давление колеблется в пределах, чуть выше нормы: 140—159/ 90—99 мм рт. ст. На этой стадии артериальную гипертонию можно легко спутать с начинающейся простудой или переутомлением. Иногда беспокоят частые кровотечения из носа и головокружение. Если начать лечение на этой стадии, очень часто, если выполнять все рекомендации врача и установить правильный режим жизни и питания, можно добиться полного выздоровления и исчезновения симптомов.
На второй, умеренной стадии, артериальное давление более высокое и достигает 160—179/100—109 мм ртутного столба. На этой стадии у больного появляются сильные и мучительные головные боли, частые головокружения, боли в области сердца, уже возможны патологические изменения в некоторых органах, прежде всего, в сосудах глазного дна. Заметно ухудшается работа сердечно-сосудистой и нервной системы, почек. Появляется возможность инсульта. Для нормализации давления на этой, необходимо применение лекарственных средств по предписанию врача, самостоятельно снизить уровень артериального давления уже не удастся.
Третья и тяжелая степень гипертонии, при которой артериальное давление превышает отметку в 180/110 мм рт.ст. На этой стадии заболевания уже возникает угроза жизни больного. В связи с большой нагрузкой на сосуды, происходят необратимые нарушения и изменения в сердечной деятельности. Эта степень часто имеет осложнения артериальной гипертонии в виде опасных заболеваний сердечнососудистой системы, как инфаркт миокарда и стенокардия. Возможно появление острой сердечной недостаточности, аритмии, инсульта или энцефалопатии, поражаются сосуды сетчатки глаза, резко ухудшается зрение, развивается хроническая почечная недостаточность. Медицинское вмешательство на этой стадии жизненно необходимо.
Если болезнь заходит далеко, возможно развитие мозгового кровоизлияния или инфаркта миокарды сердца.
Диагностика
Наличие стабильной АГ подразумевает полное обследование пациента сразу после постановки диагноза, чтобы исключить симптоматические гипертензии. Если диагностика симптоматических артериальных гипертензий подтверждает подозрения, необходимо определить стадию АГ, степень риска и форму основного заболевания. Обследование проходит в два этапа.
На первом этапе пациент проходит обязательные исследования, включающие оценку степени поражения органов, методы исключения вторичных АГ, диагностику сопровождающих клинических проявлений и возможных сердечно-сосудистых осложнений.
- Сбор анамнеза – тщательный опрос больного, у кого впервые выявлена АГ, и анализ всех сведений о ранее перенесенных заболеваниях и имеющихся патологиях, а именно:
- продолжительность течения артериальной гипертензии в анамнезе и предельные значения давления, результаты прошлой терапии, наличие гипертонических кризов в анамнезе;
- информация о присутствии признаков ИБС (ишемической болезни сердца), подагры, поражений ЦНС, сердечной недостаточности, сахарного диабета, нарушений липидного обмена, поражений периферических сосудов, бронхобструктивных и почечных заболеваний;
- данные о лекарственных препаратах, принимаемых для лечения имеющихся болезней, особенно если они могут провоцировать повышение артериального давления;
- поиск специфической симптоматики, свойственной именно для вторичной гипертензии (молодость, потливость, тремор, повышенный креатинин, ретинопатия, спонтанная гипокалемия);
- гинекологический анамнез пациенток: увеличение АД как следствие менопаузы, беременности, гормональной контрацепции или гормонозаменительной терапии;
- анализ образа жизни больного, сюда входит оценка физической активности, количественная оценка табакокурения, употребления алкоголя, жирной и соленой пищи, сбор данных о колебаниях веса за все время жизни;
- особенности личности и психики, уровень образования, обстановка в семье и на работе и прочие внешние факторы, которые нельзя исключать при выявлении причин гипертонической болезни;
- семейный анамнез АГ, ИБС, инсульта, почечной болезни, нарушений липидного обмена, сахарного диабета.
- Объективное исследование состоит из нескольких ступеней:
- вычисление индекса массы тела, для чего потребуется значение веса и роста пациента;
- оценка размеров сердца, общего состояния сердечно-сосудистой системы, присутствия шумов, признаков коарктации аорты или сердечной недостаточности (отеки внутренних органов, увеличение печени, хрипы в легких), прощупывание пульса на периферических артериях;
- пальпация почек, выявление шумов в артериях и поиск объемных образований.
- Лабораторные и аппаратные исследования при диагностике симптоматической артериальной гипертензии:
- общий анализ мочи и крови;
- исследование крови на содержание холестерина, глюкозы, калия, креатинина;
- рентгеновский снимок грудной клетки;
- ЭКГ;
- УЗИ органов брюшной полости;
- осмотр глазного дна.
Что касается второго этапа, то здесь конкретизируется форма симптоматической артериальной гипертензии.
- Специальные обследования для установки вторичной АГ.
- Дополнительные методы, оценивающие степень и факторы риска, а также поражения определенных органов. Их используют в случае, если в результате риск уменьшится:
- УЗИ периферических сосудов;
- ЭхоКГ – максимально точно выявляет гипертрофию левого желудочка, причем применяется метод только при несостоятельности рентгеновского исследования и ЭКГ;
- определение уровня триглицеридов и липидного спектра.
Лечение
Немедикаментозные методы лечения:
- отказ от курения
- нормализация массы тела
- отказ от потребления алкоголя
- снижение потребления поваренной соли
- изменение режима питания (повышение употребления растительной пищи, пищи с высоким содержанием полиненасыщенных жирных кислот, калия, кальция)
Медикаментозная терапия:
- монотерапия (для пациентов с низким и средним риском), безируется на поиске оптимального для больного препарата.
- Низкодозовая комбинированная терапия с увеличением доз по мере необходимости
Ингибиторы АПФ:
- Активные формы (каптоприл, либензаприл, лизиноприл, ценонаприл)
- Пролекарства
По длительности действия:
- Короткого, 2-3 раза в сутки – каптоприл, метиоприл
- Средней продолжительности, 2 раза в сутки – эналаприл, зофеноприл
- Длительного, 1 раз в сутки – лизиноприл, периндоприл, фозиноприл
Побочные эффекты:
- Сухой кашель (накопление брадикинина)
- Гиперкалиемия
- Ангионевротический отек
- Нарушение функций почек
- Гипотония «первой дозы»
- Редко лейкопения
- Феномен «ускользания»
Блокаторы АТ рецепторов:
- Лозартан
- Вальзартан
- Ирбессартан
- Кандесартан
- Тазосартан
- Телмисартан
Побочные эффекты (частота сравнима с плацебо):
- Миалгии
- Мигрень
- Заложенность носа
- Гиперкалиемия
- Гипотония «первой дозы»
- Нарушение функции почек
Бета-адреноблокаторы:
Побочные действия:
- Синусовая брадикардия
- Синдром слабости синусового узла
- АV блокада 2-3 степени
- Гипотензия
- Обострение бронхообструктивных заболеваний
- Гипогликемия у больных при латентном сахарном диабете (одновременно бетаблокаторы и инсулин)
- Нарушение половой функции
- Синдром отмены
Антагонисты кальция:
- Фенилалкиламины (верапамил, галлопамил)
- Бензодиазепины (дилтиазем, клентиазем)
- Дегидропиридины (нифедепин, амлодипин, исрадипин)
Побочные действия:
- Головокружение, головная боль
- Приливы крови к лицу
- Сердцебиение
- Периферические отеки
- Отрицательные ино-, хроно-, дромотропное действия верапамила
- Запор, диарея, тошнота, рвота
- Ухудшение углеводного обмена нифедипином
Тиазидные диуретики:
- 1е поколение – гидрохлортиазид, хлорталидон
- 2е поколение – метолазон
- 3е поколение – индапамид
Побочные эффекты:
- Гипокалиемия
- Гипомагниемия
- Гиперурикимия
- Экстрасистолия, нарушения ритма
- Гипергликемия, нарушение толерантности к глюкозе
Рациональные комбинации:
- иАПФ + диуретик
- блокатор рецепторов АТ2 + диуретик
- иАПФ + антагонист кальция
- блокатор рецепторов АТ2 + антагонист кальция
- дигидропиридиновый антагонист кальция + бета-адреноблокатор
- антагонист кальция + диуретик
- бета-адреноблокатор + диуретик
Возможные комбинации:
- дигидропиридиновый антагонист кальция + недигидропиридиновый антагонист кальция
- иАПФ + бета-адреноблокатор
- блокатор рецепторов АТ2 + бета-адреноблокатор
- иАПФ + блокатор рецепторов АТ2
- иАПФ + дигидропиридиновый антагонист кальция + бета-адреноблокатор
- блокатор рецепторов АТ2 + дигидропиридиновый антагонист кальция+ бета-адреноблокатор
- иАПФ + антагонист кальция + диуретик
- блокатор рецепторов АТ2 + антагонист кальция + диуретик
- иАПФ + диуретик + бета-адреноблокатор
- блокатор рецепторов АТ2 + диуретик+ бета-адреноблокатор
- дигидропиридиновый антагонист кальция + диуретик + бета-адреноблокатор
Разновидности вторичной артериальной гипертензии
Ввиду многообразия различных форм болезни все их принято делить на четыре основные группы:
- Нефрогенные (почечные):
- паренхиматозные, интерстициальные: хронический пиелонефрит, гидронефроз, амилоидоз, гломерулонефрит, нефросклероз, поликистоз, системная красная волчанка;
- реноваскулярные: тромбозы, васкулиты, дисплазии почечных сосудов, атеросклероз, аневризмы почечной артерии, опухоли, сдавливающие почечные сосуды;
- смешанные: врожденные аномалии сосудов и почек, нефроптоз;
- ренопринные: состояние после ампутации почки.
- Эндокринные:
- паратиреоидные и тиреоидные: тиреотоксикоз, гипотиреоз;
- надпочечниковые: синдром Конна, феохромоцитома, гиперплазия коры надпочечников;
- гипофизарные: акромегалия, болезнь Иценко-Кушинга;
- климактерическая.
- Нейрогенные (сопровождающие болезни и поражения ЦНС):
- центральные: инсульт, менингит, энцефалит, опухоли мозга, травмы головы и пр.;
- периферические: полиневропатии.
- Гемодинамические (поражающие сердце и магистральные сосуды):
- коарктация аорты;
- аортосклероз;
- недостаточность клапанов аорты;
- стеноз сонных и вертебробазилярных артерий.
- Лекарственная – дополнительная форма, к ней приводит прием «Индометацина», минерало- и глюкокортикоидов, контрацептивов, содержащих эстроген и прогестерон, лакричного порошка, солей тяжелых металлов, «Левотироксина» и т. д.
Существует еще одна классификация, разделяющая симптоматическую гипертензию на четыре формы, с учетом факторов риска:
| Тип САГ | Величина АД | Стойкость АД | Изменения глазного дна | Гипертрофия левого желудочка |
| Транзиторная | Не очень высокое | Малая | Нет | Не определяется |
| Стабильная | Высокое | Стойкое | Выраженные (ангиоретинопатия 1, 2 степени) | Увеличение миокарда |
| Лабильная | В меру высокое | Нестойкое, самостоятельно не снижается | Сосуды сетчатки сужены | Слабо выражена |
| Злокачественная | Повышается резкими скачками | Стабильное, возникает внезапно, развивается с высокой скоростью | Ощутимые, критические | Опасность тяжелых сосудистых осложнений |
Классификация по степени риска
 Гипертоник в поставленном ему диагнозе видит не только болезнь, но и степень риска. Что означает риск при артериальной гипертензии? Под риском нужном понимать процент вероятности развития инсульта, инфаркта, других патологий на фоне гипертензии. Классификация гипертонической болезни по степеням риска:
Гипертоник в поставленном ему диагнозе видит не только болезнь, но и степень риска. Что означает риск при артериальной гипертензии? Под риском нужном понимать процент вероятности развития инсульта, инфаркта, других патологий на фоне гипертензии. Классификация гипертонической болезни по степеням риска:
- Низкий риск 1 составляет 15% того, что в последующие 10 лет у гипертоника разовьется инфаркт, инсульт головного мозга;
- Средний риск 2 подразумевает 20% вероятность возникновения осложнений;
- Высокий риск 3 составляет 30%;
- Очень высокий риск 4 повышает вероятность осложнений самочувствия на 30-40% и выше.
Существуют 3 основных критерия стратификация опасности для больных гипертензией: факторы риска, степень поражения органов-мишеней (возникает при гипертонии 2 стадии), дополнительные патологические клинические состояния (диагностируются на 3 стадии болезни).
Рассмотрим основные критерии, факторы риска:
- Основные: у женщин, мужчин старше 55 лет, у курильщиков;
- Дислипидемия: показатели общего холестерина больше 250 мгдл, холестерин липопротеидов низкой плотности (ХСЛПНП) более 155 мг/дл; ХСЛПВП (высокой плотности) более 40 мг/дл;
- Анамнез наследственный (гипертония у родственников по прямой линии);
- Показатель С-реактивного белка более 1 мг/дл;
- Абдоминальное ожирение – состояние, когда окружность талии женщин превышает 88 см, мужчин – 102 см;
- Гиподинамия;
- Нарушение толерантности к глюкозе;
- Превышение фебриногена в крови;
- Сахарный диабет.
На второй стадии болезни начинается поражение внутренних органов (под воздействием усиленного кровотока, спазма кровеносных сосудов, дефицита кислорода и питательных веществ) нарушается функционирование внутренних органов. Клиническая картина гипертоника 2 стадии такая:
- Трофические изменения левого желудочка сердца (исследование ЭКГ);
- Утолщение верхнего слоя сонной артерии;
- Образование атеросклеротических бляшек;
- Повышение уровня креатинина в сыворотке крови выше 1,5 мг/дл;
- Патологическое соотношение альбумина и креатинина в моче.
Последние 2 показателя указывают на поражение почек.
Под сопутствующими клиническими состояниями (при определении угрозы артериальной гипертензии) понимают:
- Сердечные болезни;
- Патологии почек;
- Физиологический удар по коронарным артериям, венам, сосудам;
- Воспаление зрительного нерва, кровоподтек.
Риск 1 устанавливают пациентам преклонного возраста старше 55 лет без сопутствующих отягощающих патологий. Риск 2 прописывается в диагнозе гипертоникам с наличием нескольких факторов, описанных выше. Риск 3 отягощает заболевание пациентов с сахарным диабетом, атеросклерозом, гипертрофией левого желудка, почечной недостаточностью, поражением органов зрения.
В заключении напоминаем, что артериальная гипертония считается коварным, опасным заболеванием по причине отсутствия первичных симптомов. Клиника патологий чаще всего доброкачественная. Но, это не означает, что болезнь не перейдет из первой стадии (с АД 140/90) во вторую (АД 160/100 и выше). Если 1-я ступень купируется медикаментами, то 2-я приближает пациента к инвалидности, а 3-я – к пожизненной инвалидности. Гипертензия при отсутствии адекватного своевременного лечения заканчивается поражением органов-мишеней, летальным исходом. Не рискуйте своим здоровьем, всегда держите под рукой тонометр!
Диета при гипертонии
Правильное и сбалансирование питание при гипертонии является залогом успешной борьбы с болезнью. Стоит помнить, что каждый лишний килограмм прибавляет цифры на тонометре. Главной задачей является прийти к оптимальному весу, если он не соответствует нормативам. Для нормализации давления необходимо соблюдать следующие рекомендации.
Сократить потребление соли. Поскольку натрий задерживает воду в организме, увеличивается объем циркулирующей крови, что сказывается на повышении давления. Норма соли будет составлять около 4 граммов. В идеале дополнительно солить пищу при приготовлении уже не нужно.
Чтобы нормализовать обмен веществ, необходимо выпивать достаточное количество жидкости, около 1,5 литров в сутки. Необходимо отдавать предпочтение чистой воде, отвару шиповника, а также «здоровым» супам.
Исключить из рациона кофе, крепкий чай и алкоголь.
Дробное питание
Важно распределить рацион таким образом, чтобы питаться равномерными порциями пять – восемь раз в день.
Снизить количество употребляемого мяса и животных жиров. Пациентам рекомендуется выбирать нежирное мясо – индейка, телятина, курица, кролик
Лучше всего готовить без масла, если мясо кажется пресным, можно добавить зелень и лимонный сок, которые заменят соль. Как можно реже стоит включать в рацион копчености, колбасы, сливочное масло.
Важно увеличить количество употребляемых овощей и продуктов, богатых калием и магнием: крупы, свекла, морковь, курага, капуста.
Рекомендуется отказаться от употребления кондитерских изделий с повышенным количеством сахара, предпочтение отдается сухофруктам, меду, продуктам из цельного зерна.
При гипертонии пациентам нельзя голодать. Строгие посты и диеты противопоказаны.
Инвалидность при гипертонии
Гипертония является серьезным заболеванием, и в ряде случаев пациентам положена инвалидность. Обычно она дается больным со второй – третьей стадией заболевания или при постоянном прогрессировании.
При гипертонии на 1 стадии врачебно-трудовая комиссия должна помочь при трудоустройстве, поскольку следует избегать повышенных нагрузок, работы по ночам и труда, связанного с контактами с опасными веществами.
При установлении инвалидности специальная врачебная комиссия оценивает нарушения, наличие осложнений, анамнез гипертонических кризов. Иногда уже при второй стадии гипертонии может быть поставлена третья группа.
Инвалидность второй группы могут получить пациенты со злокачественным течением болезни, в большинстве случаев она является нерабочей.
У пациентов с 3 степенью гипертонии может быть установлена первая группа инвалидности в случае:
- неуклонного прогрессирования;
- выраженной сердечной недостаточности;
- тяжелых нарушений в работе органов;
- пациент не может самостоятельно себя обслуживать, ограничен в передвижении и общении.