Симптомы и лечение варикозного расширения вен пищевода при циррозе печени
Содержание:
- Классификация заболеваний
- Как лечат патологию вен пищевода?
- Народные средства
- Что такое варикозное расширение вен пищевода
- Причины варикоза пищевода
- Клиническая картина
- Особенности лечения
- Этиология заболевания
- Как лечат варикозное расширение вен пищевода
- Осложнения и дальнейший прогноз
- Эффективное лечение
- Симптоматика
Классификация заболеваний
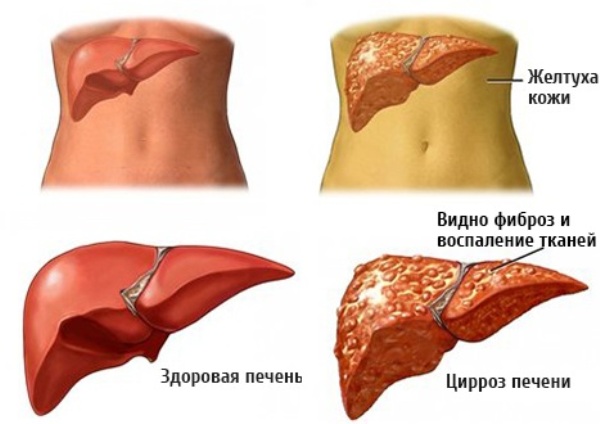
Все случаи ВРВ можно разделить на врожденные и приобретенные. Врожденная флебэктазия — это редкая патология, которая сопровождается другими, не менее серьезными, болезнями. Такой вид обусловлен генетической предрасположенностью. Приобретенное ВРВ возникает из-за нарушения кровотока. Очень часто встречается у больных циррозом печени.
В зависимости от степени тяжести варикозное расширение вен различают четыре стадии развития.
| Стадии развития ВРВП | Состояние сосудов | Состояние сосудов на рентгене | Состояние ЖКТ | Симптоматика |
| 1 степень | Незначительное количество расширенных сосудов | Расширенные вены ЖКТ не определяются | Удовлетворительное | Отсутствует |
| 2 степень | Расширенные сосуды извиваются, появляются увеличенные варикозные узлы пищевода | Можно наблюдать явный венозный контур и участки растянутых сосудов | Слизистая не поражена | Неприятные ощущения при проглатывании пищи |
| 3 степень | Сужаются просветы в сосудах, которые принимают змеевидную форму, начинают появляться расширения | Явное набухание сосудов, венозные узлы в области ЖКТ | Истонченная слизистая оболочка с незначительными воспалениями и эрозией | Отрыжка и боль |
| 4 степень | Сосуды перекручиваются, наблюдается большое количество узлов с расширениями | ЖКТ сужен, на рентгене можно увидеть полипообразные и гроздевидные расширения | Истонченная слизистая оболочка со значительным количеством воспалений и эрозий | Появляется привкус крови |
Как лечат патологию вен пищевода?
Лечение варикозного расширения вен пищевода отличается плановым вариантом и схемой, зависящей от возникновения экстренной проблемы, опасного для жизни кровотечения.
При отсутствии массивного кровотечения пациент нуждается в терапии основного заболевания, усиленном введении кровоостанавливающих средств. Больного необходимо госпитализировать в профильное отделение. Режим — постельный, головной конец кровати приподнимают.
Требования к диете
Лечебное питание предусматривает отсутствие раздражающих продуктов (острых приправ, жареных и копченых мясных изделий, грубых овощей, цельных фруктов, корок хлеба, костей, газированной воды). Категорически запрещен алкоголь, шоколад.
Диета строится из достаточно калорийной, но жидкой остывшей пищи. Рекомендуются чуть теплые бульоны, проваренные жидкие каши, молочная лапша, творог, сладкий кисель из фруктов, остывший чай, мякоть белого хлеба, мясо в виде проваренного фарша.
 Предпочтение отдают вареным продуктам
Предпочтение отдают вареным продуктам
Лечение медикаментами
С целью снижения активности цирротических изменений в печени в схему лечения включают:
- противовирусные препараты (при вялотекущем гепатите);
- стероидные гормоны;
- антибиотики при бактериальном поражении;
- мочегонные средства для снижения давления в системе нижней полой вены;
- сердечные гликозиды, если цирроз вызван декомпенсацией миокарда;
- гепатопротекторы;
- витаминные препараты в высоких дозах для восстановления всех видов метаболизма.
Особое значение в терапии варикоза придается витаминам К, С, D, Е. Викасол вводится внутримышечно или внутривенно. Если у пациента выявлена анемия с нарушенной свертываемостью, то назначается переливание свежезамороженной одногруппной плазмы (1–2 дозы), эритроцитарной или тромбоцитарной массы.
Для остановки кровотечения широко практикуется внутривенное введение Октреотида. Препарат способен подавить выход в кровь гормонов, расширяющих сосуды. Еще применяются Вазопрессин и Терлипрессин, но по сравнению с Октреотидом у них наблюдается больше побочных эффектов. Внутривенно вводится раствор кальция хлорида.
Осторожно следует относиться к средствам, повышающим артериальное давление, они усиливают кровотечение.
При продолжении кровотечения используют: промывание пищевода горячей водой (40–45 градусов) через зонд, установку резинового раздувающегося зонда — существуют стандартные гофрированные изделия (зонды-обтураторы) для прижатия кровоточащего сосуда в пищеводе и в язве желудка.
 Баллонную дилатацию пищевода применяют как для остановки кровотечений, так и в лечении суженых участков
Баллонную дилатацию пищевода применяют как для остановки кровотечений, так и в лечении суженых участков
Чем помогает хирургия?
Неблагополучное клиническое течение служит показанием для проведения эндоскопического лигирования. Методика заключается в прошивании вен пищевода при использовании эндоскопа. Хирурги считают ее более эффективной, чем введение в вены склерозирующих средств (склеротерапия), которая требует повторения не менее четырех раз в год.
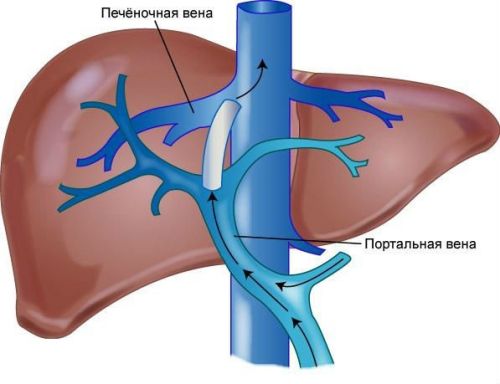
Лечение варикоза пищевода при неустраненном терапевтическими способами кровотечении требует операции по экстренным показаниям. Цель хирургического вмешательства — снижение давления в воротной вене путем создания шунтов и сброса в нижнюю полую.
Создание искусственного анастомоза (установка металлического стента) между портальной и печеночной венами называется трансъюгулярным внутрипеченочным портосистемным шунтированием. Операция сложна технически. Специалисты считают, что ее можно удачно выполнить в 95% случаев.
Сопровождается не только техническими трудностями, но и ранним рецидивом кровотечения, воспалением. У 1/3 больных требуется повторная установка, поскольку стент быстро тромбируется, перекрывая просвет. В течении месяца погибают до 13% больных. Это относит операцию к чрезвычайным мерам выбора.
Другой метод улучшения портокавального кровотока — создание анастомоза между селезеночной и левой почечной веной. Техника операции сложна и рискована для пациента, сопровождается высокой летальностью. Операция деваскуляризации заключается в иссечении и удалении пораженных вен и их замене протезами.
 Создание обходного пути снижает давление в портальной системе наполовину
Создание обходного пути снижает давление в портальной системе наполовину
Можно ли лечиться народными средствами?
Применение народных средств при наличии кровотечения безрезультатно. Но можно их использовать в терапии основной причины варикоза — поражения печени. Для этого подходит длительный прием отваров:
- из расторопши;
- корня цикория;
- кукурузных рыльцев;
- японской софоры;
- овса;
- плодов рябины;
- шиповника.
Народные средства
Народные средства применяются исключительно на начальных стадиях и в целях профилактики. Обязательно комплексно с медикаментозной терапией.
Существует всего 2 самых эффективных рецепта:
- Купите японскую софору, очистите и измельчите. Отберите 2 столовые ложки и залейте их 0,5 литрами кипящей воды. Дайте настояться. Употребляйте в виде чайного напитка четырежды в день. Данная пропорция рассчитана на 2 дня. Продолжительность курса лечения составляет 2-3 месяца.
- Измельчите плоды шиповника и рябины, смешайте их. Отберите 2 ст. л. и залейте их 1 литром кипятка. Поставьте на огонь, доведите до кипения. Прокипятите 5 минут и отставьте. Дайте остыть. Употреблять внутрь по половине стакана. Данная порция рассчитана на 2 дня.
Очень важно соблюдать диету и принципы правильного рациона питания. Поэтому воспользуйтесь такими рекомендациями:
- Питание должно быть дробным – минимум 4 раза, максимум 6 раз в день.
- Последний перед сном прием пищи должен быть за 3-4 часа.
- Употребляйте больше витаминов Е, С. Они содержатся в яйцах, зеленом луке, маслах растительного происхождения, зеленом салате, цитрусовых, картофеле, ягодах и зелени.
- Употребляйте природные биофлавоноиды, которые содержатся в черешне и вишне.
- Полезен рутин и растительная клетчатка – чай, орехи, черная смородина, бобы, овощи и фрукты.
- Категорически запрещено пить крепкий кофе и чай, алкогольные напитки. Употреблять много сладостей, острые, копченые, жареные и соленые блюда. Воздержитесь от сдобной выпечки.
Что такое варикозное расширение вен пищевода
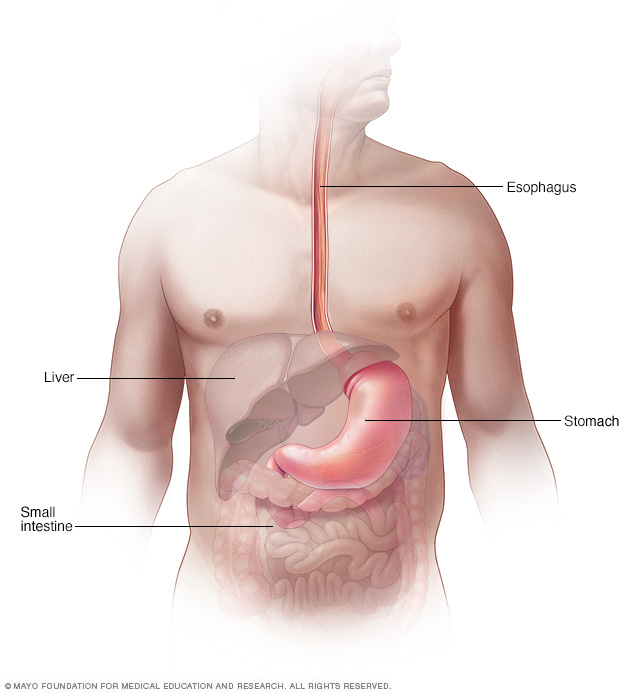
В кровообращении пищевода задействовано множество сосудов, это сложный комплекс, в котором отток крови происходит в восходящем и нисходящем направлениях. Варикоз чаще всего поражает систему сплетения вен между собой.
Варикоз подразделяется на форму с кровотечением и без кровотечения.
Также различают врожденную и приобретенную форму патологии:
- Вся информация на сайте носит ознакомительный характер и НЕ ЯВЛЯЕТСЯ руководством к действию!
- Поставить ТОЧНЫЙ ДИАГНОЗ Вам может только ВРАЧ!
- Убедительно просим Вас НЕ ЗАНИМАТЬСЯ самолечением, а записаться к специалисту!
- Здоровья Вам и Вашим близким!
Сложность поражений определяет степень болезни, которая присваивается врачом. Чем выше степень, тем больше вероятность того, что для лечения потребуется проводить операцию.
Существует 4 степени варикоза:
- Нет ни выраженных проявлений, ни жалоб пациента.
- Может наблюдаться небольшое расширение (до 3 мм), просвет вены не заполняется.
- Варикозное расширение вен пищевода 1 степени может быть определено лишь при помощи эндоскопа.
- При обнаружении необходимо как можно быстрее начать лечение.
- Уже на этом этапе необходимо понимать, что возникают существенные ограничения, касающиеся, например, того, какую работу можно выполнять.
- Никоим образом нельзя допускать возникновения кровотечения, которое может быть вызвано, как минимум, поднятием тяжестей.
- Появляются внешние признаки поражения сосудов: вены четко просматриваются в нижнем отделе пищевода, занимают 1/3 полости.
- Диагноз ставится при помощи рентгена.
- Искривления сосудов четко видны на рентгенограмме.
- Наиболее распространенная форма. Признаки ярко выражены.
- Лечение третьей стадии варикоза подразумевает проведение операции.
- Вены сильно разбухают, проступают узлы.
- Вены значительно расширены и занимают 2/3 пищевода.
- Наблюдается истончение слизистой оболочки.
- Фиксируются гастроэкзофагеальные рефлюксы.
Варикозное расширение вен пищевода
Провоцирует варикоз вен пищевода повышение давления в полости воротной вены. По этой вене кровь поступает в печень, двигаясь от желудка, поджелудочной железы, селезенки.
Для определения повышенного давления в этой зоне существует специальный термин – портальная гипертензия.
Это состояние характерно для следующих заболеваний:
- склероз;
- структурные изменения печени и ее сосудов;
- тромбоз;
- компрессия воротной вены вследствие опухолей, кист, желчных камней;
- болезнь Бадди-Киари.
Эти факторы рассматриваются как первичные. В некоторых случаях они сочетаются с заболеваниями сердечно-сосудистой системы, а именно хронической сердечно-сосудистой недостаточностью. Она также провоцирует увеличение давления в венах.
В зависимости от того, поражения какого органа вызвали варикоз, существуют различия в течении патологии:
- При деструктивных явлениях в печени деформированные вены находятся в нижней части пищевода либо в центральной части желудка. При нарушении работы сердечной системы поврежденные вены проходят по всему органу.
- При патологии печени сформировавшиеся узлы больше по размеру в 2-3 раза.
Варикозное расширение вен при циррозе печени – наиболее распространенная причина патологии.
Варикоз развивается вследствие затруднения движения крови, вызванного образовавшимися из-за цирроза рубцами. Это протекает на фоне разрушения нормальной структуры печени.
В свою очередь, цирроз может являться последствием:
- алкоголизма;
- вирусного гепатита;
- употребления лекарственных препаратов, негативно сказывающихся на состоянии печени;
- наследственных патологий.
Цирроз печени может возникнуть даже у младенцев. Это возникает, когда мать, будучи беременной, перенесла тяжелые вирусные инфекции (гепатит, герпес и т.д.).
В начале заболевания признаков обычно не наблюдается. Первым симптомом, как правило, становится кровотечение из пищевода. При этом, кровотечения также могут быть различны: начиная от незначительных, заканчивая обильными, со смертельным исходом.
Регулярно возникающие кровотечения, даже незначительные, вызывают гипохромную анемию, общую слабость, адинамию, одышку, бледность, потерю массы тела. Может наблюдаться мелена.
Заболевание может различаться и по скорости течения. Если патология развивается медленно, то пациент длительное время может даже не догадываться о ней. Если варикозный процесс развивается быстро, то за несколько дней до кровотечения человек может почувствовать сдавление в груди.
Здесь имеется информация о том, чем опасен варикоз матки при беременности.
Схема кровообращения печени и механизм развития портальной гипертензии и варикозного расширения вен пищевода
Причины варикоза пищевода
Основными причинами варикоза пищевода, в отличие от других форм заболевания с другой локализацией расширенных сосудов, являются патологии внутренних органов, чаще всего печени. В результате воспалительных и деструктивных процессов в органе оказывается влияние на состояние воротной вены. В ней повышается давление (портальная гипертензия), в результате чего ее стенки растягиваются, а клапанный аппарат перестает нормально функционировать. Далее процесс распространяется на венозные узлы верхнего отдела пищеварительного тракта.
На возникновение заболевания могут повлиять и другие факторы:
- патологическое локализованное сужение (стеноз) воротной вены вследствие атеросклероза или тромбоза;
- доброкачественные и злокачественные опухоли печени и пищевода, которые давят на вены, провоцируя застой крови и, как следствие, варикоз пищевода;
- врожденные и приобретенные сосудистые аномалии;
- злокачественные процессы в щитовидной железе (злокачественный зоб).
Спровоцировать заболевание могут хронические нарушения в работе пищеварительных желез, желудка и сердечно-сосудистой системы. В редких случаях патология является наследственной.
Из-за разнообразия предрасполагающих факторов лечение варикоза пищевода всегда предполагает терапию основного заболевания, так как без него болезнь будет стремительно прогрессировать.
Клиническая картина
Часто заболевание в течение длительного времени протекает бессимптомно. Первым, а порой и единственным признаком патологии выступает острая или хроническая кровопотеря.
Бывают случаи молниеносного течения, в большинстве случаев заканчивающиеся летальным исходом.
Варикозно истонченная стенка сосуда сильно подвержена травматизму и может разорваться при резком скачке внутрисосудистого давления, поднятии тяжестей, интенсивных физических нагрузках. Риск сильно повышается на фоне наличия воспалительного процесса в стенке пищевода — эзофагитах, рефлюксной болезни.
Остро начавшаяся геморрагия характеризуется следующими признаками:
- Бледность кожных покровов;
- Рвота алым или темно-красным содержимым;
- Резкое снижение артериального давления;
- Учащение частоты сердечных сокращений;
- Дискомфорт, чувство тяжести за грудиной;
- Солоноватый привкус во рту;
- Нарастающая слабость;
- Появление примеси крови в кале, дегтеобразный черный стул — мелена;
- При тяжёлой кровопотере развиваются неврологические расстройства: судорожные припадки, возбуждение или, наоборот, угнетение ЦНС, обмороки.
Хроническое кровотечение протекает менее критично, часто имеет стертую картину. Геморрагии из ВРВ пищевода — очень серьезный симптом, нуждающийся в экстренных лечебных мерах. Является прогностически неблагоприятным признаком.
Менее значимые проявления патологии связаны с основным заболеванием. Это могут быть:
- Желтушный цвет кожных покровов;
- Диспептические расстройства: изжога, отрыжка, боли в области желудка и за грудиной, тошнота, рвота, изменение стула, трудности глотания;
- Увеличение размеров печени, селезёнки, боли в области правого подреберья;
- Появление ВРВ вокруг пупка (симптом «головы Медузы»);
- Нарушение аппетита, потеря массы тела;
- Различные психические расстройства;
- Увеличение живота за счёт накопления в брюшной полости жидкости (асцит).
При всех заболеваниях, при которых есть риск возникновения варикоза эзофагеальных вен, проводят следующие диагностические мероприятия:
- Общий анализ крови. Показывает наличие, степень и характер анемии, воспалительные процессы. Часто наблюдается снижение количества гемоглобина, нарастание скорости оседания эритроцитов, умеренный лейкоцитоз.
- Биохимический анализ. Необходим для оценки функции печени: крайне важны снижение уровня общего белка, фракций альфа и гамма-глобулинов, увеличение содержания в плазме АЛТ, АСТ и ГГТ (указывают на разрушение гепатоцитов), прямого и непрямого билирубина, может быть повышение уровня креатинина и мочевины.
- Исследование на маркеры инфекционных заболеваний (антитела и антигены к гепатитам, гельминтам). Широко используется метод полимеразной цепной реакции для качественного и количественного определения вирусов в крови.
- Ультразвуковая диагностика органов брюшной полости помогает оценить размеры внутренних органов, выявить наличие патологических образований, конкрементов, участков воспаления и выпота, сосудистых тромбов. Допплерография позволяет оценить скорость кровотока, диаметр портальной, селезеночной, печеночной и брыжеечных вен.
- Компьютерная и магнитно-резонансная томография — более точные методы диагностики, часто дополняют УЗИ.
- Рентгенологическое исследование пищевода и желудка с введением контрастного вещества (бариевая смесь). При этом обследовании на полученных снимках рассматривают степень наполненности контрастом полых органов. Хорошо визуализируются выпячивания сосудистой стенки, мешотчатые образования. Визуализация ВРВ возможна уже на поздних стадиях.
- Эзофагогастродуоденоскопия (ЭГДС) — инвазивная процедура, во время которой в пищеводную трубку вводится эндоскоп с камерой на конце. Является ключевым диагностическим мероприятием для пациентов, как для находящихся в группе риска, так и с уже развившейся клинической картиной варикоза. Метод позволяет непосредственно визуализировать состояние слизистой, проходимость, наличие патологических выпячиваний. Также ЭГДС играет важнейшую роль при хирургическом лечении патологии и для проверки наличия кровотока в лигированных и склерозированных венах.
Особенности лечения
Тактика ведения пациента сводится к нескольким основным методикам:
- Жидкостная реанимация, включая переливание крови, если это необходимо.
- Эндоскопическая перевязка варикозов (резервный метод – склеротерапия).
- Внутривенное введение октреотида.
- Возможно проведение трансъюгулярного внутрипеченочного порто-системного шунтирования (TIPS).
Инфузионная терапия, включая переливание крови по мере необходимости, проводится для контроля гиповолемии и геморрагического шока
Пациентов с нарушениями свертываемости крови (например, со значительно повышенным МНО) можно лечить с использованием 1–2 единиц свежезамороженной плазмы, но это следует делать осторожно, так как большие объемы жидкости у пациентов без гиповолемии могут способствовать кровотечению из варикозных вен. При наличии цирроза печени с желудочно-кишечным кровотечением повышается риск бактерильной инфекции; показано профилактическое назначение антибиотиков – норфлоксацина или цефтриаксона
Т.к. при эндоскопии всегда удается выявить варикозное расширение вен, основные методы лечения представлены эндоскопическими вмешательствами. Эндоскопическому лигированию отдают предпочтение перед инъекционной склеротерапией. Параллельно следует назначать внутривенное введение октреотида (синтетического аналога соматостатина, который также можно применять).
Октреотид повышает спланхническое сосудистое сопротивление за счет подавления высвобождения сосудорасширяющих гормонов внутренних органов (например, глюкагона, вазоактивного интестинального полипептида). Стандартная доза составляет 50 мкг внутривенно болюсно, с последующим введением со скоростью 50 мкг/ч. Введение октреотида более предпочтительно, чем применявшихся ранее вазопрессина и терлипрессина – вследствие меньшей частоты нежелательных явлений.
Если, несмотря на принятые меры, кровотечение продолжается или рецидивирует, следует обратиться к неотложным вмешательствам по шунтированию крови из системы воротной вены в нижнюю полую, которые способствуют снижению давления в воротной вене и уменьшению интенсивности кровотечения. Среди неотложных процедур методом выбора является TIPS. Это инвазивное вмешательство под рентгеновским контролем, при котором из нижней полой вены в ветви воротной вены сквозь печеночную паренхиму проводится проволочный проводник. По ходу проводника производится расширение баллонным катетером и вводится металлический стент – искусственный порто-печеночный венозный шунт. Размер стента имеет важнейшее значение. Если он чрезмерно большой, есть риск развития порто-системной энцефалопатии вследствие большого потока портальной крови в системную циркуляцию. Если стент слишком мал, возникает риск его окклюзии. Хирургически сформированные порто-кавальные шунты, такие как дистальный спленоренальный шунт, работают аналогичным способом, однако эти вмешательства более травматичны и несут больший риск летального исхода.
Механическая компрессия кровоточащих варикозных узлов с помощью зонда Зенгштакена–Блэкмора или его аналогов несет высокий риск осложнений и не должна применяться как средство первого выбора. Все же зондовая тампонада выступает как средство спасения при задержке в выполнении TIPS. Зонд представляет собой гибкую назогастральную трубку, оснащенную одним желудочным и одним пищеводным баллоном. После введения зонда раздувают желудочный баллон воздухом определенного объема, затем вытягивающим усилием прочно устанавливают баллон напротив желудочно-пищеводного перехода. Нередко для остановки кровотечения достаточно установки этого баллона, но если оно продолжается, раздувают пищеводный баллон под давлением 25 мм рт.ст. Вмешательство причиняет достаточно большой дискомфорт и может приводить к перфорации пищевода и аспирации; во избежание этого нередко применяются эндотрахеальная интубация и внутривенная седация.
Трансплантация печени также способствует декомпрессии воротной вены, однако подходит только пациентам, уже включенным в Лист ожидания трансплантации печени.
Длительная терапия портальной гипертензии (с применением бета-блокаторов и нитратов) рассмотрена в соответствующем разделе. Может возникнуть необходимость лечения порто-системной энцефалопатии.
Для лечения кровотечения из варикозно расширенных вен желудка по причине тромбоза селезеночной вены (иногда это осложнение панкреатита) выполняют спленэктомию.
Этиология заболевания
- Основная причина — портальная гипертензия, возникает при патологических процессах в печени и печеночных сосудах;
- Цирротический процесс при вирусных гепатитах, туберкулёзе печени, паразитарных поражениях, алкоголизме;
- Сдавление воротной вены извне опухолевыми образованиями (доброкачественными и злокачественными), кистами, конкрементами при желчнокаменной болезни;
- Стойкое повышение системного артериального давления;
- Различные заболевания крови (коагулопатии, тромбоцитопеническая пурпура, гемофилии);
- Тромбофлебиты. Образующийся сгусток крови перекрывает просвет сосуда;
- Аномалия Киари;
- Расширение верхних пищеводный вен иногда возникает при заболеваниях щитовидной железы (выраженном диффузном зобе, новообразованиях);
- Лимфолейкоз;
- Хроническая сердечная недостаточность;
- Синдром Рандю-Ослера;
- Пищеводная ангиома;
- В редких случаях — врождённое заболевание, патогенез которого до конца не выяснен.
При патологических процессах в портальной системе нарушается кровоток в воротной вене, сброс крови происходит по образующимся коллатералям. Стенки пищеводных сосудов тонкие, при повышении в них давления они быстро увеличиваются в диаметре, принимают мешотчатые и гроздьевидные формы.
Чаще поражаются вены нижней трети пищевода и верхней части желудка.
В зависимости от степени венозных изменений различают следующие стадии варикоза:
- Диаметр не превышает 3 мм, вены имеют продольное направление;
- Диаметр до 5 мм, вены приобретают извитой характер, несколько выступают в просвет пищевода;
- Диаметр более 0,5 см, появление мешотчатых утолщений, которые заполняют полость пищеводной трубки.
Также существуют другие классификации патологии:
Эндоскопическая:
- 1 стадия — наблюдают единичные расширения эзофагеальных вен;
- 2 стадия — более выраженные ВРВ, расположатся, главным образом, в нижней трети пищеводной трубки;
- 3 стадия — варикозное расширенные сосуды выбухание в полость органа, сужают полость; слизистая над ними истончается и повреждается, образуются красные пятна;
- 4 стадия — множество ВРВ, существенно заполняющих просвет пищевода.
Классификация Зденек-Маржатка:
- 1 ст. — сосуды продольные, возвышение над поверхностью слизистой незначительное;
- 2 ст. — вены приобретают извитой характер, диаметр увеличен;
- 3 ст. — опухолевидные ВРВ.
Классификация Витенасому-Тамулевичюте:
- 1 степень — синеватые несколько расширенные вены до 3 мм;
- 2 степень — извилистые сосуды, расширения в форме узелков, диаметр достигает 5 мм;
- 3 степень — выбухание венозных узлов в полость пищевода;
- 4 степень — сильное сужение либо перекрытие эзофагеального просвета гроздьевидными, мешотчатыми ВРВ. Также характерно повреждение слизистой над участками варикоза в виде точечных геморрагий красного цвета.
Часто эзофагеальных варикоз сочетается с желудочным, для которого используется отдельное деление на стадии:
- 1 стадия — сосуды величиной до 5 мм, не различимые в слизистой при эндоскопическом исследовании;
- 2 степень — наличие полиповидных вен, расширенных, выдающихся в полость желудка;
- 3 степень — диаметр узлов более 10 мм.
Как лечат варикозное расширение вен пищевода
Лечению это заболевание не поддается. Поэтому все мероприятия направлены на устранение симптоматики, замедление развития болезни и предупреждение или остановка кровотечения.
В целях лечения, врачи рекомендуют больным ВРВП:
- подкорректировать стиль жизни. Уменьшить физические нагрузки, больше времени отдыхать;
- диагностировать первоначальную причину варикоза;
- кушать систематически, придерживаться диеты, если ее назначает доктор;
- постоянный прием препаратов, которые также назначает врач;
- повысить запас витаминов в организме;
- назначают переливание крови, и других компонентов, если началось кровотечение. В таком случае назначают препараты, которые останавливают кровь, зондом исследуют место разрыва стенки, на поврежденный участок наносят тромбин или другие средства;
- хирургическое лечение подразумевает кардинальный метод или паллиативный;
- применяя кардинальный метод, специалисты соединяют поврежденные сосуды. Также, в зависимости от состояния селезенки решают сохранять или удалять данный орган;
- паллиативным методом пережимают артерии селезенки, извлекают поврежденные сосуды, и часть пищевода, которая повреждена.
В случае внезапного кровотечения нужно обратиться в скорую помощь, делать это необходимо быстро. После того, как врачи проведут все манипуляции и остановят кровь, необходимо проконсультироваться с врачами узкой специализации.
Терапевтическое лечение ВРВП направлено на укрепление организма, путем приема витаминов, вяжущих средств, также назначают таблетки для понижения кислотности желудка.
В случае кровотечений, назначают переливание крови, плазмы или эритроцитов, водят золь. Пациент должен принимать препараты, которые восстанавливают кровь и способствуют сужению сосудов.
Если эти методы оказались бессильными, и кровотечение остановить не удалось или есть риск рецидива, назначают немедленную операцию. Используют такие методы:
- Шунтирование – врачи создают дополнительный путь тока крови, таким образом, облегчают нагрузку на поврежденный участок.
- Деваскуляризация – пораженный участок вырезают, на его место устанавливают протез.
- Обшивка вен – укрепление их стенок.
- Анастозом – соединение участков поврежденного сосуда.
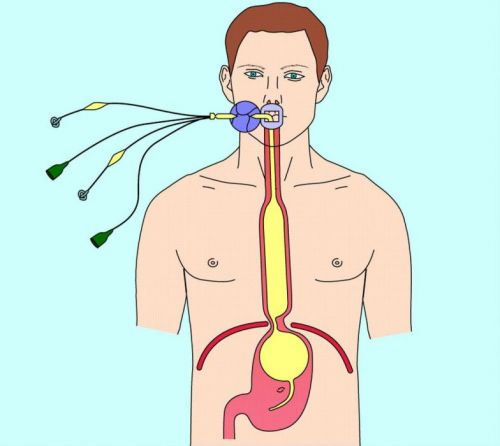
Достаточно распространен еще один метод хирургического лечения ВРВП баллонная тампонада. Врачи используют зонд Блэйкмора. С его помощью удается быстро остановить кровотечение в 90% случаях, результат зависит от правильности установки зонда.
Это метод имеет один значительный недостаток. Когда зонд извлекают, кровотечение может открыться снова. Зонд может находиться в организме около суток, ни в коем случае не больше.
Сейчас врачи, используя малоинвазивные эндоскопические процедуры, могут останавливать кровотечения. Есть два способа склерозирования вен пищевода при ВРВП:
- Интравизальный – введение необходимых препаратов через носовую полость.
- Паравазальный – введение лекарства непосредственно в поврежденный сосуд.
Осложнения и дальнейший прогноз
Самым опасным осложнением варикоза (ВРВП) является спонтанное кровотечение у пациента, которое может открыться в любой момент на поздних стадиях патологии.
Осложнение возникает по ряду причин:
- внезапный скачок давление;
- напряжение тела пациента;
- резкое поднятие тяжелого груза;
- язвенная болезнь пищевода;
- разрушение опухоли;
- длительная лихорадка;
- синдром Мэллори-Вейса у пациента.
Такое последствие, как кровоизлияние, часто приводит к гибели пациента, чье состояние осложнено другими болезнями печени, особенно циррозом. Даже если пациент выживет после первого кровотечения, его рецидив возможен уже через 1.5-2 года на поздних стадиях ВРВП.
В целом прогноз ВРВП 1 степени может быть достаточно благоприятным. Если больной своевременно обнаружит свое заболевание и примет необходимые меры, варикоз будет прогрессировать очень медленно и практически бессимптомно для пациента.
Эффективное лечение
Терапия заболевания может осуществлять в хирургическом или гастроэнтерологическом отделениях
Очень важно, лечить не только само патологическое состояние, но также воздействовать на причины его возникновения
Схема терапии
Больным активно проводится консервативное лечение, заключающееся в приеме антацидных средств (Альмагель, Ренни и др.), гемостатических медикаментов, гепатопротекторов и витаминов. Помимо этого, каждому пациенту следует соблюдать диету, лечебную физкультуру и полноценный отдых.
Развитие кровотечения из венозных сосудов служит показанием к переливанию свежезамороженной плазмы крови, назначению препаратов кальция и витамина К. Также необходимо проводить хирургическое лечение, заключающееся в эзофагоскопии, поиске источника кровоизлияния и проведения клипирования разорвавшегося сосуда или его электрокоагуляции.
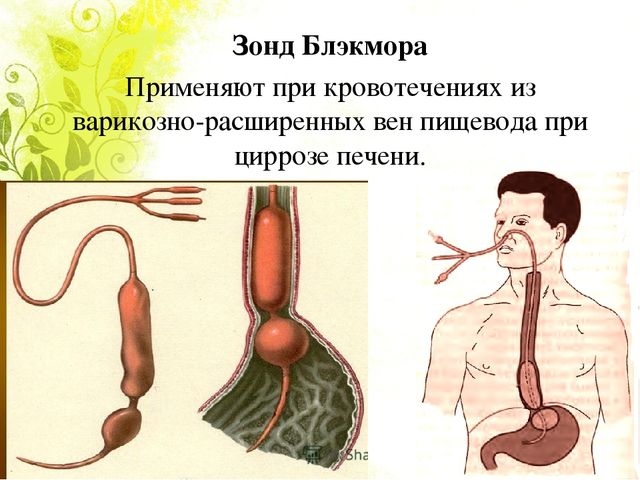
Постановка зонда Блэкмора
Эффективным методом терапии является постановка зонда Блэкмора, позволяющего сдавить кровоточащие вены и остановить внутреннее кровотечение. Несмотря на доступность указанных методов лечения в большинстве лечебных учреждений, смертность больных при кровоизлияниях сохраняется на уровне 50%.
Успешная остановка кровотечения является показанием к продолжению хирургического лечения. Консервативные методы при этом неэффективны. Операция заключается в наложении дополнительных шунтов между портальной системой и системой полой вены. Это позволяет разгрузить кровоток в кровеносных сосудах и существенно снижает риски рецидива кровоизлияния.
Выбор конкретного метода хирургического вмешательства всегда остается за врачом-хирургом, который после обследования больного определяет имеющиеся у него показания и противопоказания.
Самолечение при данном состоянии недопустимо, в связи с тяжестью заболевания и высокой летальностью на фоне развития внутреннего кровотечения.
Профилактические мероприятия
При развитии у больного варикозного расширения вен пищевода на фоне цирроза печени прогноз для пациента неблагоприятный, в связи с неизлечимостью основной патологии (цирроза) и высоким риском развития кровотечений. Даже при однократном кровоизлиянии из измененных сосудов прогноз существенно ухудшается. В данном случае ожидаемая продолжительность жизни человека – около четырех лет.
Профилактика болезни также существенно ограничена. Наиболее эффективно заниматься предупреждением и своевременной терапией болезней, способных привести к циррозу, в первую очередь алкоголизма и вирусных гепатитов.
Если же данные заболевания имеются у больного, то необходимо постоянно проходить медицинские осмотры, направленные на раннее выявление повышения давления в портальной вене, а также на диагностику варикозного расширения эзофагальных вен на начальных этапах развития заболевания.
Когда болезнь сформирована, больному следует скорректировать диету. Ни в коем случае не стоит есть грубые и твердые продукты, а также пить холодные или горячие жидкости. Подобные факторы могут спровоцировать развитие кровотечения из измененных сосудов.

Диета Стол №5
Для предупреждения этого также необходимо проводить профилактику рефлюкса содержимого желудка в пищевод. Для этого следует применять антациды (Альмагель, Ренни), препараты, снижающие кислотность желудочного сока (Омез, Омепразол) и спать с приподнятым головным концом кровати.
Варикозное расширение вен пищевода – грозное заболевание, характеризующееся неяркими и неспецифичными симптомами, однако представляющее серьезную угрозу для жизни пациента. Развитие кровотечения из расширенных сосудов в половине случаев приводит к гибели больного.
В связи с этим каждому человеку при появлении любых признаков заболевания необходимо сразу обращаться за медицинской помощью в лечебное учреждение. Специалисты смогут выявить причины изменений в венозной системе и подберут консервативные или хирургические методы терапии.
Симптоматика
При варикозе пищевода симптомы на ранних стадиях практически отсутствуют. Пациент долгое время может даже не подозревать о своей болезни, пока симптоматика не приобретает яркий характер. Заболевание может протекать совершенно бессимптомно, а может быть стремительным, но с общей симптоматикой. Чаще всего пациенты, которые не проходят регулярных обследований узнают об имеющейся патологии, когда возникает кровотечение. Стоит отметить, что выживаемость при открытых кровотечениях составляет около 50%.
Посетить врача нужно при следующих недомоганиях:
- Частая изжога.
- Чувство дискомфорта в грудине.
- Хроническая отрыжка.
- Дискомфорт при проглатывании еды.
- Учащенный пульс.
- Примесь крови в испражнениях.
Помимо этого пациенты могут чувствовать боль, чувство слабости, усталость и раздражительность. Данные симптомы характерны для многих заболеваний органов ЖКТ, а потому их нельзя игнорировать, ведь у здорового человека таких проявлений не бывает
Важно своевременно выявить и открывшееся кровотечение, ведь без специализированной помощи пациенту грозит смерть
Симптомы того, что пищевод постоянно кровоточит таковы:
- Общее недомогание.
- Бледность кожных покровов.
- Резкая потеря веса.
При обильном кровотечении у пациентов наблюдается сильное снижение артериального давления, рвота кровью и тахикардия. При данных симптомах нужно срочно вызвать скорую помощь. Только квалифицированное лечение может спасти жизнь при обильной потере крови. Риск разрыва сосудов пищевода при варикозе значительно возрастает при сильных физических нагрузках, резких скачках АД, обильном приеме пищи, лихорадочных состояниях, обострениях заболеваний ЖКТ.