Дисфагия пищевода: симптомы, принципы диагностики и лечения
Содержание:
- Лечение
- Классификация и симптоматика
- Дисфагия пищевода: симптомы
- Как лечить дисфагию?
- Overview
- Причины
- Как проявляется дисфагия?
- Профилактика
- Признаки заболевания
- Диагностика дисфагии
- Лечебные мероприятия
- Symptoms
- Диагностика дисфагии
- Образ жизни при рефлюкс-эзофагите
- Затруднение глотания у детей
- Causes
- Воспалительные заболевания и их признаки
Лечение
При спазме пищевода симптомы и лечение взаимосвязаны. При нервных расстройствах показано применение народных препаратов. Больному обязательно надо провести диагностику органов пищеварительного тракта с тем, чтобы можно было определить причину патологии и назначения нужной диеты и лекарств.
Немаловажную роль в лечении эзофагоспазма пищевода является правильно подобранная диета. Вот принципы правильного питания:
- Еда ни в коем случае должна не раздражать нежные оболочки пищевода и желудка. Поэтому блюда должны быть тушеными, вареными, пареными. Очень полезны пюреобразные блюда.
- Не нужно переедать. Оптимальное количество приемов пищи – 5.
- Надо питаться так, чтобы последний прием еды был примерно за 3 часа до сна.
- Исключаются крепкие напитки, черный шоколад, специи, острые блюда, маринады, соления, копчености и консервированные продукты.
- Запрещается употреблять мороженую или горячую еду: она должна быть только комнатной температуры.
Иногда помогает восстановить функцию нервной системы массаж, что помогает в снятии симптомов эзофагоспазма.
Показаны такие физиотерапевтические процедуры:
- микроволновое лечение;
- электрофорез;
- радоновые ванны;
- индуктолечение.
Необходимо, чтобы пациент придерживался определенной двигательной активности. Это особенно актуально в случаях, если его работа связана с длительным сидением.
Для устранения сопутствующих признаков болезни показана медикаментозная терапия. Назначаются такие лекарства:
- Для снижения кислотности применяется Креон, Омепразол (Омез).
- Для подавления приступов тошноты, рвоты показан Церукал.
- Альмагель, Ренни и другие антацидные препараты показаны для защиты слизистой от агрессивного воздействия кислоты.
- Хорошо снимают спазмы и нормализуют тонус мускулатуры антагонисты кальция – такие, как Нифедипин и другие.
- Чтобы не болели пищевод и желудок, назначаются Новокаин, Анестезин.
- Как средство срочной помощи применяется Атропин. Вводится внутривенно или внутримышечно.
Народные средства
Многих больных интересует, как снять спазм пищевода. Для этого вовсе не нужно пить лекарства. Существуют эффективные народные средства, снимающие судорожные сокращения указанной области пищеварительного тракта. Ниже представлены некоторые эффективные народные способы лечения болезни дома.
- Полезен отвар льняного семени, аниса, в который добавлен мед (на половину литра воды надо взять по столовой ложке этих компонентов). Принимать по 3 раза в сутки.
- Отвар из высушенных листьев подорожника и перечной мяты (с добавлением натурального меда). Пить его надо по столовой ложке утром до еды.
- Неврологический спазм хорошо снимает настойка пиона, пустырника или валерианы. Пить эти препараты надо по 15 капель до еды.
- Хорошо снимают спазмы и успокаивают ванны, в которые добавлен отвар из смеси пустырника, липового цвета, мелиссы, валерианы. Дополнительно в воду добавляют несколько капель натурального эфирного масла – иланг-иланга, апельсина или чайного дерева. Продолжительность водных процедур – до 20 минут, а температура воды должна варьироваться в пределах от 37 до 40 градусов.
- Иногда нормализуют состояние пищеварительной системы, снимают рефлюкс дыхательные упражнения. Медленное, размеренное дыхание иногда помогает предотвратить дальнейшее развития спазма.
- С этой же целью подойдет жевательная мятная резинка, леденец.
- Занятие несложными упражнениями, бегом помогают нормализовать функцию пищевода. Обычно регуляция двигательной активности помогает избежать дальнейшего приема медикаментозных препаратов.
Итак, спазмы в пищеводе могут случаться у человека достаточно часто. Хотя в большинстве случаев они проходят, и пациент выздоравливает, все же не нужно оставлять болезнь без внимания. Коррекция рациона и медикаментозное лечение по назначению врача помогают вернуть здоровое состояние пищевода.
- Желудок
- Кишечный тракт
- Пищеварение
Классификация и симптоматика
Симптоматика дисфагии обусловлена не только провоцирующей причиной, но также зависит от степени и глубины ее развития – вовлечением в процесс тех или иных мышц пищевода и смежных с ним областей.
Посему дисфагия классифицируется, подразделяясь на:
- орофарингеальную;
- эзофагеальную;
- крикофарингеальную;
- не связанную с деятельностью пищеводной мускулатуры.

Первый (орофарингеальный) уровень – это область ротоглотки, откуда глотаемому куску трудно переместиться в пищевод вследствие ли патологии мускулатуры данной зоны, расстройства ее нервной регуляции, либо изменений, возникших в окологлоточных структурах.
Эзофагеальная дисфагия (чисто пищевода) может иметь 3 уровня:
- верхний;
- средний;
- нижний.
Обусловлена она либо механически трудной проходимостью пищевода, не связанной с деятельностью его мышц, либо расстройством функционирования последних, обусловленных той или иной причиной. Механическим препятствием может быть опухоль, рубец от ожога пищевода и аналогичные факторы.
Дисфункцию же могут вызывать как интоксикация микробными ядами, так и вегетативный невроз или иные поводы. В случае дисфункции круговой мускулатуры верхнего пищеводного жома говорят о дискоординации на крикофарингеальном уровне, или о крикофарингеальной дискоординации.
Последняя группа причин – это передавливание пищевода извне, как в случае с его пережатием аневризмой аорты и другими аналогичными вариантами.
В зависимости от серьезности ситуации описываются 4 степени дисфагии:
- первая – не проглатывается твёрдая пища;
- вторая – при невозможности проглатывания твёрдой пищи еда в состоянии пюре (полужидкая и мягкая) проходит пищевод свободно;
- третья – пищевод проходим исключительно для жидкостей;
- четвертая – проглатывание абсолютно неосуществимо, тяжело глотать даже слюну.
Дисфагии любой этиологии проявляются в невозможности проглатывания пищи (проглатываемое не проходит дальше глотки и возвращается в рот). Либо проглатывание осуществляется, но вызывает ощущение «подавливания», остановки пищевого кома на одном из уровней горла.
Крайняя степень ощущений – это острая боль в центре грудины, сравнимая с сердечной.
Дисфагия пищевода: симптомы
Дисфагия пищевода чаще всего вызывается эзофагеальными заболеваниями, болезнями органов ЖКТ, патологией органов средостения.
Острая пищеводная дисфагия возникает в результате:
- аллергического отека (отек Квинке);
- обтурации инородным телом.
Причины пищеводной дисфагии:
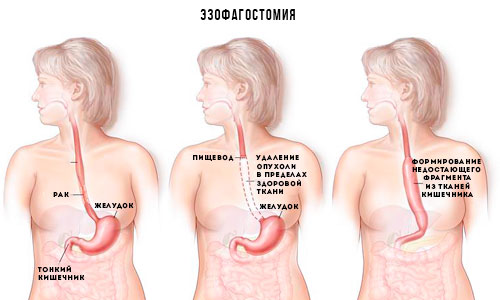
- Сужение просвета пищевода вызывает рак пищевода (так же проявляется рак желудка с локализацией в кардии), ГЭРБ. Рубцовые сужения возникают после химических ожогов, лучевой терапии при торакальной онкологии.
- При сдавливании пищевода опухолями органов грудной клетки (рак легкого, бронхов), увеличенными лимфоузлами средостения, параэзофагеальной грыжей пищеводного отверстия диафрагмы, кардиальной патологией с выраженной гипертрофией миокарда.
- Нарушение координированного сокращения мышц пищевода может быть признаком ахалазии, тотального спазма пищевода, сахарного диабета, склеродермии.
- К нарушению перистальтики пищевода могут привести инфекционные болезни (туберкулез), неконтролируемым приемом некоторых препаратов (антагонисты кальция, нитраты).

Симптомы дисфагии пищевода:
- в начальной стадии заболевания больные жалуются на затруднения при глотании сухой, твердой пищи;
- появляются ретростернальные боли, слюнотечение, нередко изжога, сухой кашель, осиплость голоса;
- по мере прогрессирования симптомы нарастают, появляются затруднения при проглатывании мягкой пищи, а затем и жидкостей.
Как лечить дисфагию?
Лечение дисфагии начинается с установления ее причины и заключается в устранении основного заболевания. В преобладающем числе случаев происходит в условиях медицинского стационара, поскольку больной нуждается в постоянном медицинском наблюдении и искусственном введении питательных веществ, например, посредством капельниц. Первоочередной целью является восстановление глотательной функции и предотвращение осложнений, но незамедлительно необходимо предпринимать меры лечения основного заболевания и устранения агрессивных факторов.
Коррекция моторных нарушений, в которой часто и заключается лечение, может производиться стимулирующими или тормозящими моторику средствами. Среди них прокинетики, домперидон, антихолинергические средства, блокаторы кальциевых каналов, миотропные спазмолитики, пролонгированные нитраты.
Неэффективность консервативных методик определяет необходимость проведения оперативного вмешательства, миотомии.
Лечение непременно дополняется рекомендациями по тщательному пережевыванию пищи, обычно применима диета №1. Кроме того, пациенту разъясняется суть его заболевания, модифицируются любые психологические изменения, провоцирующие дисфагию. Уместно назначение антидепрессантов и психотерапии, больным со спастическими расстройствами показаны релаксанты гладкой мускулатуры, инъекции ботулотоксина, пневматическая дилатация.
Overview
Difficulty swallowing (dysphagia) means it takes more time and effort to move food or liquid from your mouth to your stomach. Dysphagia may also be associated with pain. In some cases, swallowing may be impossible.
Occasional difficulty swallowing, which may occur when you eat too fast or don’t chew your food well enough, usually isn’t cause for concern. But persistent dysphagia may indicate a serious medical condition requiring treatment.
Dysphagia can occur at any age, but it’s more common in older adults. The causes of swallowing problems vary, and treatment depends on the cause.
 Esophagus
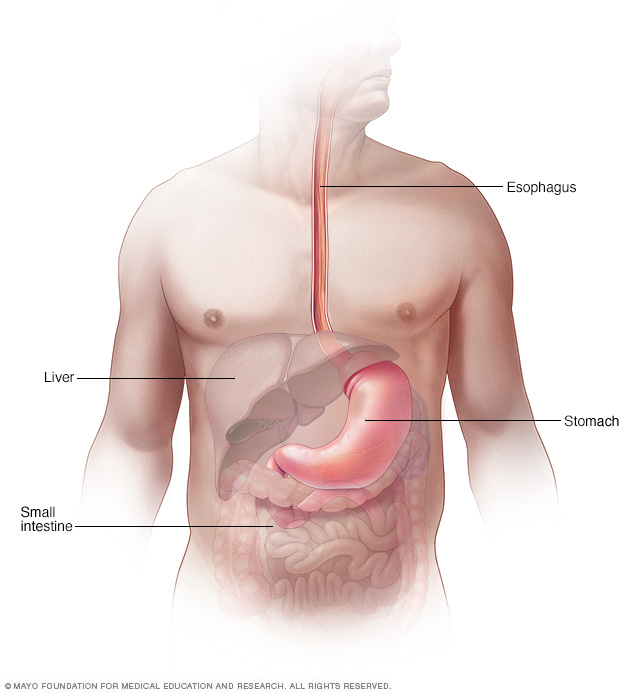
Esophagus
The esophagus is a muscular tube that connects your mouth and your stomach. Rings of muscle (sphincters) in the upper and lower portions contract and relax to allow food and liquid to pass.
Причины
Дисфагия может возникать вследствие целого ряда заболеваний:
- Рака глотки или доброкачественных опухолей. При этом кроме трудностей с глотанием появляются дискомфортные ощущения в горле, глотание сопровождается болью, которая отдается в область уха.
- Глоточного «кармана» — обычно данная патология имеет врожденный характер, слизистая оболочка при этом выпячивается и образует карман. Сопровождается трудностями с глотанием, неприятным запахом изо рта, на шее видно выпячивающийся мешок.
- Инсульта – в этом случае дисфагии сопутствуют прочие признаки: асимметрия мышц лица, паралич конечностей, затрудненное понимание или воспроизведение речи, спутанность сознания.
- Энцефалита – дисфагия развивается вследствие нарушенного сознания (неадекватности, возбуждения или стопора), повышенной температуры и прочих признаков поражения мозга: пониженного давления, нарушенного дыхания.
- Ботулизма – при этом в глазах у пациента двоится, человек не в состоянии прочесть текст, характерны широкие зрачки, которые не реагируют на свет. Как правило, сопровождается утрудненным дыханием. В случае ботулизма показатели давления и температуры не меняются.
- Миастении – присутствует слабость мышц лица, человеку сложно жевать, слабость мышц рук и ног.
- Болезни Паркинсона – здесь на первом плане находятся двигательные и психические нарушения, характерно наличие тремора.
- Рассеянного склероза – кроме дисфагии может возникать: нечеткость зрения, парестезии, нарушения речи, слабость верхних и нижних конечностей, когнитивные нарушения.
- Синдрома Гийена-Барре – в начале заболевания повышается температура, после – появляются болевые ощущения в руках и ногах. Затем сокращается объем движений в конечностях, возможно развитие паралича, который поднимается от ног вверх и захватывает мышцы груди и живота.
Как проявляется дисфагия?
Нарушение глотания может отмечаться у человека в том случае, если у него развились болезни пищевода, глотки, а также органов, расположенных вблизи. Нарушение функции глотания иногда влекут за собой проблемы в работе нервной системы, а также причины психологического характера. Если нарушение акта глотания и прохождения пищи по пищеводу усугубляется, то у больного постепенно может развиваться дефицит питательных веществ в организме, а в тяжелых случаях — и истощение. В таких случаях питание при нарушении глотания необходимо корректировать.
Процесс глотания предполагает поочередное сокращение и расслабление мышц, которое в итоге ведет к тому, что пища через глотку, а дальше через пищевод попадает в желудок. При дисфагии эти процессы нарушаются.
Боль при глотании пищи часто сопровождается и другими особенностями. Из-за того, что проявляется боль в горле при глотании, человек может кашлять, вследствие чего пища оказывается в носоглотке. Иногда пища может возвращаться обратно и выливаться через нос. Сильную боль при глотании часто сопровождает изжога, ощущение напряжения, постоянное слюноотделение. В тот момент, когда пища проходит сквозь пищевод, человеку может казаться, что возникает при глотании боль в кадыке. Иногда при этом появляется ощущение удушения, а при некоторых разновидностях дисфагии чувствуется при глотании боль в груди. В области грудины появляется дискомфорт: при этом человеку кажется, что комок пищи остановился в пищеводе и дальше продвинуться не может. Позже ощущается боль в пищеводе при глотании пищи. Если боль в гортани при глотании чувствуется на протяжении более чем одной недели, нужно обратиться к врачу, чтобы не упустить начало серьезного заболевания.
Следует отметить, что боль в шее при глотании может отмечаться и при вирусных инфекциях — гриппе или простуде. В таком случае дисфагия сопровождается и другими симптомами. Это острая боль в горле, повышенная температура тела, боль в мышцах, слабость и др.
Профилактика
Меры, направленные на предупреждение дисфагии:
- периодическое обращение к медицинским специалистам с целью обследования;
- коррекция хронической патологии;
- правильное питание;
- активный образ жизни;
- отказ от вредных привычек.
Дисфагия чаще всего начинается с «безобидных» симптомов, и не всех настораживает поперхивание во время еды или трудности при проглатывании пищи (особенно твёрдой и сухой). Учитывая многочисленные причины возникновения синдрома, при первых жалобах необходимо сразу обращаться к врачу. Это поможет не только избежать грозных осложнений, но и спасти жизнь некоторым пациентам.
Признаки заболевания
Недуги, которым сопутствуют отрыжка и состояние кома в горле, бывают очень серьёзными и если их не предупредить, они способны вызывать осложнения со здоровьем.
Эзофагит
Эзофагит поражает слизистую оболочку пищевода, сопровождается такими симптомами:
- затруднённым глотанием;
- изжогой;
- воспалением;
- болью в глотке;
- ощущением, что в горле застряла кость;
- рвотой и тошнотой.
Причины недуга:
- инфекции (грибковые, вирусные);
- ожоги гортани (щёлочью, кислотой, спиртом);
- физические травмы пищевода (вызванные введением зонда или после лучевой терапии);
- желудочно-пищеводный рефлюкс (рефлюкс-эзофагит).
Гастроэзофагеальная рефлюксная болезнь
При рефлюксной болезни состояние сопровождается спонтанным выбросом в пищевод желудочного содержимого.В результате происходит поражение пищевода с такими последствиями:
- кислая отрыжка;
- изжога;
- острая боль в горле;
- рвота;
- обильное слюноотделение.
Причины развития заболевания:
- лишний вес;
- беременность;
- уменьшение тонуса пищевода;
- язва двенадцатиперстной кишки;
- переедание;
- употребление острой, жирной, газированной пищи.
Невроз
Нервно-психические расстройства, называемые неврозом, проявляются такими симптомами:
- психоэмоциональными (повышенная возбудимость);
- соматическими (симптом может быть выражен болью при глотании);
- поведенческими (опасение узнать о смертельном заболевании, боязнь встать на весы, др.).
Симптомы:
- икота;
- спазм гортани;
- перехват дыхания;
- не усвоение еды (обратный рефлекс и отрыжка);
- сухость во рту.
Онкология
Тревожные симптомы при раке желудка или пищевода следующие:
- отрыжка;
- изжога;
- икота.
Во время распространения кислотной среды из желудка по пищеводу человек испытывает жжение в области пищеварительного тракта. Отрыжка выходит не контролируемо, имеет гнилостный запах разложившейся пищи.
При таких симптомах необходимо немедленно обращаться к врачу, поскольку злокачественное новообразование показано к удалению хирургическим путём.
Прием медикаментов
Многие медикаменты содержат в составе компоненты, раздражающие слизистую. При длительном и бесконтрольном их употреблении происходит воспаление желудочно-кишечного тракта.
Рекомендации:
- нужно заменить препараты;
- проводить параллельное восстановление нормального функционирования ЖКТ гомеопатическими средствами;
- не назначать агрессивные препараты, действующие раздражающе на слизистую и провоцирующие отрыжку и комок в горле;
- в инструкции таблеток и микстур надо внимательно читать противопоказания и возможные побочные симптомы.
Очень полезным считается зелёный чай, с добавлением:
- душицы;
- мяты;
- липы;
- чабреца.
Отличным эффектом обладают горячие ванны с маслами:
- эвкалипта;
- лаванды;
- хвои;
- розмарина.
Совмещение заболеваний
При выявлении совмещения заболеваний прибегают к комплексной терапии с включением средств от отрыжки и кома в горле.
К ним относятся как медикаментозные препараты, так и домашние отвары:
- Ренни;
- Гастал;
- Мотилак;
- спазмолитики;
- Ингалипт;
- Гексорал;
- корень аира;
- картофельный отвар.
Отрыжка и ком в горле после еды
Если эти явления беспокоят не часто, не связаны с болезнями ЖКТ и возникают только после еды, то отдельной терапии не нужно.
Надо скорректировать приём пищи:
- исключить вредные привычки (табак, пиво);
- не использовать жвачку;
- не переедать;
- не торопиться;
- тщательно пережёвывать;
- не разговаривать;
- не есть на бегу.
Желудок
Заболевания желудка, язва, гастрит, сопровождаются затруднённым глотанием и неприятной отрыжкой.
В этом случае имеет место воспаление, раздражение, наличие болезненного синдрома.
Назначаются такие средства:
- Фестал;
- Альмагель;
- Викалин.
Щитовидная железа и нехватка йода
Проблемы со щитовидной железой наблюдаются:
- при недостаточном содержании йода в организме;
- различных воспалительных процессах;
- диффузном токсическом зобе.
При обнаружении болезни рекомендуются йодосодержащие препараты, лекарства, облегчающие состояние, снимающие сопутствующие неприятные симптомы отрыжки и кома.
Перечень предлагаемых средств:
- Йодомарин;
- Микройодид;
- Калия йодид;
- Тироксин;
- Эритромицин.
Шейный остеохондроз
Остеохондроз шейных позвонков диагностируется при травмах или защемлениях верхнего отдела позвоночника, поэтому ощущается боль при глотании и комок в горле.
Остеохондроз шейных позвонков лечится:
- физиотерапией;
- массажем;
- иглоукалыванием.
Вегето-сосудистая дистония
При ВСД диагностируются:
- спазм гортани;
- сухость во рту;
- онемением языка;
- ком в горле;
- затруднённое глотание.
При этой болезни подбирается врачебная программа, связанная с укреплением:
- нервной системы;
- сосудов;
- сердца.
При ВСД принимают растительные седативные препараты:
- пустырник;
- валериана;
- боярышник.
Диагностика дисфагии
Сам синдром дисфагии диагностических трудностей обычно не вызывает. Все усилия врачей направлены на выявление заболевания, вызвавшего дисфагию. В плане диагностики проводят следующие обследования:
- Фарингоскопия – это метод позволяет выявить причины ротоглоточной дисфагии: глосситы, тонзиллиты, новообразования, инородные тела. Фарингоскопия дополняется непрямой ларингоскопией, метод позволяет выявить патологию надгортанника.
- Рентгеноскопия с контрастированием пищевода позволяет выявить нарушения моторики пищевода, дивертикулы.
- ЭФГС выявляет очаги воспаления, участки подозрительные на онкопатологию. При необходимости проводят биопсию ткани для морфологического исследования.
- Длительное измерение рН среды внутри пищевода – это наиболее достоверный метод для выявления ГЭРБ, проводят пищеводную манометрию (для определения нарушений в работе НСП).
- Лабораторные методы исследования неспецифичны:
- в периферической крови может определяться небольшой лейкоцитоз, анемия, повышение СОЭ;
- в венозной крови чаще всего наблюдается снижение общего белка, диспротеинемия;
- тестирование кала на скрытую кровь.
С целью выявления неврологической патологии проводят углубленное неврологическое обследование. Если клиническая диагностика вызывает сомнения, проводится инструментальная диагностика:
- КТ головного мозга;
- МРТ;
- ЭЭГ.
При подозрении на кардиальную и пульмональную патологию проводят:
- рентгенографию грудной клетки;
- ЭКГ;
- эхокардиографию.
Лечение дисфагии проводят после окончательной постановки диагноза.
Лечебные мероприятия
После подтверждения диагноза индивидов интересует вопрос о том, как снять спазмы желудка и пищевода. Если не выявлена точная причина недуга, то медики не рекомендуют проводить лечение самостоятельно. Терапия подразумевает использование:
- лекарств;
- физиотерапевтических процедур;
- соблюдение диеты;
- изменение образа жизни;
- лекарственных трав.
Если имеется основное заболевание ЖКТ, провоцирующее эзофагоспазм, то первоначально лечение следует начинать с него, чтобы предупредить появление новых приступов. Далее рассмотрим более подробно, чем лечить спазм пищевода рефлекторный. Для этого применяют препараты разных фармакологических групп:
- Антациды, или противокислотные – защищают слизистую пищеварительного канала.
- Стимуляторы моторики ЖКТ – содействуют прохождению комка пищи благодаря улучшению перистальтики мышечной трубки.
- Спазмолитики – убирают спазм.
- Альгинаты – обволакивают слизистую, защищая ее от агрессивной соляной кислоты.
- Седативные – успокаивающее действие на ЦНС.
- Антидепрессанты, транквилизаторы и лекарства, нормализующие сон – назначают при необходимости.
- Анальгетики и анестетики – оказывают местный обезболивающий эффект.
- Витамины группы B.
Вышеперечисленные медикаменты, дозы и схемы лечения подбирает лечащий доктор индивидуально.
Рассмотрим, как снять спазмы желудка и пищевода с помощью физиотерапевтического лечения. Оно направлено на нормализацию функций нервной системы и включает:
- Электрофорез с анестетиком – на пораженный орган воздействует постоянный электрический ток совместно с лекарственным средством, что позволяет ослабить болевые ощущения.
- Радоновые ванны – благодаря им снижается чувствительность нервных окончаний.
- Гальванизация – посредством электродов подается ток с постоянной частотой, небольшой силы и малого напряжения. В результате чувствительность нервных волокон ослабевает. Этот метод особо эффективен при спазме пищевода, который возник на фоне остеохондроза.
- Теплые ванны с отварами лекарственных трав, обладающих седативным действием.
- Индуктотерапия – воздействие высокочастотного электромагнитного поля с преобладанием магнитной составляющей. Исключительность этой манипуляции в том, что в мышечном слое образуется тепло, в итоге снижается тонус и устраняется спазм пищевода. Как его снимать можно еще? Особо важна физическая активность, т. е. выполнение несложных упражнений, направленных на укрепление позвоночного столба и нормализацию работы ЦНС.
Фитотерапевтическое лечение подразумевает использование лекарственного растительного сырья, обладающего разными эффектами:
- противовоспалительный – девясил;
- седативный – пион, валериана, пустырник;
- спазмолитический – ромашка, шалфей, мята.
К альтернативным методам лечения относится:
- Иглорефлексотерапия. Курс лечения – до десяти дней, трижды в год.
- Медицинская гипнотерапия.
- Психотерапевтические способы – пескотерапия, аутогенная тренировка по Шульцу, арт-терапия.
Массаж определенных точек, которые находятся на срединной линии груди – это еще один нестандартный способ лечения спазма пищевода. Как его снимать этим методом? Расположение точек следующее:
- под шейной ямкой;
- между грудью;
- между первой и второй точкой (на равном расстоянии от каждой).
Эти зоны массируют косточками пальцев, делая вращательные движения по часовой стрелке в течение пяти минут. Отмечается, что при выполнении этой манипуляции у индивида появляются сильные болевые ощущения. Существует мнение, что это нормальное явление, и по истечении двадцати минут интенсивного воздействия на эти точки боль полностью исчезнет.
Все вышеперечисленные способы дают хороший результат.
Symptoms
Signs and symptoms associated with dysphagia may include:
- Having pain while swallowing (odynophagia)
- Being unable to swallow
- Having the sensation of food getting stuck in your throat or chest or behind your breastbone (sternum)
- Drooling
- Being hoarse
- Bringing food back up (regurgitation)
- Having frequent heartburn
- Having food or stomach acid back up into your throat
- Unexpectedly losing weight
- Coughing or gagging when swallowing
- Having to cut food into smaller pieces or avoiding certain foods because of trouble swallowing
When to see a doctor
See your doctor if you regularly have difficulty swallowing or if weight loss, regurgitation or vomiting accompanies your dysphagia.
If an obstruction interferes with breathing, call for emergency help immediately. If you’re unable to swallow because you feel that the food is stuck in your throat or chest, go to the nearest emergency department.
Диагностика дисфагии
Сам синдром дисфагии диагностических трудностей обычно не вызывает. Все усилия врачей направлены на выявление заболевания, вызвавшего дисфагию. В плане диагностики проводят следующие обследования:
- Фарингоскопия – это метод позволяет выявить причины ротоглоточной дисфагии: глосситы, тонзиллиты, новообразования, инородные тела. Фарингоскопия дополняется непрямой ларингоскопией, метод позволяет выявить патологию надгортанника.
- Рентгеноскопия с контрастированием пищевода позволяет выявить нарушения моторики пищевода, дивертикулы.
- ЭФГС выявляет очаги воспаления, участки подозрительные на онкопатологию. При необходимости проводят биопсию ткани для морфологического исследования.
- Длительное измерение рН среды внутри пищевода – это наиболее достоверный метод для выявления ГЭРБ, проводят пищеводную манометрию (для определения нарушений в работе НСП).
- Лабораторные методы исследования неспецифичны:
- в периферической крови может определяться небольшой лейкоцитоз, анемия, повышение СОЭ;
- в венозной крови чаще всего наблюдается снижение общего белка, диспротеинемия;
- тестирование кала на скрытую кровь.
С целью выявления неврологической патологии проводят углубленное неврологическое обследование. Если клиническая диагностика вызывает сомнения, проводится инструментальная диагностика:
- КТ головного мозга;
- МРТ;
- ЭЭГ.
При подозрении на кардиальную и пульмональную патологию проводят:
- рентгенографию грудной клетки;
- ЭКГ;
- эхокардиографию.
Лечение дисфагии проводят после окончательной постановки диагноза.
Образ жизни при рефлюкс-эзофагите
Прежде чем приступить к лечению рефлюкс-эзофагита, необходимо избавиться от тех пристрастий и привычек, которые привели к недостаточности кардии. Это означает, что необходимо прислушаться к несложным рекомендациям и строго выполнять все врачебные советы:
- Диетотерапия – это одна из главных составляющих в лечении больных ЖКТ. Больным необходимо строго придерживаться рекомендованной диеты, исключив из меню все запрещенные продукты. Пища должна быть теплой, вареной (или приготовленной на пару), мягкой. Питаться надо регулярно, часто, небольшими порциями, чтобы предотвратить заброс из желудка в пищевод.
- Больному РЭ необходимо всячески избегать физических и психических перенапряжений, стрессовых ситуаций. Однако полностью отказаться от физической активности нельзя (можно посещать бассейн, совершать пешие прогулки).
- Необходимо обеспечить полноценный 8 часовой ночной сон. Спать лучше на специальной клиновидной подушке от ГЭРБ, один конец которой приподнят на двадцать сантиметров над уровнем кровати, что предотвращает обратный ход желудочного содержимого и позволяет спать правильно.
- Отказаться от алкоголя и курения.
Все эти советы необходимо выполнять и после стихания клинических проявлений, так они являются профилактикой повторных обострений.
Затруднение глотания у детей
Главными причинами дисфагии у детей являются различные патологии нервной системы, к примеру, такие как детский церебральный паралич (особенно высоки риски появления данного состояния в случае паралича одновременно обеих рук и ног).
Очень высокие риски и у детей, страдающих от атетоза (постоянных непроизвольных движений), которые зачастую отличаются врожденным характером. Возможно развитие трудностей с глотанием и при болезнях мышц, в случае расщелины позвоночника, аномалии Арнольда-Киари. К дисфагии могут приводить врожденные аномалии в развитии пищевода и глотки, синдром Россолимо-Бехтерева.
Клинически дисфагия у детей проявляется следующими симптомами:
- малыш потребляет очень малый объем пищи;
- длительное время берет грудь или потребляет смеси;
- после питья и приема пищи возникает кашель и краснеет лицо;
- во время кормления шея и голова пребывают в необычном положении;
- возможно появление одышки, хотя она может быть не сильно выраженной при небольшом объеме пищи, попадающей в трахею;
- появляются смесь или молоко на носу.
Стоит насторожиться в случае частых пневмоний и бронхитов, появления астмы, если близкие родственники не страдают от нее. Все это также может свидетельствовать о проблемах с иннервацией пищевода.
Causes
Swallowing is complex, and a number of conditions can interfere with this process. Sometimes the cause of dysphagia can’t be identified. However, dysphagia generally falls into one of the following categories.
Esophageal dysphagia
Esophageal dysphagia refers to the sensation of food sticking or getting hung up in the base of your throat or in your chest after you’ve started to swallow. Some of the causes of esophageal dysphagia include:
- Achalasia. When your lower esophageal muscle (sphincter) doesn’t relax properly to let food enter your stomach, it may cause you to bring food back up into your throat. Muscles in the wall of your esophagus may be weak as well, a condition that tends to worsen over time.
- Diffuse spasm. This condition produces multiple high-pressure, poorly coordinated contractions of your esophagus, usually after you swallow. Diffuse spasm affects the involuntary muscles in the walls of your lower esophagus.
- Esophageal stricture. A narrowed esophagus (stricture) can trap large pieces of food. Tumors or scar tissue, often caused by gastroesophageal reflux disease (GERD), can cause narrowing.
- Esophageal tumors. Difficulty swallowing tends to get progressively worse when esophageal tumors are present.
- Foreign bodies. Sometimes food or another object can partially block your throat or esophagus. Older adults with dentures and people who have difficulty chewing their food may be more likely to have a piece of food become lodged in the throat or esophagus.
- Esophageal ring. A thin area of narrowing in the lower esophagus can intermittently cause difficulty swallowing solid foods.
- GERD. Damage to esophageal tissues from stomach acid backing up into your esophagus can lead to spasm or scarring and narrowing of your lower esophagus.
- Eosinophilic esophagitis. This condition, which may be related to a food allergy, is caused by an overpopulation of cells called eosinophils in the esophagus.
- Scleroderma. Development of scar-like tissue, causing stiffening and hardening of tissues, can weaken your lower esophageal sphincter, allowing acid to back up into your esophagus and cause frequent heartburn.
- Radiation therapy. This cancer treatment can lead to inflammation and scarring of the esophagus.
Oropharyngeal dysphagia
Certain conditions can weaken your throat muscles, making it difficult to move food from your mouth into your throat and esophagus when you start to swallow. You may choke, gag or cough when you try to swallow or have the sensation of food or fluids going down your windpipe (trachea) or up your nose. This may lead to pneumonia.
Causes of oropharyngeal dysphagia include:
- Neurological disorders. Certain disorders — such as multiple sclerosis, muscular dystrophy and Parkinson’s disease — can cause dysphagia.
- Neurological damage. Sudden neurological damage, such as from a stroke or brain or spinal cord injury, can affect your ability to swallow.
- Pharyngoesophageal diverticulum (Zenker’s diverticulum). A small pouch that forms and collects food particles in your throat, often just above your esophagus, leads to difficulty swallowing, gurgling sounds, bad breath, and repeated throat clearing or coughing.
- Cancer. Certain cancers and some cancer treatments, such as radiation, can cause difficulty swallowing.
Воспалительные заболевания и их признаки
Наиболее часто в этой группе встречается хронический эзофагит. Длительное раздражение нижнего отдела пищевода желудочным содержимым приводит к развитию воспалительного процесса.
Основные признаки:
- изжога, усиливающаяся в определенном положении тела;
- болезненность при глотательных движениях;
- частая мучительная икота;
- кислая отрыжка.
В верхних отделах причиной воспаления становятся катаральные явления в глотке или кандидоз. В этом случае к перечисленным симптомам добавляются:
- тяжесть при продвижении пищевых масс;
- першение и жжение в заглоточном пространстве и за грудиной;
- возникновение эрозий на слизистой пищевода.
Хроническим воспалительным заболеванием считается болезнь Крона пищевода и желудка. Патология имеет генетическую предрасположенность и может поражать любой отдел пищеварительного тракта. Эндоскопическим путем выявляются характерные признаки – мелкие язвы, которые клинически проявляются эпизодическим кровотечением. При лабораторном исследовании возможно выявление анемии.