Поверхностные вены: строение, расположение, функции
Содержание:
- Патогенетические особенности развития заболевания
- Первая помощь при открытой травме
- Варикоз внутренних органов
- Поверхностные вены нижних конечностей
- Строение и назначение клапанной системы
- Глубокие вены ног
- Нет потока без мышечного насоса
- Глубокие вены ног
- Симптомы
- Опасность ретикулярного варикоза
- 1, Топография брюшины в среднем и нижнем этажах брюшной полости. Большой сальник. Боковые каналы, брыжеечные синусы, их стенки.
- Поверхностные вены ног
- Лечение в зависимости от вида тромбоза
- Что представляет собой артериальное давление
- Почему возникает гипотензия
- Диагностика
- Разновидности заболевания
Патогенетические особенности развития заболевания
Как указывают анатомические особенности вен нижних конечностей существует две их основные разновидности периферические и глубокие сосудистые сплетения. В зависимости от того какая локализация вен нижних конечностей, происходит отток крови от мышечных тканей на различные по глубине уровнях.
Отличительной чертой венозных сосудов от артериальных является слабая интенсивность развития мышечного слоя и наличие клапанных структур в их просвете. Малая сила мышечных сокращений не позволяет самопроизвольно качать кровь от нижних конечностей в обратном направлении. Отток крови производится в результате сокращений мышечной мускулатуры, кровь выталкивается в верх, а клапанные структуры предотвращают обратную регургитацию крови.
Варикозная болезнь вен развивается в результате нарушения нормального физиологического оттока крови от мышц нижних конечностей. В патогенезе такого состояния принимает участие нарушение клапанного аппарата венозных сосудов. При поражении клапанных структуры вен нижних конечностей венозная кровь выталкивается не только вверх, но и происходит обратный ток. Данный патологический процесс приводит к повышению давления в кровеносных сосудах и как результат расширение и деформация их стенок.
Деформированные поверхности оболочек венозных сосудов развиваются также на фоне повышенной стимуляции сосудодвигательного центра, что оказывает большую нагрузку на вены. Если не устранить патогенетические механизмы и лечение проводить не на ранней стадии может понадобиться проведение хирургического удаления поврежденных сосудов так как их стенки будут уже не функционально способны.
Этиологические факторы, провоцирующие развитие варикоза в нижних конечностях
Варикоз нижних конечностей относится к заболеваниям, этиология которых может быть самой разнообразной, в основном она связана с повышенными нагрузками на нижние конечности.
К основным предрасполагающим факторам развития заболевания относятся:
- наличие в анамнезе жизни генетических аномалий строения сосудистого русла, наличие подобной патологии у ближайших биологических родственников;
- во время беременности происходит повышение нагрузки на нижние конечности и происходит сдавливание основных ветвей сосудистого русла увеличенной беременной маткой. При беременности симптоматические признаки отечности и появление деформаций сосудов считается распространенным явлением;
- резкое или постепенное повышение общей массы тела, ожирение первой, второй и третей степени. При повышенной массе тела, резко повышается риск развития атеросклероза сосудов нижних конечностей и жировой деформации венозных сосудов;
- не соблюдение активного образа жизни, длительно пребывание в не подвижном состоянии особенно в положении стоя повышается давление на сосудистые стенки, мышечная сократительность сведена к минимуму, венозная помпа в таком случае прекращает функционировать;
- использование тесной одежды приводит к сдавливанию поверхностных венозных сосудов и как результат повышение нагрузки на глубоко расположенные вены;
- неправильное питание также играет характерную роль в развитии данной патологии. Из-за неправильного режима и качества питания постепенно нарушается всасывающая функция кишечник. Расстройство кишечного пищеварения приводит к нарушению всасывания необходимых для организма питательных веществ, включая витамины, отвечающие за активную регенерацию сосудистой стенки;
- гормональные препараты применяемые с целью проведения лечебных мероприятий и как метод оральной контрацепции.
Первая помощь при открытой травме
Что делать, если повреждена вена и ткани, и кровь непрерывно вытекает наружу? Прежде всего, следует вызвать «Скорую». Обширное венозное кровотечение без своевременного медицинского вмешательства угрожает потерей большого объема крови и закупоркой кровяного сосуда пузырьками воздуха (воздушная эмболия).
До приезда бригады пострадавшему нужно оказать экстренную помощь. Прежде всего, следует определить поврежденный участок и попытаться остановить кровотечение. Для этого использовать жгут (при отсутствии заменить ремнем, поясом и т.п.) и перевязочный материал (медицинские спецпакеты, марлю и бинт, любую чистую материю).
Алгоритм действий:
Конечность с лопнувшей веной поднять вверх и, подложив под нее подручные средства, зафиксировать в таком положении.
С помощью перевязочного материала плотно (важно!) забинтовать рану. Ниже участка повреждения крепко затянуть бинт, чтобы перекрыть естественную циркуляцию венозной крови снизу вверх.
Сдавливающий жгут (ремень) накладывается на несколько сантиметров ниже участка кровотечения поверх одежды
Если конечность оголена, под жгут необходимо подложить любую ткань. Обязательно зарегистрировать на бумаге время проведения процедуры. Пережимать конечность можно не более полутора часов. В противном случае может начаться омертвение тканей. Бумагу с зафиксированным временем подложить под жгут.
Использование жгута обязательно при артериальном кровотечении. При повреждении вены применять жгут целесообразно, когда кровь не останавливается после наложения повязки.
Варикоз внутренних органов
Варикозная болезнь может затронуть не только конечности или половую сферу мужчины, но и внутренние органы. Здесь опасность кроется в том, что патология остается долго незамеченной, так как она не визуализируется, а выявляется только после инструментального обследования. Чаще всего варикоз внутренних органов, за исключением геморроя, не рассматривается как самостоятельное заболевание, так как встречается в комплексе со специфическими болезнями определенного органа.
Варикоз пищевода
Патология распространяется на вены, которые расположены непосредственно на пищеводе. Система кровообращения в этой области достаточна сложная и связана с воротной веной, артериальными ветвями бронхов, грудной аортой.
Признаки варикозного поражения пищевода
При таких отклонениях пациент жалуется на:
- боль и тяжесть в области грудной клетки;
- одышку;
- изжогу;
- проблемы с глотанием.
Дальнейшее развитие заболевание провоцирует возникновение анемии и слабости. Больной может рвать кровью, а стул приобретает черный цвет. Такие признаки свидетельствуют о внутреннем кровотечении, что нередко случается при варикозе пищевода.
Варикозное заболевание желудка
Заболевание считается достаточно опасным, так как не обнаруживается до появления опасных симптомов типа:
Такие признаки говорят о тяжелом течении варикоза, которое достигло стадии повреждения вен.
Симптомы варикоза желудка
Также больные фиксируют слабость, учащенное сердцебиение на фоне пониженного артериального давления.
Врачи рекомендуют всем пациентам, имеющим проблемы с желудком или перенесшим операции на нем проходить как минимум раз в полгода диспансеризацию с инструментальным обследованием, что позволит вовремя выявить опасные изменения сосудов.
Поверхностные вены нижних конечностей
Поверхностные ВНК отвечают за отведение крови от пальцев и плюсневой части стопы, поэтому локализация поверхностных вен нижних конечностей ограничена стопой и голеностопом. В перечень кровеносных ПВНК, расположенных по верхней (передней) части ноги входят:
- тыльные пальцевые сосуды;
- тыльная дуга стопы;
- медиальная краевая трубка;
- латеральная краевая трубка.
С одной стороны поверхностные ВНК граничат c венулами пальцев на ногах и стоп, а с другой соединяются с большой и малой подкожными протоками.
С нижней стороны стопы поверхностная сеть представлена подошвенными пальцевыми протоками, впадающими в подошвенную дугу. Далее сосуды соединяются с медиальной и латеральной подошвенными трубками, которые впадают в заднюю большеберцовую.
Диаметр этой группы кровеносных протоков составляет от 1,5 до 3 мм. Из-за небольшой протяженности в них меньше клапанов, но стенки достаточно плотные и эластичные за счет большого количества ретикулярных и коллагеновых волокон, а также спирально расположенных мышечных клеток.
Поверхностные ВНК хорошо просматриваются под тонкой кожей стоп, которая практически лишена подкожной клетчатки. Они выглядят как синеватые дорожки, и при сильной нагрузке на ноги могут набухать и становиться выпуклыми.
Строение и назначение клапанной системы

Она занимает значимое положение в анатомической карте кровеносной системы нижних конечностей, так как образует правильно направленное течение жидкости.
Внизу конечности имеют клапаны в максимальной концентрации, которые встречаются с интервалом в 8-10 см.
Особенности аорто-бедренного шунтирования
Сами образования являются двустворчатыми наростами из клеток соединительной ткани. Состоят из:
- клапанных створок;
- валиков;
- примыкающих частей венозных стен.
Прочность элементов позволяет им выдерживать нагрузку до 300 мм.рт.ст., но с годами их концентрация в сосудистой системе падает.
Работают клапаны так:
- Волна движущейся жидкости падает на образование, и его створки закрываются.
- Нейронное оповещение об этом поступает на мышечный сфинктер, в соответствии с которым последний расширяется до нужных габаритов.
- Края элемента распрямляются, и он может обеспечить полную блокировку кровяного наплыва.
Глубокие вены ног
Система нижней полой вены берет начало из вен пальцев, венозной дуги подошвы и тыла стопы.
Из венозной дуги тыла стопы кровь натекает в глубокие передние большеберцовые вены (ПББВ).
Из венозной дуги подошвы родятся задние большеберцовые (ЗББВ) и малоберцовые вены (МБВ).
Глубокие вены голени следуют с артерией по две, редко по четыре и более; сливаются перед ПкВ.
ПББВ лежат в переднем мышечном ложе голени; сквозь межкостную перепонку сливаются в ЗББВ.
Внутренние и наружные краевые вены подошвы в пяточном канале сформируют два ствола ЗББВ.
ЗББВ на н/3 голени сразу за мышечной фасцией, далее между сгибателями и трехглавой мышцей.
МБВ восходит от задненаружной пятки, выше между МБК и длинным сгибателем большого пальца.
На в/3 голени глубокие вены сливаются, так зарождается короткий ствол подколенной вены (ПкВ).
Дренаж камбаловидной и икроножной мышцы в камбаловидные и икроножные (суральные) вены.
Близко к суставной щели коленного сустава камбаловидные и икроножные вены сливаются в ПкВ.
ПкВ лежит кзади от ПкА, от перехода на бедро называется поверхностной бедренной веной (ПБВ).
ПБВ от места слияния с глубокой бедренной веной (ГБВ) называется общей бедренной веной (ОБВ).
ОБВ собирают кровь с нижних конечностей, продолжаются в наружные подвздошные вены (НПдВ).
На L5 НПдВ и внутренняя подвздошная вена (ВПдВ) сливаются в общую подвздошную вену (ОПдВ).
На L4 ОПдВ сливаются в нижнюю полую вену (НПВ); НПВ идет справа от аорты, не имеет клапанов.
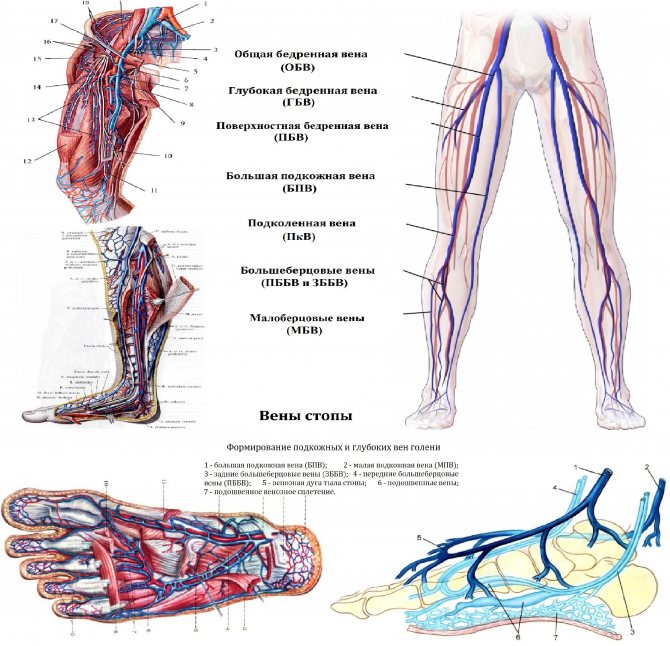
Нет потока без мышечного насоса
Мышцы помогают крови подняться к сердцу
Помимо клапанов, так именуемый мышечный насос гарантирует, что кровь транспортируется против силы тяжести от ног до сердца.
Глубокие вены в ноге окружены мышцами, которые автоматически активируются при перемещении ног или при ходьбе и, которые вместе формируют мышечный насос. При движении мышцы живота сокращают и сжимают вены, находящиеся между ними, этим вынуждая кровь, которую они содержат, течь вверх в направлении сердца. Клапаны предотвращают любой противоток крови в неправильном направлении.
Поэтому мышцы действуют на вены как насос. В зависимости от местоположения вен, работают различные мышцы: ступней, лодыжек и коленных суставов, крайне важные икроножные мышцы и мышцы бедра.
Чтобы кровь поднималась эффективно, нужно постоянно находится в движении. От подошвы ног до икр и бедер, мышцы должны сокращаться.
Глубокие вены ног
Система нижней полой вены берет начало из вен пальцев, венозной дуги подошвы и тыла стопы.
Из венозной дуги тыла стопы кровь натекает в глубокие передние большеберцовые вены (ПББВ).
Из венозной дуги подошвы родятся задние большеберцовые (ЗББВ) и малоберцовые вены (МБВ).
Глубокие вены голени следуют с артерией по две, редко по четыре и более; сливаются перед ПкВ.
ПББВ лежат в переднем мышечном ложе голени; сквозь межкостную перепонку сливаются в ЗББВ.
Внутренние и наружные краевые вены подошвы в пяточном канале сформируют два ствола ЗББВ.
ЗББВ на н/3 голени сразу за мышечной фасцией, далее между сгибателями и трехглавой мышцей.
МБВ восходит от задненаружной пятки, выше между МБК и длинным сгибателем большого пальца.
На в/3 голени глубокие вены сливаются, так зарождается короткий ствол подколенной вены (ПкВ).
Дренаж камбаловидной и икроножной мышцы в камбаловидные и икроножные (суральные) вены.
Близко к суставной щели коленного сустава камбаловидные и икроножные вены сливаются в ПкВ.
ПкВ лежит кзади от ПкА, от перехода на бедро называется поверхностной бедренной веной (ПБВ).
ПБВ от места слияния с глубокой бедренной веной (ГБВ) называется общей бедренной веной (ОБВ).
ОБВ собирают кровь с нижних конечностей, продолжаются в наружные подвздошные вены (НПдВ).
На L5 НПдВ и внутренняя подвздошная вена (ВПдВ) сливаются в общую подвздошную вену (ОПдВ).
На L4 ОПдВ сливаются в нижнюю полую вену (НПВ); НПВ идет справа от аорты, не имеет клапанов.
Симптомы
Если лопнул сосуд на ноге, синяк образуется практически сразу. Пятно может быть от нескольких миллиметров до размера ладони. Кровоизлияние под кожу может быть признаком серьезного заболевания. Если оно возникает без связи с ушибом, следует обратиться к врачу. Синяк исчезает постепенно в течение 2 — 4 недель, меняя цвет с черно-синего до красноватого и желто-зеленого.
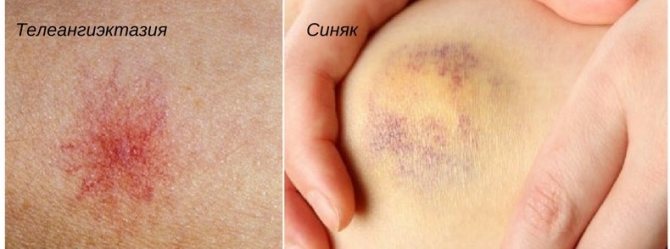
Как выглядит лопнувший сосуд на ноге: если пострадали мелкие сосуды, появляются точечные кровоизлияния – петехии. Кровь может скапливаться под кожей, образуя гладкое пятно – пурпуру. При ушибе образуется большой кровоподтек – экхимоз (синяк). Расширенная сосудистая сеть, состоящая из мелких капилляров, называется телеангиэктазией, но такие сосуды обычно не лопаются, вызывая лишь косметический дефект. Это обычно бывает при варикозе.
Опасность ретикулярного варикоза
Во многих случаях больные не обращают внимания на сосудистые звездочки и не спешат к врачу. Симптоматики практически нет, поэтому женщины списывают видимость вен на косметический дефект.
Если не начать лечение на начальной стадии, разовьется клапанная недостаточность глубоких магистральных вен. Особенно опасен ретикулярный варикоз притоков БПВ. Большая подкожная вена проходит вдоль медиальной стороны ног и соединяется с бедренной веной. По мере деформации клапанов БПВ развивается варикозная болезнь.
При длительном игнорировании проблемы сосудистая сеточка углубляется и усиливается риск трофических язв.
1, Топография брюшины в среднем и нижнем этажах брюшной полости. Большой сальник. Боковые каналы, брыжеечные синусы, их стенки.
Средний
этажбрюшинной
полости расположен книзу от поперечной
ободочной кишки и ее брыжейки, переходит
в нижний этаж, находящийся в полости
малого таза. Между правой латеральной
стенкой брюшной полости, с одной стороны,
слепой и восходящей ободочной кишкой
— с другой находится околоободочная
борозда, sulcusparacolicusdexter,
которую
также называют правым
боковым каналом.
Левая околоободочная борозда, sulcusparacolicussinister(левый
боковой канал),
находится между левой стенкой брюшной
полости слева, нисходящей ободочной и
сигмовидной ободочной кишкой справа.
Часть
среднего этажа брюшинной полости,
ограниченная справа, сверху и слева
ободочной кишкой, делится брыжейкой
тонкой кишки на две довольно обширные
ямки — правый и левый брыжеечные
синусы (пазухи). Правый
брыжеечный синус,
sinusmesentericusdexter.
Стенки
правого брыжеечного синуса образованы
справа — восходящей ободочной кишкой,
сверху — корнем брыжейки поперечной
ободочной кишки, слева — корнем брыжейки
тонкой кишки. В глубине этого синуса
находятся конечный отдел нисходящей
части двенадцатиперстной кишки и ее
горизонтальная (нижняя) часть, нижняя
часть головки поджелудочной железы,
отрезок нижней полой вены, правый
мочеточник, сосуды, нервы и лимфатические
узлы.
Левыйбрыжеечныйсинус,
sinus
mesentericus sinister. Границами
левого брыжеечного синуса служат слева
— нисходящая ободочная кишка и брыжейка
сигмовидной ободочной кишки, справа —
корень брыжейки тонкой кишки. Внизу
этот синус ясно выраженной границы не
имеет и свободно сообщается с полостью
таза (с нижним этажом брюшинной полости).
В пределах левого брыжеечного синуса
располагаются восходящая часть
двенадцатиперстной кишки, нижняя
половина левой почки, конечный отдел
брюшной аорты, левый мочеточник, сосуды,
нервы и лимфатические узлы.
Париетальный
листок брюшины
образует складки и углубления — ямки.
Эти углубления — место возможного
образования забрюшинных грыж.
Так,
между двенадцатиперстно-тощим изгибом
справа и верхней дуоденальной складкой
слева имеются небольшой величины верхнее
и нижнее дуоденальные углубления,
recessusduodenalessuperioretinferior.
В
месте впадения подвздошной кишки в
слепую брюшина образует складки,
ограничивающие верхнее
и
нижнее
илеоцекальные углубления, recessusileocaecalessuperioretinferior.
В
нижнем
этажебрюшинной
полости брюшина, спускающаяся в полость
малого таза, покрывает не только верхний
и частично средний отделы прямой кишки,
но и органы мочеполового аппарата.
У мужчин
между мочевым пузырем и прямой кишкой
образуется прямокишечно-пузырное
углубление, excavatiorectovesicalis,
ограниченное
по бокам прямокишечно-пузырными
складками, plicaerectoveslcdles.
У женщин между маткой и прямой кишкой
образуется прямокишечно-маточное
углубление, excavatiorectouterina.
Оно
ограчено по бокам прямокишечно-маточными
складками, plicaerectouterinae.
Между
маткой и мочевым пузырем образуется
пузырно-маточное
углубление, excavdtiovesicouterina.
Длинная
складка брюшины, получила название
большого
сальника, omentummajus,
который
по происхождению является задней
(дорсальной) брыжейкой желудка. Четыре
листка брюшины большого сальника
срастаются по два в две пластинки —
переднюю и заднюю, которые срастаются
с брыжейкой поперечной ободочной кишки.
Поверхностные вены ног
Из кожной венозной дуги тыла стопы зарождаются подкожные большая и малая вены (БПВ и МПВ).
При сетевидной форме строения выделяют ствол БПВ и МПВ, притоки являют сеть подкожных вен.
Бассейн большой подкожной вены
БПВ восходит кпереди внутренней лодыжки, вдоль края ББК, сзади внутреннего мыщелка на бедро.
БПВ лежит на аддукторах бедра, у паховой связки прободает решетчатую фасцию, сливается в ОБВ.
Сафено-феморальное соустье (СФС) всякого человека располагается строго в определенном месте.
В 90% случаев БПВ имеет остиальный и преостиальный клапаны на 0-1,5 и 1,5-8,5 см пониже СФС.
Постоянные подкожные притоки сливаются в БПВ близко к СФС; порядок против часовой стрелки:
ПДБПВ, ЗДБПВ, наружная срамная, нижняя надчревная и огибающая подвздошную кость вены.
Поверхностная фасция расслаивается на два листка и образует фасциальный футляр (ФФ) для БПВ.
Сегмент БПВ от с/3 бедра до колена при аплазии отсутствует, при гипоплазии сужается менее 3 мм.
При аплазии БПВ под микроскопом находят сегмент вены с трехслойной стенкой, но без просвета.
При гипо- и аплазии верхний и нижний сегменты БПВ связывает крупный надфасциальный приток.
Продолженные притоки параллельные БПВ именуют добавочными большими подкожными венами:
- передняя добавочная большая подкожная вена (ПДБПВ),
- поверхностная добавочная большая подкожная вена (ВДБПВ),
- задняя добавочная большая подкожная вена (ЗДБПВ).
Вверху добавочные вены в ФФ; ПДБПВ сливается в БПВ у СФС, ВДБПВ и ЗДБПВ – ниже на 5-10 см.
ПДБПВ начинается снаружи голени и позади колена поднимается на переднюю поверхность бедра.
Поверхностная добавочная большая подкожная вена протекает надфасциально строго поверх БПВ.
ЗДБПВ начинается сзади колена и поднимается по внутренней стороне бедра, до середины вне ФФ.
На бедре продолженные притоки перпендикулярные БПВ именуются окружающими бедро венами:
- задняя окружающая бедро вена (ЗОБВ),
- передняя окружающая бедро вена (ПОБВ).
Некоторое количество надфасциальных передних и задних притоков сливаются в БПВ на н/3 бедра.
Частые притоки БПВ на голени — подколенная, задняя арочная (ЗАВ) и передняя арочная (ПАВ) вены.
Подколенная вена дренирует кожу и подкожную клетчатку области спереди под коленным суставом.
ЗАВ берет начало за внутренней лодыжкой, на голени поднимается прямо, близко в/3 сливает в БПВ.
ПАВ зарождается на наружной лодыжке, поднимается на голень, на границе с/3 и в/3 сливает в БПВ.
У каждого из людей добавочных, окружающих бедро и арочных подкожных притоков бывает много.
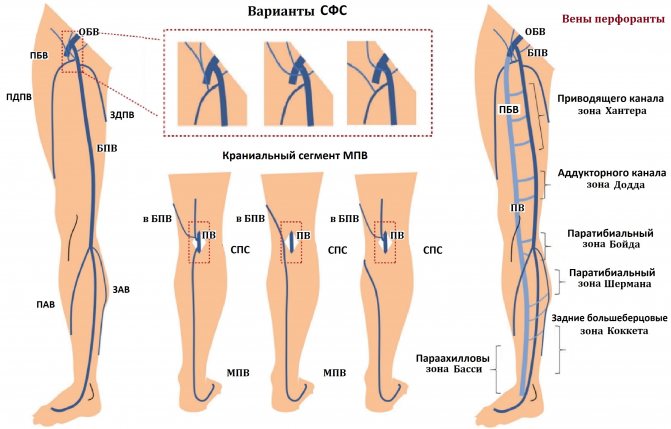
Бассейн малой подкожной вены
МПВ входит на голень сзади наружной лодыжки, в с/3 следует между брюшками икроножной мышцы.
Связь МПВ с системой глубоких вен через сафено-поплитеальное соустье (СПС) очень разнообразная.
В 25% случаев МПВ сливается в ПкВ на уровне суставной щели колена, но чаще впадает куда захочет.
В с/3 голени встречается двоение, троение, пятирение МПВ в ФФ; сдвоенные вены увязаны связками.
При гипоплазии сегмента МПВ в в/3 голени большая порция крови сливается в любую суральную вену.
При аплазии сегмента МПВ на в/3 голени вся кровь через межсафенный периток направляется в БПВ.
Краниальный сегмент МПВ тянется до вершины подколенной ямки, сливается очень многовариантно:
- в глубокие вены через задне-наружный перфорант (Hach);
- в ЗДПВ с помощью колено-бедренной вены (Джиакомини);
- в БПВ напрямую и окольно через межсафенные перитоки;
- иногда кончает свободно в подкожном жире позади бедра;
- редко сливает в седалищную вену под ягодичной складкой.
Можно разглядеть только расширенные притоки МПВ; разнообразную сеть трудно классифицировать.
Важные обязанности исполняют межсафенные вены — поперечные перитоки связывают МПВ и БПВ.
Часто встречаются перитоки от МПВ в ЗАВ ниже медиальной лодыжки и над ахилловым сухожилием.
Постоянная вена на с/3 голени от МПВ направляется сливаться в БПВ, прямо или окольно через ЗАВ.
При рефлюксе по МПВ становится видно расширенные и варикозно извитые межсафенные перитоки.
Лечение в зависимости от вида тромбоза
Лечить тромбоз вен нижних конечностей можно консервативно и оперативно: все зависит от степени поражения сосудистого русла, общего состояния пациента. Консервативные методы помогают смягчить течение болезни, но радикально саму проблему тромбообразования, риск развития серьезных осложнений не решают. Суть медикаментозного лечения тромбоза (тромбофлебита) – улучшение микроциркуляции, восстановление реологических свойств крови.
Основной задачей является профилактика дальнейшего тромбообразования, фиксация тромба к эндотелию, купирование воспаления, воздействие на тканевой обмен. Основным условием терапии считается функциональный покой конечностей, что предупреждает тромбоэмболию. Поэтому в раннем периоде заболевания пациентам обязателен постельный режим с возвышенным положением пораженной ноги: если поражена голень – до четырех суток, при подвздошно–бедренном тромбозе – 12 дней.
Тромбы в ногах при закупорке глубоких вен лечат антикоагулянтами при строгом лабораторном контроле гомеостаза. Тромболитики, которые способны в первые часы развития тромбоза (тромбофлебита) растворить формирующиеся сгустки: Стрептокиназа, Урокиназа – действуют эффективно, но имеют множество побочных эффектов, поэтому назначаются только по жизненным показаниям, коротким курсом. В первые часы, как правило, используют гепарин или фраксипарин по индивидуальной схеме.
К окончанию первой недели лечения пациент переводится на непрямые антикоагулянты – блокаторы синтеза витамин К – зависимых факторов свертывания крови. При этом их назначают за пару дней до отмены гепаринотерапии, снижая дозу гепарина в два раза. Эффективность лечения контролируется анализами крови на время кровотечения, время свертывания, протромбиновый индекс (ПТИ), международное нормализованное отношение (МНО).
Для улучшения микроциркуляции, реологических свойств крови внутривенно вводят Пентоксифиллин (Трентал). В результате купируется гипоксия тканей, тормозится агрегация тромбоцитов и эритроцитов, усиливается фибринолиз, что уменьшает вязкость крови. Трентал оказывает слабое миотропное, сосудорасширяющее действие, обладает инотропным эффектом, подавляет воспаление и адгезию лейкоцитов к эндотелию, балансирует окислительно-восстановительные реакции.
Восстанавливают кровоток и за счет балансировки текучести крови средствами типа Реополиглюкина.
Лечение тромбоза нижних конечностей в результате закупорки поверхностных вен сводится к тем же самым принципам. Отличается только дозировка препаратов. Кроме того, дополнительно используются средства, повышающие тонус сосудов ангиопротекторы (Детралекс, Троксевазин, Флебодиа), купирующие боль (Найз, Нурофен, Кеторол), показано ношение компрессионного трикотажа. Операция – крайняя мера в этом варианте.
При тромбозе поверхностных вен радикально может устранить проблему эндовенозная лазерная облитерация. Это один из наиболее современных методов хирургического лечения. Суть – запечатывание просвета вен пучком лазера высокой температуры. Операция амбулаторная, не требует надрезов, в вену вводят специальное оборудование, которое прекращает процесс тромбообразования в ней.
Другая инновация – минифлебэктомия, удаление пораженных вен через мини-отверстия. Операция амбулаторная, период реабилитации минимален, легко переносится.
При поражении артерий ног – операция наиболее предпочтительна. Оперативное лечение обязательно при возникновении риска тромбоэмболии легочной артерии. Консервативная терапия только дополняет его, как и обязательное лечение первопричины тромбоза.
Выбор способа восстановления кровотока зависят от характера патологического процесса.
При остром тромбофлебите поверхностных вен операцию проводят при росте тромба по большой подкожной вене выше уровня средней трети бедра. Выполняют кроссэктомию. Летальных исходов практически не отмечалось.
При остром тромбозе глубоких вен нижних операцию проводят в случае признаков флотации головки тромба на УЗИ. Выбор операции зависит от границ тромба. Выполняют перевязку сосудов или эмболэктомию. В ряде случаев практикуют установку кава-фильтра, который будет останавливать сгустки, но эта методика редкая.
Что представляет собой артериальное давление
Именно об артериальном давлении часто приходится слышать обывателям, поэтому ему уделяют самое большое внимание. Действительно, артерии являются важными сосудами, нормальное функционирование которых жизненно необходимо для человека
Нормальное артериальное давление показывает, что кровь может снабжать кислородом и питательными элементами весь организм.
Все кровеносные сосуды делятся на вены и артерии. Когда по ним проходит кровь, создается давление. Артериальное давление появляется в результате работы красной жидкости, проходящей по артериальным сосудам, причем его показатели зависят от степени эластичности этих сосудов. Известно, что мышцы нашего сердца выполняют сокращение не менее 60 раз в минуту при нормальной жизнедеятельности. Такой показатель необходим для того, чтобы все тело успешно снабжалось питательной жидкостью.
При измерении артериального давления регистрируют систолический и диастолический показатели. Первый показатель — это систолическое артериальное давление. Его нормой считается 120 мм рт. ст. Для диастолического давления норма составляет 80 мм рт. ст. Когда происходит увеличение давления, регистрируют систолу. При снижении давления и расслаблении сердечной мышцы регистрируется диастолическое артериальное давление.
Почему возникает гипотензия
Низкое артериальное давление (гипотензия) не является опасным для человека. Однако люди, испытывающие гипотензию, ощущают слабость в теле. Часто возникает головокружение, снижается концентрация и растет утомляемость. Поэтому гипотензия способна причинять большой дискомфорт. Самыми неприятными последствиями этого явления считается снижение интеллектуальной активности. С гипотензией сталкиваются девушки, при этом Всемирная организация здравоохранения утверждает, что низкий уровень давления составляет 100/60 мм рт. ст. для женщин и 110/70 мм рт.ст. для мужчин. Стоит отметить, что некоторые чувствуют себя вполне комфортно даже при постоянной гипотензии.
Диагностика
Для того чтобы диагностировать заболевание, используют следующие инструментальные методы:
- Допплерография и дуплексное сканирование вен (получение изображения кровеносного сосуда с помощью ультразвукового исследования).
- Соноэластография (оценка плотности тканей с помощью ультразвука).
- Компьютерная томография или ангиография (получение подробного изображения кровеносных сосудов и оценка характера кровотока).
- Рентгенография грудной клетки. Ее необходимо проводить пациентам с тромбофлебитом нижних конечностей для оценки состояния легочной артерии и предотвращения развития тромбоэмболии.
К лабораторным методам исследования при тромбофлебите нижних конечностей относят общий анализ крови, а также коагулограмму, протромбиновый индекс, агрегацию тромбоцитов и фибриноген.
Тромбофлебит поверхностных вен дифференцируют со следующими заболеваниями:
- Болезнь Винивартера – Бюргера. Заболевание поражает вены и артерии по типу мигрирующего тромбофлебита. По ходу вен возникают узелковые уплотнения, над которыми наблюдается припухшая покрасневшая кожа. Количество их постепенно увеличивается, они появляются на новых участках конечностей и груди. Болезнь хроническая, она периодически обостряется, появляются тромбы. Пульс на артериях нижних конечностей не прощупывается.
- Узелковый периартериит. Это аллергическое заболевание, при котором происходит поражение мелких сосудов. Размер их может достигать горошины, они плотные и болезненные. Постепенно они исчезают, а затем снова появляются.
- Лимфангит. Заболевание отличается от тромбофлебита тем, что по ходу воспаленных сосудов определяются узкие болезненные полосы бледно-розового оттенка, которые берут свое начало от острого гнойного процесса, расположенного в области ступни, и заканчиваются в области воспаленных, увеличенных и болезненных региональных лимфатических узлов. Уплотнение и болезненность вен отсутствует, а пациента беспокоят жжение, напряжение и зуд по ходу лимфатических сосудов.
При тромбофлебите глубоких вен нижних конечностей нужно исключить следующие болезни:
- Тромбоэмболия. Представляет собой закупорку сосуда тромбом. Она начинается внезапно, при этом возникает резкая прогрессирующая боль, бледность кожных покровов, похолодание и оцепенение больной ноги. Кожные вены спадают, а чувствительность и пульс ниже закупорки исчезают. Происходит омертвение ноги, при котором наблюдается четкая граница, располагающаяся на уровне закупорки.
- Болезнь Рейно. Возникает очень редко, симметрично поражая обе конечности. У пациента наблюдаются боль, спазм, перемежающаяся хромота после переохлаждения или сильных эмоциональных потрясений.
Разновидности заболевания
Строение венозной системы является очень сложным и включает в себя крупные, средние, мелкие, ретикулярные сосуды, капилляры.
Деформация вен на нижних конечностях может проявиться как на всех участках этой системы, так и на некоторых ее областях.
Исходя из того какие сосуды подверглись изменениям, разбирают следующие виды варикоза на ногах (фото ниже):
- Ретикулярный.
- Сегментарный.
- Магистральный (в бассейне большой либо малой подкожных вен).
- Перфорантный.
Подробного рассмотрения ввиду особенностей протекания патологического процесса требует каждый вид варикоза нижних конечностей (фото прилагается).
Ретикулярный
Данный вид недуга характеризуется поражением ретикулярных вен, диаметр которых не больше 2 мм. Эти сосуды имеют синий либо зеленый цвет и часто переплетаются в виде сеточек, линий, звездочек. Располагаются они сразу под кожным покровом.
Возникает такое явление чаще всего на боковой поверхности бедра в виде сеточек синеватого оттенка.
Проявление ретикулярного варикоза: разновидности сосудистых сеточек и звездочек
Опасным не является, поскольку серьезных осложнений оно не вызывает. К тому же болевые и дискомфортные ощущения не наблюдаются.
Единственное неудобство – некрасивый внешний вид ног, из-за чего сильно страдают представительницы женского пола.
Справка. Косметический варикоз – неофициальный название, которое получила данная форма патологии.
Для устранения косметического дефекта в медицине применяются такие методы как микрофлебэктомия, склерозирование пеной и склеротерапия лазером.
L o a d i n g . . .
Сегментарный
Сегментарный варикоз (слева) и здоровые вены (справа)
Происходит поражение одной либо нескольких протоковых вен размером от 3 мм и больше в диаметре.
При этом отсутствует патологический ток крови в обратном направлении (рефлюкс) в системах большой и малой подкожных вен, в том числе через перфорантные сосуды.
Справка. Сегментарный вид заболевания часто наблюдается на ранних его стадиях.
При лечении обычно используются безоперационные методы, например, склеротерапия. Для устранения проблемы обычно требуется несколько сеансов такой терапии и месяц каждодневного применения компрессионного белья.
Альтернативой такому лечению может послужить проведение сегментарного хирургического вмешательства в амбулаторных условиях с использованием местного наркоза.
Магистральный
Варикоз большой (слева) и малой (справа) магистальной вены
Отмечается поражение ствола большой либо малой подкожной вены с возникновением недостаточности клапанов, в результате чего развивается расширение протоковых вен.
Также отмечается возникновение выраженного стволового рефлюкса.
Он является основным механизмом динамичного развития этого типа болезни и диагностическим критерием.
Терапия подобного варикозного расширения на ногах (фото представлено в данном разделе) заключается в применении малоинвазивных технологий.
Особенную актуальность такая терапия имеет при неосложненных и незапущенных формах патологии. Поэтому чем раньше обратиться больной за помощью к специалисту, тем результативнее окажется терапия.
Справка. Магистральный недуг с поражением малой вены встречается не так часто, в то время как поражение большой вены – распространенное явление.
Перфорантный
Необходимо оперативное вмешательство
Перфорантные вены – важная составляющая часть сосудистой системы кровоснабжения в нижних конечностях человека.
Справка. Перфорантные вены соединяют глубокие сосуды с поверхностными.
Именно поражение этих сосудов происходит в подобном случае.
Наблюдается клапанная недостаточность и рефлюкс крови в подкожные вены, из-за чего происходит их расширение.
При обширном поражении сосудов и существенном их размере, действенным способом терапии является проведение оперативного вмешательства.
Но если наблюдается поражение 1-3 перфорантов, то возможно применение миниинвазивных технологий.