Современное лечение макулодистрофии сетчатки глаза
Содержание:
- Лечение макулярной дегенерации глаза
- Разновидности макулодистрофии
- Патология центральной области сетчатки
- Методы лечения макулодистрофии
- Классификация макулярной дегенерации
- Факторы риска возрастной макулярной дегенерации
- Лечение вмд влажная форма
- Клиническая картина
- Что такое возрастная макулодистрофия
- Эпидемиология
- ПРЕПАРАТЫ И ВЕЩЕСТВА
- Общие сведения
Лечение макулярной дегенерации глаза
Диагностирование сухого подтипа макулодистрофии подразумевает восстановительную терапию, назначаемую врачом-офтальмологом. Доктор проводит визуальный осмотр пациента. Назначаются лекарственные препараты с постановкой на офтальмологический учет, предусматривающий ежегодное посещение врача.
| Плановый осмотр позволяет контролировать прогрессирование недуга. |
Макулодистрофия влажного подтипа требует интравитреальных инъекций и оперативного вмешательства с использованием лазерных технологий. Лечение проводится у витреоретинального хирурга либо хирурга-офтальмолога.
Консервативная терапия
Применяется при малом прогрессировании недуга. Доктором прописываются антиоксиданты, зрительные пигменты и элементы необходимого типа. Назначается витаминно-минеральный комплекс с входящим составом витаминов, тормозящих развитие заболевания.
Эффективные комплексы:
- Фокус;
- Нутрол Тотал;
- Витрум Вижн Форте;
- Окувайт Лютеин;
- Компливит Офтальмо.
Медикаментозные препараты Анти-VEGF при макулодистрофии
Процедура предполагает интравитреальное (непосредственно в яблоко ока) введение одного из препаратов: Луцентис, Айлия, Макуген в стекловидное тело. Спектр действия медикаментозного средства направлен на уничтожение сосудов с патологией, тем самым предотвращая прогрессирование их роста.Недостатком метода лечения является высокая стоимость.
| Периодичность такой процедуры не менее 3-5 раз в год на протяжении 2 лет. |
Терапия препаратом анти-VEGF эффективна для влажного типа заболевания, способствует скорому улучшению способности четкого видения объектов и восстановлению органов зрительной системы.
Эффект лазера
Лазерная коагуляция предполагает ликвидацию новообразовавшихся сосудов и закупоривание кровоточащих капилляров. Процедура дает результат в области лечения и не способна предотвратить дальнейшее разрастание сосудов. Поэтому как отдельный вид терапии лазер неэффективен.
Коагуляцию следует проводить совместно с инъекциями анти-VEGF, тогда положительный результат от процедуры не заставит себя долго ждать.
Фотодинамическая терапия
Направлена на удаление водянистой отложенной жидкости, дислоцирующейся за глазной сетчаткой. Процедура помогает частично восстановить зрение. Суть метода во внутривенном введении средств, чувствительных к свету с последующим воздействием лазерных лучей. Облучение длится около 90 секунд, а общая продолжительность терапии составляет 20 минут.
Процедура дает положительный эффект, однако высокая стоимость такого типа лечения делает его практически недоступным для людей среднего достатка. За границей терапия широко применяется совместно с инъекциями анти-VEGF и дает очень хороший эффект.
| На протяжении недели после прохождения фотодинамической терапии следует избегать прямого попадания ультрафиолетовых лучей. |
Хирургические методы лечения
Операционное вмешательство назначается пациенту при кровоизлияниях большой степени под сетчатку глаза с появлением субретинальных мембран. Процедура применяется в целях ликвидации тяжелых последствий заболевания и способна восстановить зрение, хоть и не полностью.
Виды операций:
- Ретинотомия – удаление стекловидного тела с последующей ликвидацией скопившейся жидкости за сетчаткой глаза.
- Макулярная транслокация – передвижение макулярной зоны сетчатки в правильное место, что способствует улучшению зрения.
- Пневматическое смещение субмакулярной гематомы – смещение излишков крови при помощи воздуха. В результате сетчатка возвращается на место, а способность пациента четко видеть объекты заметно улучшается.
После хирургического вмешательства больной ставится на учет к офтальмологу и принимает прописанные препараты.
Народная медицина
Помочь в борьбе с макулодистрофией сетчатки глаза могут и многовековые рецепты наших предков. Способ не заменяет процесс лечения, но является вспомогательным средством терапии. В то же время рецепты народной медицины необходимо использовать в случае мало прогрессирующей и возрастной дистрофии сетчатки.
Среди множества трав при лечении недуга популярны компрессы, в состав которых входит:
- Тмин;
- Чистотел;
- Календула;
- Алоэ;
- Мумие.
Для приема внутрь можно применять:
- Проросшую пшеницу;
- Настой листьев крапивы;
- Отвар из ромашки.
Разновидности макулодистрофии
Макулярная дистрофия делится на несколько типов:
- влажная;
- сухая;
- сенильная;
- макулодистрофия Штаргардта.
Влажная макулярная дистрофия вызывает резкое нарушение сетчатки глаза. Она способна ее деформировать за несколько недель или месяцев. Ей свойственно то, что под макулой сзади сетчатой оболочки начинается развитие патологических кровеносных сосудов. Так как они хрупкие, то могут наполняться кровью или жидкостью, которые будут поднимать макулу выше ее уровня. Этот вид заболевания значительно действует на центральное зрение, ухудшая его в разы с каждым днем. Он может быть поделен на два вида: скрытый и классический. При скрытом типе кровоизлияние глаза не сильно заметно, появляются только первые симптомы нарушения центрального зрения. При классическом типе кровоизлияния уже заметны, они значительно снизят зрение. Может начаться увеит.
Сухая форма макулодистрофии считается самой первой формой развития болезни. Истончание ткани макулы, сетчатки глаза в центральной области, отложение в ней пигмента становятся главными причинами сухой макулярной дистрофии. Доктор может определить наличие этой формы с помощью осмотра глаза. Если образовались желтые очаги с жидкостью — это значит, что началось развитие болезни. Разрыв и травма сетчатки глаза может произойти из-за тракции стекловидного тела.
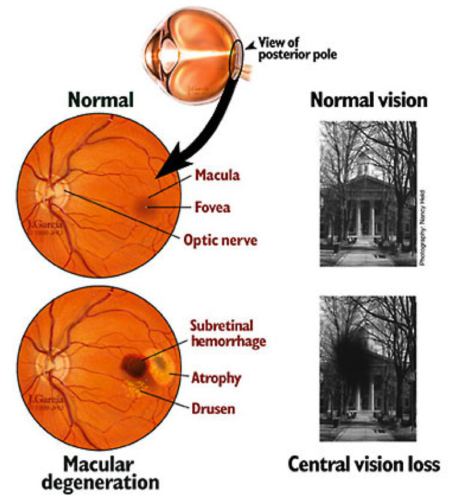
Каждый вид макулодистрофии имеет свои отличительные черты и симптомы.
Сенильная макулодистрофия — это поражение сосудов, вследствие чего ткань сетчатки поддается кислородному голоданию. Работа макулы ухудшается, и центральное зрение постепенно угасает. В некоторых случаях это может привести к полной потери зрения.
Макулодистрофия Штаргардта начинает развиваться еще с 6 лет. Лечению данный вид не подается, поэтому для улучшения качества зрения используются очки и лупы. Данный вид является генетическим.
Патология центральной области сетчатки
Возможно, ранее вы уже сталкивались с таким понятием, как макулодистрофия. Это заболевание имеет и другие названия — возрастная макулярная дегенерация (ВМД), инволюционная центральная дистрофия, дегенерация желтого пятна.
Все эти термины означают наличие дистрофических изменений в центральной части сетчатки, обусловленных нарушением ее кровообращения. Вследствие этого происходит разрушение светочувствительных клеток и ухудшение центрального зрения.
Как мы уже знаем, сетчатую оболочку глаза питают сосуды из подлежащего слоя.
В силу возраста или других причин происходят склеротические изменения и уменьшение просветов капилляров, из-за этого ткань макулы начинает испытывать кислородное голодание, истончается и стареет.
Не получая необходимого питания, светочувствительные клетки погибают, вызывая нарушение зрительных функций — ухудшение или потерю центрального зрения.
Обычно болезнь поражает один глаз, поэтому на начальной стадии не всегда можно заметить ее симптомы, так как более здоровый «собрат» компенсирует дефекты зрения.
Изменения на сетчатке второго глаза обычно происходят в течение 5 лет после начала дегенерации желтого пятна в первом глазу.
Макулодистрофия не вызывает болезненного синдрома и не приводит к полной слепоте, так как сохраняется периферийное зрение.
Однако при нарушениях центрального зрения человек уже не может читать или писать, водить автомобиль или занимать мелкой работой, что может доставлять существенный дискомфорт в повседневной жизни.
Как проявляется макулодистрофия?
К характерным симптомам заболевания относятся:
- нарушение цветопередачи
- видимая изломанность прямых линий
- необходимость в дополнительном освещении при чтении
- трудность распознавания мелких деталей
- зрительные галлюцинации
- появление слепого пятна в центре зрения
Были выявлены основные факторы, вызывающие дистрофические изменения в макулярной области сетчатки:
- возраст
- пол,
- генетическая предрасположенность,
- сердечно-сосудистые заболевания,
- гипертония,
- ультрафиолетовое излучение,
- курение,
- неполноценное питание.
Чаще всего от макулодистрофии страдают люди старше 50 лет, а к 70 годам вероятность заболевания возрастает до 75%. Однако в случае генетической предрасположенности эта болезнь может настигнуть и в более раннем возрасте.
Среди заболевших большую часть составляют женщины, хотя статистика объясняет этот факт тем, что они просто живут дольше мужчин.
Длительное нахождение на солнце без защитных очков может привести к повреждению ультрафиолетом нервной ткани сетчатки, что также провоцирует дегенеративные изменения в ее структуре.
Одной из самых частых причин развития центральной дистрофии сетчатки врачи считают недостаток витаминов групп А,С,Е, цинка и антиоксидантов,поступающих в организм с пищей.
Наверное лишний раз рассказывать о вреде курения нет смысла. Эта пагубная привычка не только нарушает глазное кровообращение, но и оказывает разрушительное действие на весь организм в целом.
Как можно обнаружить заболевание?
Диагностировать макулодистрофию можно самостоятельно в домашних условиях с помощью теста Амслера, который визуально представляет собой сетку с черной точкой посередине.
При наличии макулодистрофии человек увидит искажение прямых линий и слепое пятно в центре сетки.
В офтальмологическом кабинете для обнаружения заболевания вам могут предложить определение полей зрения, исследование глазного дна и изучение сосудов сетчатки.
https://youtube.com/watch?v=7aZHhRf26iY
Методы лечения макулодистрофии
Выбор метода лечения возрастной макулярной дегенерации зависит от формы ВМД.
Лечение «сухой» формы
Эффективного лечения “сухой” формы макулярной дегенерации не существует. Для предотвращения прогрессирования заболевания применяют поливитаминные комплексы, включающие в себя витамин A, C, E, цинк и селен. Некоторый положительный эффект дают биологически активные добавки с черникой. Указанные вещества обладают антиоксидантными свойствами, препятствуют перекисному окислению липидов, тем самым предотвращают образование новых друз.
Для предотвращения деструктивных процессов в сетчатке и хориоидеи пациентам назначается ношение солнцезащитных очков вне помещения, что обеспечивает защиту от разрушающего действия солнечного света.
Для ускорения обменных процессов в некоторых случаях назначаются сосудистые лекарственные средства.
Лечение «влажной» формы
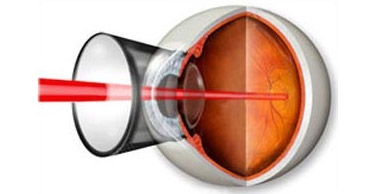
Главной задачей лечения “влажной” формы возрастной макулярной дегенерации становится разрушение и склерозирование новообразованных сосудов. Для этого применяется два основных метода: лазеркоагуляция сетчатки и фотодинамическая терапия.
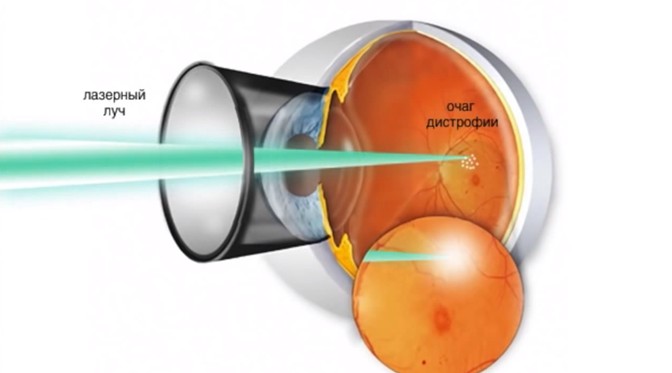
Лазеркоагуляция сетчатки при макулодистрофии
Перед выполнением лазерной фотокоагуляции проводят флюоресцентную ангиографию. Этот метод исследования сосудистой и сетчатой оболочек позволяет определить распространенность новообразованных сосудов. Проведение лазерной фотокоагуляции целесообразно только в случае, если сосуды не распространились под центральную ямку макулы – фовеолу. При помощи лазера хирург под микроскопом проводит прижигание сосудов и кровоизлияний, отграничивает область макулы от образования новых.
Если новообразованные капилляры распространились под фовеолу, проводится фотодинамическая терапия. В ходе этой операции пациенту внутривенно вводят специальный препарат в неактивной форме, накапливающийся в патологических капиллярах. Затем пациент устанавливает голову на специальную подставку лазерного аппарата, хирург направляет лазерный луч на область макулы. Под действием лазерного света лекарственное средство активируется, вызывая склероз капилляров.
Отличием фотодинамической терапии от лазерной фотокоагуляции является отсутствие повреждающего действия лазера на сетчатую оболочку.
Оперативное лечение
К новым методам лечения заболевания относится трансплантация пигментного эпителия и внутриглазное введение препаратов с антиангиогенным действием (то есть, препятствующим росту сосудов). Операции выполняются под общей анестезией в специализированных медицинских учреждениях высокого уровня.
Реабилитация пациентов
Прогноз заболевания в целом неблагоприятный. Для возрастной макулодистрофии характерно прогрессирующее хроническое течение с постепенным снижением остроты центрального зрения. Полного излечения не наступает.
Реабилитация после лазерного и оперативного лечения заключается в постепенном включении в работу органа зрения, правильном распределении зрительных нагрузок. Реабилитационные мероприятия после потери зрения включают использование специальных устройств, позволяющих читать и выполнять повседневные действия.
Классификация макулярной дегенерации
Принято различать 2 формы макулодистрофии: сухую и влажную. В свою очередь последняя делится на скрытую и классическую.
Сухая (неэкссудативная) макулярная дегенерация развивается в 9 из 10 случаев. Это более легкая форма, которая отличается медленным течением, низкой вероятностью потери зрения, невыраженной симптоматикой.
Для сухой макулодистрофии характерно появление так называемых друз — скоплений под сетчаткой пигмента желтоватого оттенка. По мере увеличения количества и размера друз появляются новые симптомы заболевания.
При влажной (экссудативной) макулодистрофии начинается образование новых кровеносных сосудов, направленных к желтому пятну. Этот процесс называется неоваскуляризацией.
Таким образом организм пытается компенсировать кислородное голодание макулы и улучшить ее кровообращение.
Слабые стенки «молодых» сосудов не выдерживают тока крови, происходят частые кровоизлияния под сетчатку, развивает отек окружающих тканей. Макула набухает и отслаивается от сосудистой оболочки, что приводит к полной потере центрального зрения.
Влажная форма малулярной дегенерации обычно развивается из сухой разновидности, она достаточно быстро прогрессирует и может привести к инвалидности в 85-90 % случаев.
В случае скрытого типа экссудативной макулодистрофии новообразованные сосуды практически не заметны, кровоизлияния слабы и малочисленны, а нарушения зрения минимальны.
Классическим называется такое течение болезни, при котором отмечается ускоренный рост сосудов, преобразование нервной ткани в соединительную (рубцовую), что в совокупности приводит к потере зрения.
Факторы риска возрастной макулярной дегенерации
Возрастная макулярная дегенерация — болезнь пожилых, но у 4 процентов 40-летних на сетчатке уже имеются признаки дистрофических изменений, скорость и обширность которых с возрастом будет только нарастать.
Европейцы подвержены макулодистрофии больше всех остальных рас. По всей вероятности, у них причиной склонности становятся гены, сейчас выясняется роль некоторых наследуемых с европеоидной расой генетических вариаций.
Доказано, что причина заболевания кроется и в наследственности, больной ВМД родитель в равной степени может передать или не передать ребенку «больные» гены, которые начнут проявлять свою активность после выхода потомка на пенсию. Эти гены кодируют дефектные белки, составляющие структурные элементы клеток сетчатки.
Женщины болеют чаще, и если до пенсии на одного мужчину с ВМД приходится две страдающих макулодистрофией женщины, то в преклонном возрасте группа дам увеличивается до семи на одного. Предполагают, что в молодости эстрогены защищают женщину от многих печалей, а после менопаузы их уровень снижается вместе с защитой. Только заместительная гормональная терапия не помогает остановить прогрессирование патологии сетчатки.
Лечение вмд влажная форма
Кандидат медицинских наук, офтальмохирург стаж работы: 12 лет
Что такое ВМД?
Макула — отвечает за центральное зрение. Если сравнивать человеческий глаз с фотоаппаратом, то макула — самая чувствительная часть, словно фотопленка. Благодаря макуле наш глаз способен:
- читать и писать
- распознавать лица и цвета
- различать мелкие предметы и детали
Макулярная зона в норме
Сухая и влажная форма ВМД
Выделяют 2 основных формы болезни:
- Сухая макулодистрофия. Самый распространенный вид — 85 % случаев. Развивается в следствии истончения сетчатки и появления очагов дистрофии в макуле. Потеря центрального зрения развивается очень медленно. Прогноз благоприятный. Лучший способ защитить ваши глаза от развития сухой формы ВМД: здоровая еда, солнцезащитные очки и здоровый образ жизни;
Влажная форма. 10-15 % от всех случаев. Течение болезни очень быстрое, иногда стремительное. В макуле развивается участок нарушения кровообращения, появляются новые хрупкие сосуды, которые легко лопаются. Все это приводит к развитию отека и, как следствие, деформации центральной зоны (макулы) сетчатки, появлению рубцов. Зрение при этом снижается значительно.
Причины и факторы риска
Современные медицинские исследования доказывают, что развитие макулодистрофии связано с комбинацией наследственных факторов и факторов окружающей среды.
Спусковым крючком для начала макулодистрофии является хроническая нехватка кислорода в тканях сетчатки в сочетании с вредными факторами окружающей среды ( радиация, интенсивное УФ-излучение, стресс).
Факторы риска
- Старение. Риск развития ВМД с возрастом прогрессивно увеличивается
- Ожирение и малоподвижный образ жизни. Люди с избыточным весом имеют в 2 раза больше шансов заболеть ВМД, чем люди с нормальной массой тела.
- Наследственность. Наличие у Ваших родителей ВМД ставит Вас в группу риска по этому заболеванию. Поэтому регулярно проходите обследование у врача-офтальмолога.
- Светлая радужка.
- Сердечно-сосудистые заболевания. У гипертоников очень высокий риск развития ВМД. Связано с тем, что сосуды не доставляют в сетчатку достаточного количества кислорода.
- Курение. Основной фактор риска при ВМД. Курильщики имеют шансов в 3 раза больше, чем некурящие люди.
Симптомы
Начальные стадии болезни протекают практически незаметно. Обратитесь к врачу-офтальмологу незамедлительно, если Вы стали замечать у себя следующие симптомы:
- Искажение прямых линий, то есть прямые линии кажутся искривленными
- Уменьшение остроты зрение в одном или обоих глазах
- Потребность в ярком свете при чтении или при работе на близком расстоянии
- Очень плохое зрение в условиях слабой освещенности
- Увеличение размытости печатного текста
- Снижение интенсивности или яркости цветов
- Трудности с распознаванием лиц
Искажение прямых линий и затуманивание зрения при возрастной макулярной дегенерации
Диагностика
Диагностика макулодистрофии включает в себя комплексную оценку состояния сетчатки. Диагностические тесты, на основании которых врач ставит диагноз состоят из :
- Офтальмоскопия сетчатки
- Тест Амслера
- Флюоресцентная ангиография
- Оптическая когерентная томография
Тест Амслера в норме и при возрастной макулярной дегенерации
Лечение
На сегодняшний день не существует лекарственного или хирургического способа вылечить ВМД. Однако развитие заболевания можно приостановить и замедлить прогрессирование.
Лечение макулодистрофии зависит от стадии заболевания. В основном это устранение факторов риска и профилактика дистрофических процессов в нервной ткани. Сюда можно включить: прием витаминов для сетчатки, антиоксидантов, сосудорасширяющих препаратов, ноотропов.
При влажной форме заболевания сначала проводят лечение, направленное на остановку роста патологических сосудов. Для этих целей применяют препараты ингибиторы ангиогенеза, которые вводят в полость глаза специальным уколом. Лазерное лечение так же применяют для приостановки неоваскуляризации сетчатки.
Портал для пациентов «Все о зрении»
Всероссийский портал офтальмологии «Все о зрении» создан при информационной поддержке департамента здравоохранения Москвы.
Ведущие врачи-офтальмологи Москвы подготовили для пациентов всю самую актуальную информацию о глазных заболеваниях, лекарственных препаратах и современных методах лечения, применяемых в офтальмологии.
Возможность выбора врача и онлайн запись в глазные клиники делают портал незаменимым помощником в решении любых проблем с глазами и зрением.
Клиническая картина
Пациенты с начальными проявлениями сухой формы ВМД могут жаловаться на затуманивание, постепенное ухудшение центрального зрения, затруднения при чтении, особенно в условиях пониженной освещенности, снижение контрастной чувствительности, умеренно выраженные метаморфопсии. В то же время, в некоторых случаях начальные формы ВМД могут не вызывать никаких жалоб и быть случайными находками при осмотре глазного дна.
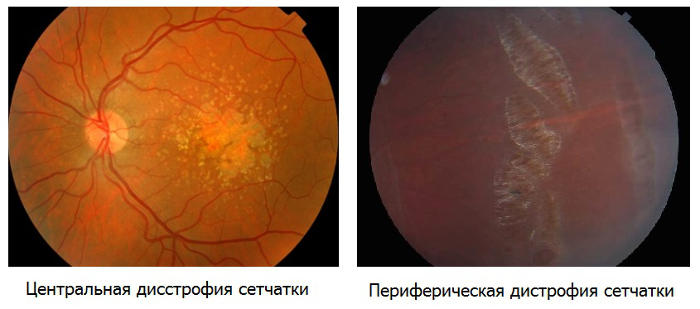
Основным офтальмоскопическим признаком сухой формы ВМД являются друзы.
Твердые друзы представляют собой мелкие, изолированные друг от друга включения округлой формы с четкими границами. Мягкие друзы выглядят как желтые включения более крупного размера со слабо различимыми границами и склонностью к слиянию. Наличие в макулярной зоне единичных мелких твердых друз диаметром менее 63 мкм, как правило, бессимптомно и встречается у многих людей. Данное обстоятельство не считается достаточным основанием для постановки диагноза ВМД, однако должно служить поводом для настороженности и динамического наблюдения с целью своевременного выявления прогрессирования процесса.
Перераспределение пигмента в макуле также является проявлением ВМД. Появление участков гиперпигментации связано с миграцией клеток ПЭ и считается одним из факторов, предрасполагающих к появлению ХНВ.
Сухая форма ВМД (включает ГА)
Влажная форма ВМД (включает ПХВ, РАП, ХНВ, Серозную отслойку ПЭС, Серозную отслойку НЭ)
Рубцово-атрофический фокус формируется на конечной стадии развития ХНВ. Офтальмоскопически определяется округлый очаг серо-белого цвета, часто с отложением пигмента. Данная клиническая картина ассоциируется с необратимой потерей центрального зрения, бесперспективностью лечения.
Что такое возрастная макулодистрофия
Возрастная макулодистрофия — это хроническое двустороннее дегенеративное заболевание центральной зоны сетчатки (макулы). Это самая частая причина необратимой потери центрального зрения у пациентов старше 60 лет. Макулодистрофия может быть двух форм: сухая и влажная. При сухой форме происходит накопление «продуктов жизнедеятельности» глаза, называемых друзами. Это приводит к идиопатическому и безвозвратному разрушению наружных слоев сетчатки, в результате чего, центральная зона сетчатки (макула), отвечающая за детализацию изображения и центральную остроту зрения, теряет свою функциональность. При влажной форме макулодистрофии под сетчаткой начинается разрастание новых патологических кровеносных сосудов. Их стенка несостоятельна, через нее проходят компоненты крови, попадающие в слои сетчатки и повреждающие ее, вызывая отек сетчатки.
Эпидемиология
В экономически развитых странах ВМД является лидирующей причиной инвалидности по зрению среди населения старшей возрастной группы. По результатам мета-анализа 39 популяционных исследований, охвативших 129 664 человека пяти этнических групп, в 2020 году в мире ожидается 196 миллионов больных, к 2040 году – 288 миллионов пациентов.
Доказано, что развитие ВМД связано с возрастом. По данным исследования Beaver Dam Eye Study, частота выявления ВМД увеличивалась от 4,2% для людей в возрасте 43-54 лет до 46,2% среди людей старше 75 лет. В ближайшем будущем увеличение численности людей старше 60 лет неизбежно вызовет увеличение распространенности ВМД в развитых странах. Так, согласно расчетам Всемирной организации здравоохранения, с учетом увеличения среднего возраста населения к 2020 г. во всем мире ВМД будут страдать 80 млн человек. Доля населения старшей возрастной группы в экономически развитых странах в настоящее время составляет около 20%, а к 2050 г. возрастет, вероятно, до 33%. Соответственно, ожидается и значительное увеличение больных ВМД. Все это заставляет рассматривать ВМД как значимую медико-социальную проблему, требующую активных решений.
В Российской Федерации масштабных эпидемиологических исследований ВМД не проводилось. По данным федерального статистического наблюдения (форма №12) «Сведения о числе заболеваний, зарегистрированных у пациентов, проживающих в районе обслуживания медицинской организации» в 2018 году в Российской Федерации всего зарегистрировано 319340 больных с дегенерацией макулы и заднего полюса (Н35.3).
ВМД — ведущая причина необратимой потери зрения в развитых странах, и третья основная причина необратимой его утраты во всем мире. Доказано, что развитие ВМД связано с возрастом: если доля людей с ранними проявлениями этой патологии в возрасте 65-74 лет составляет 15%, то в возрасте 75-84 лет — уже 25%, а в возрасте 85 лет и старше — 30%. Соответственно доля людей с поздними проявлениями ВМД в возрасте 65-74 лет составляет 1%; в возрасте 75-84 лет — 5%; в возрасте 85 лет и старше — 13%. Преобладающий пол больных — женский, причем у женщин старше 75 лет эту патологию отмечают в 2 раза чаще. В России заболеваемость ВМД составляет более 15 на 1000 населения (8-10 млн от популяции в 29 млн в возрасте 65 лет и старше).
ПРЕПАРАТЫ И ВЕЩЕСТВА
А
Адаптогены
Аминокислоты
- L-Аргинин
- L-Глицин
- L-Глутамин
- L-Карнитин
- L-Лизин
- L-Таурин
- L-Триптофан
- L-Цистеин
Антиоксиданты
Антоцианы
Апигенин
Артемизинин
Аспирин
Астаксантин
Б
Белок (Протеин)
Бенфотиамин (Benfotiamine)
Бета-глюкан
Бетаин HCL
Бикарбонат натрия
Биотин
Бишофит
В
Верисол (Verisol)
Винпоцетин
Витамины
- Витамин A
- Витамин B1 (Тиамин)
- Витамин B2 (Рибофлавин)
- Витамин B3 (Витамин PP, Ниацин)
- Витамин B5
- Витамин B6
- Витамин B9 (Фолиевая кислота)
- Витамин В14 (PQQ)
- Витамин C
- Витамин D
- Витамин E
- Витамин K
Г
Галлат эпигаллокатехина (EGCG, ЭГКГ)
Гамма-линоленовая кислота (ГЛК, GLA)
Геропротекторы
Гесперидин
Гарцинол (Garcinol)
Гиалуроновая кислота
Гиперзин А
Глутатион
Глюкозамин
Гомоцистеин
Гормон роста (HGH)
Д
ДГК (DHA, Докозагексаеновая кислота)
ДГЭА (DHEA, Дегидроэпиандростерон)
Диосмин
Дииндолилметан (DIM)
Ж
Железо
З
Зеаксантин
И
Индол-3-карбинол (I3C)
Инозитол
Инсулин
Инулин
Й
Йод
К
Кальций
Капсаицин
Карнозин
Каротиноиды
Кверцетин
Кератин
Коллаген
Коллаген тип II (UC-II)
Кортизол
Коэнзим CoQ10 (CoQ10)
Кремний
Куркумин (Куркума)
Л
Лактоферрин
Ликопин (Lycopene)
Липоевая кислота
Лютеин
М
Магниевое масло
Магний
Масло криля
Масло эму
Мелатонин
Мирицетин
Молозиво
Н
Наттокиназа
Нейропротекция
Ниацин (Никотиновая кислота, Витамин B3, Витамин PP)
Никотин
Никотинамид Рибозид
Ноотропы
О
Оксид азота (NO)
Обезболивающие
Омега-3 (EPA / DHA)
Ортокремниевая кислота
П
Панты оленя (Deer Antler)
Панкреатин
Пепсин
Пектин цитрусовый модифицированный
Пептиды
Пикеатаннол (Piceatannol)
Пикногенол (Pycnogenol)
Пиридоксаль-5-фосфат (Пиридоксамин, P5P)
Полифенолы
Пребиотик
Пробиотики
Прополис
Простагландин D2 (Prostaglandin D2)
Птеростильбен
ПЭА (PEA, Palmitoylethanolamide)
Р
Ретинол
Ресвератрол (Resveratrol)
Рыбий жир
С
Селен
Сенолитики
Серрапептаза
Серин
Силимарин
Сода пищевая
Стволовые клетки растений
Сульфорафан
Супероксиддисмутаза (SOD)
Т
Теафлавин
Тиамин (Витамин B1)
Токотриенол
Токоферол
Трикату
Тыквенное масло
Тяжелые металлы
У
Убихинон / Убихинол (CoQ10)
Успокоительное
Ф
Фактор роста (IGF-1)
Ферменты
Фитокерамиды
Фитонутриенты
Фитоэстрогены
Фолат (5-MTHF)
Форма добавок
Формальдегид
Фосфатидилсерин
Фукоидан (Fucoidan)
Х
Хлорелла
Хлорофилл (Хлорофиллин)
Хондроитин
Хризин
Ц
Цианидин-3-глюкозид (C3G)
Цинатин (Cynatine HNS)
Цинк
Э
Энзимы
Эхинакозид
Я
Яблочный уксус
Общие сведения
В структуре заболеваний глаз значительную роль играют дистрофические процессы, развивающиеся в сетчатке глаза. Понятие «дистрофия сетчатки глаза» является обобщающим и включает широкий спектр заболеваний различного генеза. В зависимости от зоны поражения сетчатки выделяют центральную, периферическую и генерализованную дистрофию. К наиболее часто встречаемым дистрофиям центральной зоны с изменениями в макулярной зоне относится: макулярная дистрофия и Болезнь Штаргардта (синоним «ювенильная макулярная дегенерация» или «жёлтопятнистая абиотрофия сетчатки»).
Некоторые виды дистрофий развиваются в результате генетических мутаций и относятся к наследственным заболеваниям — пигментная абиотрофия сетчатки (синоним «первичная пигментная дегенерация сетчатки» и «первичная тапеторетинальная дистрофия»), обусловленная врожденным дефектом генетического кода; болезнь Штаргардта, вызванная мутацией гена АВСR; наследственные формы дегенерации желтого пятна, белоточечная дистрофия сетчатки и другие. Другие виды дистрофий развиваются вследствие различных возрастных изменений сосудистой оболочки глаза (возрастная дегенерация макулы, синоним «дегенерация жёлтого пятна старческая»).
Ниже будет описана лишь одна из них — макулярная дистрофия (возрастная макулопатия, старческая дегенерация жёлтого пятна). Вначале рассмотрим вопрос дегенерация макулы и заднего полюса, что это? Это прогрессирующее заболевание, в основе которого поражение центральной фотоактивной зоны сетчатки глаза (макулярной области заднего полюса глазного яблока), вызывающее снижение центрального зрения. Как уже понятно из термина возрастная макулодистрофия сетчатки (ВМД) в основе патологического процесса лежат инволюционные изменения, обусловленные старением организма. Что такое макула?
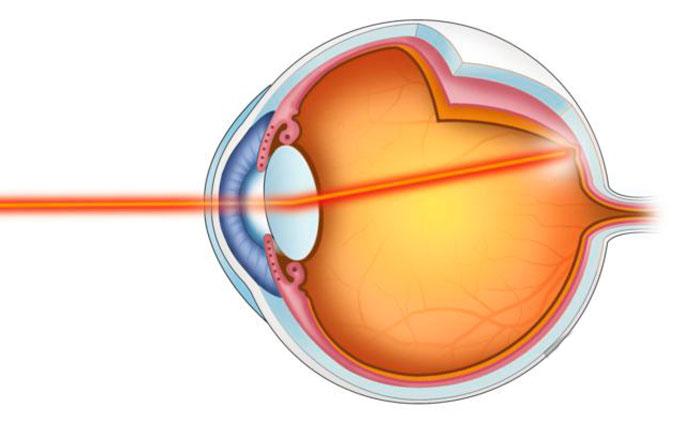
Макула представляет собой небольшой участок в центре сетчатки диаметром от 0,2-0,4 мм на котором встречаются световые лучи, сфокусированные роговицей/хрусталиком глаза. Это наиболее тонкое место сетчатки, которое ответственно за центральное зрение (рис. ниже).
Соответственно, по мере старения при прогрессирующих дистрофических процессах (повреждениях) в области макулы центральная часть изображения на сетчатку не передается (блокируется) и в центре изображения определяется мутный участок. То есть, образы в центре поля зрения размыты, искажены или видно темное пятно. При этом, изображение вокруг этого участка в большинстве случаев остается четким и человек может нормально видеть предметы, которые расположенные сбоку, внизу и вверху, поскольку периферическое (боковое) зрение не нарушено (рис. ниже).
Встречаемость ВМД возрастает с увеличением возраста. У женщин заболевание встречается чаще, а в возрасте старше 75 лет эту патологию отмечают у женщин в 2 раза чаще. По данным ВОЗ у пациентов старшей возрастной группы ВДМ занимает одну из лидирующих позиций среди причин слабовидения (рис. ниже), а поскольку в экономически развитых странах доля населения старшей возрастной группы постоянно возрастает, то и значимость этой патологии является чрезвычайно актуальной. Заболеваемость ВМД в России варьирует в пределах 15-18 случаев/1000 населения.
Постоянное прогрессирование снижения остроты зрения вдаль и потеря возможности читать, писать и видеть предметы вблизи существенно ухудшает качество жизни. Ситуация осложняется наметившейся тенденцией к «омоложению» заболевания, что обусловлено неблагоприятной экологией, стрессами и высокой нагрузкой на глаза в связи с общей компьютеризацией.