Агрессивные формы пародонтита в классификации заболеваний пародонта
Содержание:
- Легкая, средняя и тяжелая степени
- Патогенетическая терапия
- Признаки пародонтоза
- В чем суть заболевания
- Классификация
- Профилактика
- Хирургические методы устранения патологии
- Определение заболеваний
- Пародонтит средней степени имеет очень яркую клиническую картину, для которой характерны следующие симптомы:
- Комплексные методы лечения
- Симптомы заболеваний пародонта
- Причины и классификация заболеваний
- Диагностика
- Профилактика болезней пародонта у детей и взрослых
- Синдромы, проявляющиеся в тканях пародонта. Идиопатические заболевания пародонта с прогрессирующим лизисом тканей (пародонтолиз).
- Гингивиты у детей: клиника, диагностика, дифференциальная диагностика.
- Лечение пародонтита хирургическим методом выполняет двумя способами:
Легкая, средняя и тяжелая степени
В зависимости от тяжести заболевания различают три степени заболевания: легкой, средней и тяжелой степени:
- Легкая степень тяжести пародонтита характеризуется слабовыраженными симптомами. У пациента образуются неглубокие зубодесневые карманы, десна периодически кровоточат, но несильно, зубы не шатаются. В целом пациент практически не ощущает дискомфорта и поэтому редко обращается к стоматологу.
- Средняя степень тяжести характеризуется постепенным увеличением зубодесневых карманов, их глубина достигает 5 миллиметров, десны кровоточат часто и подолгу, зубы начинают шататься, шейка зуба реагирует острой болью на горячую или холодную пищу.
- Тяжелый пародонтит характеризуется образованием глубоких карманов, их глубина превышает 6-7 миллиметров, десны воспалены, отекают и кровоточат, зубы довольно сильно шатаются и смещаются в зубном ряду. Зубодесневые карманы заполнены гноем, который выступает наружу при надавливании пальцем на десну, именно поэтому тяжелая форма получила название гнойный пародонтит. Лечение невозможно без хирургического вмешательства.
Патогенетическая терапия
Отдельное место в комплексной терапии является патогенетические методы и подходы лечения. Их цель – эффективное воздействие на очаги воспаления, ослабление их признаков или полное их прерывание. Именно к воспалительным процессам, патогенетическое воздействие может включать в себя:
- уменьшение активности медиаторов воспаления;
- снятие отека;
- восстановление проницаемости сосудов;
- борьбу с интоксикацией;
- восстановление обменных процессов.
В борьбе с заболеваниями пародонта, принимаются различные подходы патогенетического характера, в зависимости от тех или иных показаний. При воспалительных процессах учитывается влияние препаратов на причинные факторы, особенно если связь патологий находится на обменном уровне.
Примером такого соотношения является атеросклерозное проявление, с развитием которого у больного появился пародонтоз. Основная методика лечения такого случая будет основана на использовании антитромбоцитарных препаратов, которые благоприятно воздействуют на причину периодонтита и на саму патологию отдельно.
Признаки пародонтоза
Дистрофия тканей пародонта при пародонтозе чаще всего не дает больным повода ощущать боль и жжение в десне. Движение слизистых оболочек (тканей пародонта) приводит к оголению корней зубов. При таких болезнях, как пародонтоз и пародонтит, рот больного становится чувствительным. Любой контакт с холодной или теплой пищей вызывает боль и жжение.
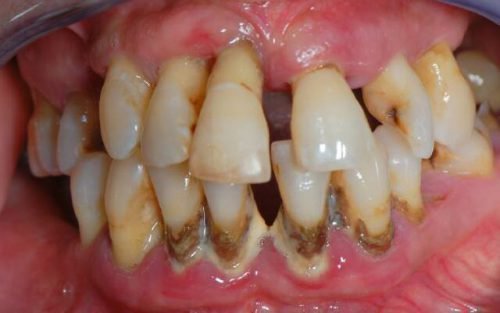
Запущенный пародонтоз приводит к выпадению зубов
Особенностью этого заболевания периодонта является отсутствие пародонтального кармана и кровоточивости. Десна имеет бледный оттенок, а очаги воспаления незаметны. При их выявлении, на основании общих клинических признаков, лечащий врач может поставить диагноз пародонтит.
В чем суть заболевания
Для лучшего понимания данной проблемы нужно уделить внимание нескольким ключевым понятиям. Начать можно с пародонта

Данный термин используется для обозначения тканей, прилегающих к зубу и надежно фиксирующих его в челюсти. Фактически речь идет о периодонтальной связке (соединяет костную лунку и корень зуба), десне, костной ткани, альвеолярных отростках и самом цементе зуба
Обратить внимание на различные составные тканей есть смысл по той причине, что подобное заболевание способно поразить каждую из них в отдельности
Что касается самого процесса, оказывающего разрушительное воздействие на элементы ротовой поллости, то в большинстве случаев это воспаление всей структуры или тканей десневого края.
По своему характеру болезни, связанные с деснами и зубами, могут быть опухолевыми, дистрофическими или воспалительными.
Стоит понимать, что пародонтоз относится к категории наиболее распространенных проблем, с которыми приходят пациенты к стоматологам. Изучив данные ВОЗ, можно узнать следующий факт: заболевания такого рода у детей встречаются в 80 % случаев во многих странах мира. Взрослые тоже довольно часто вынуждены иметь дело с болезнями данной группы.
Классификация
В международной систематизации патологических процессов (МКБ-10) пародонтомы, наряду с гингивитом, пародонтитом и пародонтозом, входят в группу заболеваний пародонта и кодируются шифром К05.5.
В общепринятой классификации пародонтом выделяются только клинические формы эпулиса. В зависимости от патанатомии деструктивных процессов (гистологической картины) различают следующие виды заболевания:
- Ангиоматозный эпулис – опухоль, формирующаяся в результате значительного разрастания кровеносных сосудов. В ее структуре присутствуют полости, напоминающие кавернозную ангиому, и участки обызвествления.
- Фиброматозный эпулис – новообразование, которое возникает в результате разрастания грубоволокнистой соединительной ткани.
- Гигантоклеточный эпулис (периферическая гигантоклеточная гранулема) – соединительнотканное новообразование, состоящее из большого числа многоядерных гигантских клеток (без признаков атипии).
В современной стоматологии самостоятельное нозологическое значение сохраняет только гигантоклеточный эпулис. Ангиоматозные опухоли чаще относят к истинным гемангиомам и пиогенным гранулемам. Фиброзный эпулис характеризует различные реактивные фиброзные разрастания или фибромы десен.
Профилактика
Для исключения развития повторных случаев заболеваний пародонта нужно принимать профилактические меры:
- регулярно соблюдать и поддерживать гигиену полости рта;
- разнообразить меню блюдами, содержащими кальций, магний и другие жизненно важные витамины и микроэлементы;
- наблюдать в динамике возможные изменения тканей пародонта после проведенного пломбирования и установки протезов;
- лечить хронические заболевания;
- повышать уровень сопротивляемости организма;
- прекратить или свести к минимуму употребление сигарет и алкоголя.
1-2 раза в год каждому человеку рекомендуется проходить процедуру профессиональной чистки зубов, которая гарантирует качественное устранение зубного камня, налета, что является главным методом профилактики заболеваний полости рта.
Хирургические методы устранения патологии
Существуют следующие методы хирургических вмешательств, используемые при заболеваниях пародонта:
- гингивотомия, гингивэктомия;
- кюретаж пародонтальных карманов;
- плановая вестибулопластика и френулопластика;
- остеопластика;
- лоскутная операция;
- реконструктивные операции, исправляющие прикус;
- шинирование.
Кюретаж – это наиболее популярная процедура по удалению зубных отложений, находящихся под десной и являющихся причиной развития воспаления пародонта.
Существуют открытая и закрытая (без разреза десны) методики. Чтобы определить, какой метод кюретажа необходимо провести, врач тщательно изучает состояние тканей, окружающих зуб, и измеряет глубину пародонтальных карманов.
При помощи набора ручных инструментов, лазера или ультразвукового оборудования удаляются все отложения и грануляции, а также полируется поддесневая часть зуба. Таким образом эффективно устраняется причина воспаления в пародонте.
Закрытый кюретаж пародонтального кармана
Если обнаруживается пародонтит средней и тяжелой степени, и, помимо пародонтальных карманов, имеются костные, может назначаться лоскутная операция. Это разновидность пластики ротовой полости, в ходе которой после инъекционной анестезии ликвидируются зубодесневые карманы, исправляются дефекты десны, восстанавливаются разрушенные ткани при помощи сформированных лоскутов.
Проведение вестибулопластики необходимо при мелком преддверии полости рта – области между зубами и внутренней поверхностью слизистой губ. Эта анатомическая особенность негативно влияет на состояние пародонта, может стать причиной воспалительных и дистрофических изменений тканей и требует корректирующих мероприятий.
В ходе операции углубляется преддверие, и устраняются неправильное прикрепление мышечных или фиброзных волокон к десне.
При гингивите, сопровождающемся разрастанием десневой ткани (гипертрофической форме) применяется гингивэктомия – иссечение и удаление образований, представляющих косметический дефект и образующих ложные карманы.
Гингивотомия – рассечение десны – применяется в качестве экстренного хирургического вмешательства при развитии абсцесса как осложнения заболевания пародонтальных тканей.
Определение заболеваний
К любому патологическому состоянию тканей ротовой полости нужно относиться серьезно, так как при прогрессировании болезни и отсутствии должного лечения может развиться поражение костной ткани, которая окружает и поддерживает зубы. Обнаружить признаки начавшейся болезни можно своевременно, если регулярно, не реже одного раза в 6 месяцев, посещать стоматолога.
Признаки:
- чувствительность десен и зубов;
- покраснение, зуд и отечность десневых тканей;
- возникновение неприятного запаха изо рта;
- изменение вкусового восприятия;
- наличие гнойных выделений между зубами и деснами;
- кровоточивость десен;
- опустившиеся десны;
- оголенные шейки зубов.
При обнаружении заболевания на ранней стадии, воспалительный процесс может быть эффективно купирован, а здоровое состояние полости рта и тканей пародонта восстановлено.
Пародонтит средней степени имеет очень яркую клиническую картину, для которой характерны следующие симптомы:
- карманы пародонта достигают шести миллиметров, значительно увеличивается объем жидкости, выделяемой из пародонтальных карманов;
- кость челюсти разрушена до половины длины корня;
- подвижность зубов достигает первой или второй степени;
- десна увеличивается в своих размерах и разрастается, при этом может наблюдаться оголение корней зуба на одну треть;
- при отсутствии лечения и прогрессировании заболевания в десне появляются абсцессы;
- можно наблюдать начало формирования патологий зубов и челюсти (отклонения от нормального положения вправо или влево, появление щелей между зубами);
- пациент чувствует общее ухудшение состояния, которому сопутствует быстрая утомляемость, понижение иммунитета и прочее.
Комплексные методы лечения
Обязанность каждого врача – подобрать комплексный метод или подход к лечению заболевания пародонта. Показания к терапии должны быть индивидуальными, зависящими от определенного клинического случая. Лечащим врачом по результатам общего обследования, должны быть определены пути ликвидации основных причин патологии и отдельных их проявлений. Для эффективной борьбы с болезнями применяются средства разного целевого предназначения, и их комбинации.
Выбранный подход комплексного воздействия должен соответствовать таким целям:
- Усиление консервативного воздействия за счет различных подходов к лечению заболеваний пародонта, а также определенных манипуляций.
- Выбор эффективной схемы лечения даже при нецелостной клинической картине.
- Консервативные действия, целью которых являются снижение дозы определенных медикаментов, влияние которых на здоровье больного влечет к нежелательным последствиям. В лечении применяются комбинированные схемы применения препаратов, порядок которых определяется логически.
Повреждение тканей пародонта часто требует срочного применения местной комплексной терапии. Независимо от особенностей каждого клинического случая, при консервативном лечении, врач должен прийти к общему последовательному воздействию на очаг заболевания. То есть, требуется придерживаться консервативной последовательности, особенно при периодонтите:
- Устранение первопричинных факторов развития патологии – этиотропная терапия.
- Воздействие на отдельные очаги воспаления – патогенетическая терапия.
- Усиление защитных процессов, за счет специализированных препаратов.
- Восстановительная терапия.
Болезни тканей пародонта, перед применением тех или иных методов лечения, требуют удаления зубного налета. Специализированная чистка позволяет избавиться от основной причины появившихся проблем (этиотропное воздействие).
Необходимо регулярно посещать стоматолога
Симптомы заболеваний пародонта
Симптомы заболевания зависят от стадии, на которой находится поражение. Если болезнь только развивается, появляется кровоточивость десен, которая образуется при небольшом повреждении ткани, чистке зубов, использовании ирригатора (устройство с сильным напором воды для очищения межзубных промежутков). Зубы не шатаются, эмаль не повреждена. Обнаруживаются небольшие десневые карманы, без гноя.
На второй стадии поражения появляется частая кровоточивость, карманы увеличиваются (максимальный размер — 6 мм). Оголяется шеечная часть зуба, что приводит к возникновению чувствительности на температурные или химические раздражители. Появляется незначительная шаткость зубов.
При третьей степени появляется сильная шаткость зубных элементов, десна уменьшена до минимальных размеров, видны корни. Карманы глубокие, при наличии бактериальной инфекции заполнены гноем. Костная ткань поражена, происходит постепенный ее некроз.
Для каждого вида заболевания существуют специфические признаки, которые представлены в таблице.
| Заболевания |
Симптомы |
| Гингивит, пародонтит | Ухудшение самочувствия пациента из-за обострения воспаления: подъем температуры тела, головокружение, слабость. |
| Парадонтоз | Дефекты кости, ее уменьшение. Воспаления десны не наблюдается. Разрушение зубных перегородок. При тяжелой форме коронки сохранены, шеечная часть и корень истончаются, это образует веерообразную форму зуба. |
| Пародонтомы | Отека и гиперемии (покраснения) десны нет. При разрастании и увеличении количества образований, они начинают прощупываться под десной и затруднять проток крови. |
| Идиопатические пародонтиты |
|
Причины и классификация заболеваний
Основные факторы, способствующие развитию воспаления:
- пристрастие к никотину,
- нарушения гормонального фона,
- отсутствие достаточной очистки ротовой полости,
- сахарный диабет и заболевания щитовидной железы,
- наследственность,
- неконтролируемое употребление лекарственных препаратов, снижающих выработку секрета слюнных желез, что снижает естественную защиту полости рта от проникновения патогенных микроорганизмов,
- заболевания стоматологического характера (кариес, зубной камень),
- патологии пищеварительной системы (язва),
- химические и термальные ожоги, а также механические травмы полости рта,
- ослабленный иммунитет,
- постоянные стрессы,
- аллергические реакции,
- хронический гепатит,
- болезни инфекционного характера (сифилис, ВИЧ, туберкулез, ОРВИ),
- проведение химиотерапии,
- установка некачественной ортодонтической конструкции,
- неправильно смоделированный протез или глубоко посаженная коронка,
- дефицит в организме витаминов группы В, Е и С,
- болезни крови,
- профессиональная деятельность приводит к отравлению химическими веществами,
- патологии надпочечников, вызывающие нарушение процессе образования гормонов,
- неправильный прикус и аномальное расположение зубов,
- адентия.
В медицине выделяют следующие виды поражений пародонта:
Гингивит. Воспалительный процесс затрагивает ткани десен.
Основные формы патологии:
- катаральный. При легкой степени поражения наблюдается воспаление зубодесневых сосочков, при средней – межзубной области десны и ее маргинальной части, при тяжелой – вся десна с альвеолярным отростком. Основной причиной развития гингивита считается наличие зубной бляшки, в состав которой входят стафилококки и стрептококки. У детей он может возникнуть в момент прорезывания,
- гипертрофический. Вследствие воспалительного процесса происходит разрастание тканей десны, и образуются пародонтальные карманы, покрывающие коронку. Такой процесс является следствием предыдущей формы заболевания и носит хронический характер,
- гингивит Венсана. Сопровождается некротическими изменениями структуру тканей, которые становятся причиной деформации края десны,
- атрофический. Представляет собой хроническую патологию слизистой рта, при которой десневая ткань уменьшается в объеме. Межзубные сосочки исчезают, оголяются шейка и корень зуба.
Пародонтит.
Патология сопровождается деструкцией костной ткани десны, что приводит к потере связи корня зуба с челюстью и образования пародонтального кармана. Такие полости становятся местом скопления и гниения крупиц пищи.
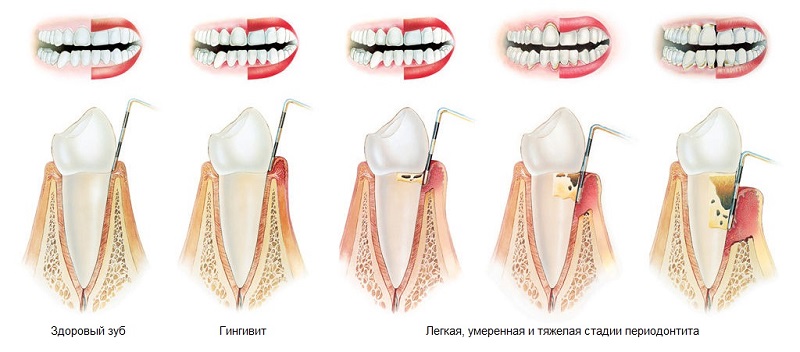
Пародонтоз.
Является невоспалительным процессом дистрофического характера, при котором происходит равномерное разрушение костной ткани. Заболевание развивается медленно, захватывая десну, так как клиническая картина проявляется не сразу.
Описанные 3 вида заболеваний пародонта классифицируют по степени тяжести:
- легкая,
- средняя,
- тяжелая.
Существует 2 формы течения этих патологий:
- острая,
- хроническая.
- Идиопатические заболевания – гистиоцитоз, синдром Папийона-Лефевра, нейтропения, сахарный диабет. Характеризуются прогрессивным разрушением всех элементов пародонта.
- Пародонтомы.
Диагностика
Методики диагностирования заболеваний пародонта можно разделить следующим образом:
- рентгенографические;
- функциональные;
- лабораторные;
- клинические.
Клиническая диагностика состоит из анамнеза стоматологического заболевания, оценки основных показателей тканей пародонта и локализации патологических изменений.
Сбор анамнеза должен включать в себя учет особенностей экологической среды проживания, соблюдения гигиены ротовой полости, характера питания, профессиональных вредностей, наличие хронических заболеваний, аллергических реакций, наличие или отсутствие вредных привычек.
Внешний осмотр включает в себя:
- выяснение жалоб больного;
- выявление основных симптомов заболевания;
- измерение пропорций лица;
- определение тонуса лицевых мышц;
- осмотр и оценка состояния слизистой оболочки десен (на определение острой или хронической стадии болезни);
- исследование десневого края;
- осмотр на наличие или отсутствие выделений из пародонтальных карманов.
На основании всех необходимых диагностических мероприятий и их результатов, выносится диагноз и назначается соответствующее симптоматическое лечение.
Профилактика болезней пародонта у детей и взрослых
Профилактика заболеваний пародонта подразделяется на 3 типа:
- первичная;
- вторичная;
- третичная.
Первичный тип профилактики предполагает следующие меры:
- рациональное питание;
- тренировки жевательного аппарата;
- при наличии показаний – раннее ортопедическое и ортодонтическое лечение;
- формирование мотивации в уходе за зубами;
- санация ротовой полости;
- устранение факторов риска.
Вторичная профилактика направлена на раннее обнаружение болезней пародонта, поэтому подразумевает следующее:
- профессиональная гигиена;
- своевременное лечение гингивита;
- исключение травматических факторов.
Профилактика третичного характера направлена на предупреждение осложнений от болезней пародонта, восстановление функциональности жевательного аппарата с дальнейшим предотвращением обострений. Она заключается в комплексе мер терапевтического, физиотерапевтического, ортопедического и хирургического характера.
Заболевания пародонта – группа патологий, которые ведут к тяжелым челюстным нарушениям. При игнорировании тревожной симптоматики могут вести к утере зубов, а также иным общесистемным заболеваниям. Подобные расстройства требуют своевременного врачебного вмешательства и адекватного лечения.
Синдромы, проявляющиеся в тканях пародонта. Идиопатические заболевания пародонта с прогрессирующим лизисом тканей (пародонтолиз).
Цель
занятия:
Изучить
особенности клинической картины и
лечения идиопатических заболеваний
пародонта.
1.Вступление
-5 мин.
2.Входной
контроль для определения исходящего
уровня (ситуационные задачи, тесты). –
15 мин.
3.Разбор
теоретических вопросов (форма презентации
темы) — 20 мин.
4.Выполнение
практической работы — 120 мин.
5.Выходной
контроль (устный опрос, тесты) — 15 мин.
6.Заключение
— 5 мин.
Самостоятельная
работа студентов.
А)
Вопросы базовых дисциплин:
1.Назовите
общие заболевания организма, которые
сопровождаются прогрессирующим лизисом
тканей пародонта.
2.Клинико-диагностические
критерии пародонтита.
3.Классификация
идиопатических заболеваний пародонта.
Б)
Задание на проверку и коррекцию исходного
уровня знаний:
1.Пародонтолиз
развивается при:
а) симптоме
Никольского.
б) нейтрофилии.
в) агаммаглобулинемии.
г) сахарном
диабете.
д) калькулёзе.
е) синдроме
Папийона-Лефевра.
-
Этиология
идиопатических заболеваний пародонта. -
Десмодонтоз.
-
Синдром
Папийона-Лефевра. -
Гистиоцитоз
X:
-
Эозинофильная
гранулёма, -
Болезнь
Хенда-Шюллера-Крисчена,г
-
Болезнь
Леттерера-Сиве.
-
Пародонтальный
синдром при болезни Иценко-Кушинга. -
Пародонтолиз
при инсулиннезависимом сахарном диабете
у детей.
Самостоятельная
работа студентов.
Студенты
ведут приём больных идиопатическими
заболеваниями пародонта, собирают
жалобы, анамнез заболевания и анамнез
жизни, проводят основные и дополнительные
методы обследования, заполняют
медицинскую документацию.
Идиопатические
заболевания
с прогрессирующим лизисом тканей
пародонта — группа поражений пародонта,
объединенных сходными клиническими
проявлениями, возникающими при действии
разнообразных экзогенных и эндогенных
факторов.
Поражения
развиваются на основе различных типов
патологических процессов — воспаления,
дистрофии, аллергии, наследственного
поражения и др. Часто, уже в продромальном
периоде, врачу-стоматологу приходится
наблюдать в полости рта первые признаки
идиопатических заболеваний в виде
прогрессирующей деструкции всех тканей
пародонта, быстрого образования десневых
карманов, подвижности, смещения и
выпадения зубов, а также лакунарной
остеолитической резорбции костной
ткани.
Таким
образом для большинства из них ведущими
диагностическими признаками являются:
-
Неуклонное
прогрессирование разрушения всех
тканей пародонта, сопровождающееся
выпадением зубов на протяжении 2-4 лет. -
Сравнительно
быстрое образование пародонтального
кармана с выделением гноя, смещением,
дистопией зубов. -
Своеобразная
рентгенологическая картина: преобладание
быстро прогрессирующего рассасывания
костной ткани с образованием лакун и
полным растворением костного вещества
на протяжении сравнительно короткого
промежутка времени.
МКБ-10.
К05.5 Другие болезни пародонта.
Десмодонтоз
(глубокая
цементопатия) — прогрессирующее
дистрофическое поражение тканей
пародонта в области отдельных зубов,
приводящее к деструкции альвеолярного
отростка. Считается неполным синдромом
Папийона-Лефевра.
Этиология
не известна.
Патогенез.
Предполагают, что развитие процесса
связано с наследственно-детерминированными
факторами.
Патогистология:
-
стадия
характеризуется дегенерацией волокон
периодонта с резорбцией кости,
пролиферацией капилляров без
воспалительной реакции пролиферирующего
эпителия, особенно в начальной стадии
заболевания. -
стадия
— наблюдается пролиферация прикреплённого
эпителия вдоль поверхности корня зуба
и инфильтрация соединительной ткани
плазматическими клетками и полибластами. -
стадия
— отделение эпителия от поверхности
корня зуба с образованием
пародонтального кармана, присоединение
грамотрицательного анаэроба
Actinobacillis actinomycetemcomitans и усиление
воспаления.
Клиника:
Заболевание
встречается редко, в основном в
детском и юношеском возрасте. Чаще
встречается у девушек с ранним периодом
полового созревания.
Не
выявляются местные этиологические
факторы, вызывающие заболевания
пародонта. Наблюдается подвижность и
смещение зубов, процесс начинается с
16, 11, 21, 26, 36, 31, 41, 46 зубов. Другие зубы
вовлекаются в процесс позднее. Характерна
симметричность поражения. Появляются
глубокие пародонтальные карманы с
серозно-гнойным отделяемым.
На
рентгенограмме определяется вертикальная
резорбции кости в области 16, 11, 21, 26, 36,
31, 41, 46 зубов в виде арок от вторых
премоляров до вторых моляров.
Лечение
симптомотическое:
-
кюретаж,
-
гингивэктомия,
гингивотомия -
депульпирование
зубов, -
удалению
зубов с последующим протезированием.
Общее
лечение:
эффективно
применение препаратов, замедляющих
остеолизис (тирокальцитонин).
Гингивиты у детей: клиника, диагностика, дифференциальная диагностика.
Клиника.
Больные предъявляют жалобы на
кровоточивость десен и боль при еде. В
полости рта отмечаются отечность и
гиперемия десневого края, десневых
сосочков. Пальпация может быть
болезненной, и при чистке зубов и при
пальпации десна может кровоточить. При
обострении сосочки увеличиваются в
объеме и как бы валиками окружают зубы,
образуя ложные зубодесневые карманы,
в которых может находиться гнойное
содержимое,
может
откладываться зубной камень. При
рентгенологическом исследовании
никаких изменений в костной ткани не
обнаруживается. Отдельные виды гингивитов
имеют характерный вид. Например, при
гормональных заболеваниях может
наблюдаться гипертрофия сосочков,
которые становятся плотными,, бугристыми
и могут закрывать весь зуб. При язвенном
гингивите вокруг зубов может быть
язвенная некротическая каемка. Было
замечено, что при обострении основного
заболевания, на фоне которого развивается
гингивит, ухудшается положение в полости
рта.
Лечение пародонтита хирургическим методом выполняет двумя способами:
- оперативное вмешательство по удалению карманов пародонта;
- оперативное вмешательство, в результате которого происходит восстановление мягких тканей.
В первом случае хирургическое лечение направлено на удаление зубных отложений: камня, налета и прочего. После удаления зубного камня, чтобы инфекция не распространялась в ротовой полости, накладывают тетрациклиновый препарат мазеобразной консистенции. Если корни зуба были деформированы — выполняется их выравнивание.
Если диагностирован пародонтит тяжелой степени, то первостепенно устраняются патологии зубов и десны. Устранение патологий десны выполняется методом наложения мембран из синтетического материала или собственных тканей. Выбранный материал накладывают на патологический участок и сшивают его с непораженными тканями десны. По завершению данной процедуры назначают ежедневные ополаскивания полости рта.
Если при прогрессировании заболевания и отсутствии своевременного лечения были сильно поражены зубы, то стоматолог назначает следующее оперативное вмешательство (в зависимости от степени поражения):
- частичное удаление зуба — выполняется, если поражен только один из корней зуба, расположенного на нижней челюсти. В процессе операции удаляют зубную коронку и поврежденный корень, а полость заполняется специальным материалом;
- удаление корня зуба — выполняется, если пародонтит задел только зубной корень;
- рассечение зуба — выполняется, если дефект значительного размера и щель между зубами большая. В процессе операции выполняют рассечение зуба на две части, в результате чего получают два зуба. Щель между зубами заполняется специальным материалом.
В случае медикаментозного лечения пациентам назначают специальные препараты, которые провоцируют регенерацию тканей кости.