Красная волчанка
Содержание:
- Лечение дискоидной красной волчанки
- Лечение
- Лечение
- Дискоидная красная волчанка фото
- Как лечат ДКВ
- Виды
- Волчанка и функции организма: дыхание, пищеварение, нервно-психическая деятельность и защита
- Что за болезнь красная волчанка
- Проявления красной волчанки
- Лечение дискоидной красной волчанки
- Жизнь с волчанкой (прогноз)
Лечение дискоидной красной волчанки
Лечение дискоидной красной волчанки во многом зависит от клинической формы и провоцирующих факторов развития болезни.
Начинают лечение с устранения очагов хронической инфекции в организме, нормализации эндокринных расстройств. Устраняют прочие раздражающие и провоцирующие факторы, такие как прямой солнечный свет, лучевая терапия, холод, сквозняки, наружные повреждения кожи.
При дискоидной красной волчанке наибольшей эффективностью обладают антималярийные препараты. Используют Хингамин (возможно применение Делагила, Хлорохина, Резохина) перорально по 250 мг дважды в день после приема пищи на протяжении 10 суток. Далее частоту приема уменьшают до одного раза в день (10 суток) и после до 2-х раз в неделю. Можно подключать Плаквенил по 200 мг до 4-х раз в сутки. Данные препараты эффективны, но обладают рядом нежелательных побочных проявлений. Поэтому во время лечения необходимо периодически проводить анализ крови и мочи, наблюдать за состоянием глазного дна и функциональностью печени.
Замечены положительные результаты при назначении Пресоцила (от одной до 3-х таблеток трижды в сутки) или Сентона. При ранней диагностике заболевания эффект может быть получен при приеме Аминохинола по 0,05-0,15 г трижды в день, курсами по 7 дней с промежутками в 5 суток.
При необходимости могут быть назначены антибиотики преимущественно пенициллиновой группы с широким спектром антибактериальной активности. Тетрациклиновые антибиотики при дискоидной красной волчанке не используют (из-за фотосенсибилизации).
При подозрении на переход дискоидной формы заболевания в системную рекомендуется применение индивидуальных дозировок кортикостероидных препаратов, можно с добавлением цитостатиков (циклофосфан и пр.).
Эффективность терапии можно подкрепить использованием никотиновой кислоты, которая защищает организм от негативного воздействия ультрафиолета, выводит токсины, стимулирует функцию коры надпочечников, уменьшает побочные эффекты от антималярийных препаратов. Никотиновую кислоту назначают по 50 мг дважды в день после приема пищи на протяжении 1 месяца, затем спустя 2-3 недели курс повторяют. Рекомендуется проведение от 2-х до 5 циклов терапии. Лечение дополняют применением липотропных препаратов (липамид и пр.). Возможно и инъекционное введение 1% никотиновой кислоты – 1-5 мл в/м.
Для поддержки иммунитета назначают поливитаминные комплексы с витаминами A, C, E, группы B, кроме витамина D², который может усугубить состояние при заболевании.
При составлении схемы лечения дискоидной красной волчанки необходимо учитывать, что в терапии данного заболевания нельзя использовать сульфаниламиды (сульфадиметоксин, стрептоцид, бисептол и пр.) и стрептомицин, так как это крайне негативно действует на исход болезни, вплоть до её перерождения в системную форму.
Небольшие изменения касаются и рациона питания при волчанке: желательно употреблять продукты, в большом количестве содержащие никотиновую кислоту. К таким продуктам относятся треска, печень, фасоль, горох, чечевица, гречка, овсянка, ячневая каша и пр.
В качестве местного лечения можно использовать мази с фотозащитным свойством: Салол, Хинин, 5% Метилурацил, Фенкортозоль. Неплохой эффект оказывают мази на основе ланолина и цинковой пасты. Зону поражения можно обрабатывать Бийохинолом. Зачастую мази комбинируют: утром применяют фотозащитные кремы, а на ночь – мази с кортикостероидами.
Лечение
К сожалению, полное излечение волчанки невозможно. Поэтому терапия подбирается так, чтобы уменьшить проявления симптомов, приостановить воспалительный, а также аутоиммунный процессы.
С помощью нестероидных противовоспалительных средств можно уменьшить воспалительный процесс, а также уменьшить болевые ощущения. Однако препараты из данной группы при длительном приеме могут вызывать раздражение слизистой желудка, и, как следствие, гастрит и язву. Кроме того, он снижают свертываемость крови.
Более выраженным противовоспалительным эффектом обладают препараты- кортикостероиды. Однако их продолжительное применение в больших дозах также провоцирует серьезные побочные реакции. У больного может развиться диабет, остеопороз, ожирение, появляются катаракты, отмечается некроз крупных суставов, повышенное артериальное давление.
Высокой эффективностью воздействия у больных СКВ с поражением кожных покровов и слабостью обладает препарат гидроксихлороквин (Плаквенил).
В комплексное лечение также входят препараты, которые подавляют активность иммунной системы человека. Такие средства эффективны при тяжелой форме болезни, когда развивается выраженное поражение внутренних органов. Но прием этих средств ведет к анемии, восприимчивости к инфекциям, а также к кровоточивости. Некоторые из таких препаратов пагубно воздействуют на печень, почки. Поэтому средства-иммуносупрессоры можно использовать исключительно под тщательным контролем врача-ревматолога.
В целом лечение СКВ должно преследовать несколько целей
Прежде всего, важно приостановить аутоиммунный конфликт в организме, восстановить нормальную функцию надпочечников. Кроме того, необходимо осуществить воздействие на мозговой центр с целью уравновешивания симпатической и парасимпатической нервной системы
Лечение заболевания проводится курсами: в среднем требуется от шести месяцев постоянной терапии. Ее длительность зависит от активности болезни, ее продолжительности, тяжести, от количества вовлеченных в патологический процесс органов и тканей.
Если у больного развивается нефротический синдром, то лечение будет более длительным, а выздоровление – более сложным. Результат лечения зависит и от того, насколько больной готов выполнять все рекомендации доктора и содействовать ему в лечении.
СКВ является тяжелым недугом, который приводит к инвалидности и даже к смерти человека. Но все же люди, болеющие красной волчанкой, могут вести нормальную жизнь, особенно в период ремиссий. Больные СКВ должны избегать тех факторов, которые могут негативно повлиять на течение болезни, усугубляя его. Им нельзя находиться на солнце длительное время, летом стоит носить одежду с длинными рукавами и применять солнцезащитные кремы.
Обязательно нужно принимать все лекарства, которые назначил врач, и не допускать резкой отмены кортикостероидов, так как подобные действия могут вести к серьезному обострению болезни. Пациенты, лечение которых ведется с использованием кортикостероидов или средств, подавляющих иммунитет, более восприимчивы к инфекции. Следовательно, о возрастании температуры он должен сразу же сообщать врачу. Кроме того, специалист должен вести постоянное наблюдение пациента и знать обо всех изменениях в его состоянии.
Беременные женщины с системной красной волчанкой входят в категорию особого риска. На протяжении периода вынашивания ребенка за женщиной должен наблюдать не только гинеколог, но и ревматолог. У таких женщин существует высокий риск аборта, склонность к тромбозам. Часто беременным с СКВ назначают аспирин с целью разжижения крови, а также иммуноглобулин.
Антитела волчанки могут передаться от матери новорожденному, как следствие, проявляется так называемая «волчанка новорожденных». У младенца проявляется сыпь на коже, в крови снижается уровень эритроцитов, лейкоцитов, тромбоцитов. Иногда у ребенка может возникнуть блокада сердца. Как правило, к шестимесячному возрасту малыша волчанка новорожденных излечивается, так как разрушаются антитела матери.
Доктора
специализация: Ревматолог / Иммунолог
Ястребова Елена Вильевна
4 отзываЗаписаться
Подобрать врача и записаться на прием
Преднизолон
Диклофенак
Альбумин
Инфликсимаб
Плаквенил
Иммуноглобулин человека
Азатиоприн
Амлодипин
Ацетилсалициловая кислота
Валсартан
Верапамил
Декстран
Дигоксин
Дилтиазем
Дипиридамол
Лозартан
Лорноксикам
Мелоксикам
Метилпреднизолон
Метопролол
Метотрексат
Пентоксифиллин
Фозиноприл
Фуросемид
Цефазолин
Циклоспорин
Циклофосфамид
Эналаприл
Лечение
Заболевание необходимо лечить у врача-ревматолога. Обычно терапия включает препараты:
• противовоспалительные нестероидные средства; • при высыпании преимущественно в области лица применяют противомалярийные препараты; • при тяжелом течении используют глюкокортикостероиды внутрь (в больших дозах, но коротким курсом); • при наличии большого количества антифосфолипидных тел используют варфарин под контролем особого параметра свертывающей системы крови.
При исчезновении признаков обострения дозу лекарств постепенно снижают и терапию прекращают. Но ремиссия при волчанке обычно непродолжительная, хотя при постоянном приеме лекарств эффект терапии довольно сильный.
Рекомендуется использование отваров календулы, кровохлебки, чистотела, болиголова, крапивы, листьев брусники.
Своевременно диагностированная красная волчанка продолжительность жизни у пациента предполагает длительную и дальнейший прогноз благоприятный.
Смертность наблюдается лишь в случае поздней диагностики заболевания и присоединении к нему прочих недугов, вызывающих сбои в работе внутренних органов, вплоть до невозможности их восстановления.
Дискоидная красная волчанка фото
Дискоидная красная волчанка (ДКВ) – хроническое аутоимунное заболевание, при котором на теле появляются красные круглые пятна с шелушащейся кожей. Кожный покров на пораженных участках тела может отмирать или покрываться сухой корочкой. ДКВ поражает один или несколько участков кожи. Красной волчанкой болеют только женщины (в основном в возрасте от 25 до 45 лет), причем заболевание это дольно редкое – на 1000 женщин приходится только 3-8 случаев.
Причины развития ДКВ удается установить далеко не всегда. Медики предполагают, что предпосылкой для его появления могут быть тяжелые инфекционные поражения или воздействие ультрафиолетового излучения. Именно инфекция или УФ-лучи зачастую пагубно влияют на защитную функцию кожи, в результате чего выделяются иммунные тела, из которых и развивается очаг заболевания.
В большинстве случаев ДКВ поражает верхнюю часть тела, вызывая у пациентки зуд и жжение. Примерно в одном из десяти случав при красной волчанке наблюдается также поражение слизистой ротовой полости. Помимо внешних проявлений заболевание поражает также внутренние органы и суставы. Красная дискоидная волчанка считается неизлечимой. Врач может лишь улучшить состояние больной и остановить прогрессирование болезни.
Основными симпомами и клиническими проявлениями дискоидной красной волчанки являются:
- Поражение кожных покровов.
- Бляшкообразная эритема на лице, груди и руках.
- Атрофическое изменение пораженных участков, появление вместо них рубцов белого цвета или образований с более интенсивной пигментацией.
- Выпадение волос при поражении волосистой части головы.
- Зуд пораженных участков тела.
- Поражение слизистой рта (приблизительно у 15 процентов пациенток).
- Иногда наблюдаются внекожные проявления болезни.
- Боли в суставах и мышцах.
- Ухудшение нервно-психического состояния больной из-за приведенных выше симптомов.
Результаты лабораторных исследований:
- При локализованной форме ДКВ лабораторные исследования остаются неизменными.
- При распространенной форме ДКВ увеличивается скорость оседания эритроцитов в крови (СОЭ), наблюдается антинуклеарный фактор, лейкопания.
- Иммунокомплексные депозиты можно выявить благодаря иммунофлюоресцентному окрашиванию кожных биоптатов.
Как лечат ДКВ
Лечение дискоидной формы красной волчанки медикаментами при своевременной диагностике заболевания позволяет добиться полного излечения. Если же болезнь обнаружена на более поздних стадиях развития, эффективность терапии снижается в разы.
Медикаментозный метод борьбы с заболеванием осуществляется при помощи таких препаратов:
- цитостатики;
- глюкокортикоиды;
- противовоспалительные препараты нестероидной группы.
Иные медикаментозные средства используются, исходя из особенностей состояния больного, наличия и степени поражения внутренних органов. В любом случае, лечение должно быть комплексным, регулярным, непрерывающимся и направленным на подавление всех проявлений патологического процесса.
Огромное значение для эффективности лечения имеет подбор дозировки и длительности приема лекарственных средств. Только квалифицированный специалист правильно определит их совместимость и переносимость.
Сегодня придумано много рекомендаций, разработок и методов терапии ДКВ, но схему лечения всегда следует подбирать индивидуально после полноценного обследования пациента. Иначе излечение от болезни не будет скорым.
Стоит ли использовать народные методы
Народная медицина может стать дополнительным подспорьем при терапии диссеминированной красной волчанки. Она помогает поддержать иммунитет, устранить повышенную сухость, дряблость и шелушение кожи.
Стоит использовать препараты на основе меда, иных пчелопродуктов орально или для наружного нанесения на кожу. Это позволит устранить повышенную сухость поврежденных участков кожи, ускорить процесс их заживления и выздоровления пациента в целом. Однако медики не рекомендуют пить настои и отвары трав, поскольку они могут спровоцировать развитие аллергических реакций и усугубить течение болезни.
Важно! Как самостоятельное лечение, методики народной медицины обычно не используются ввиду их невысокой эффективности
Виды
Площадь поражения при ДКВ может быть различной, потому выделяют очаговую и диссеминированную, распространенную форму заболевания. Диссеминированная красная волчанка сопровождается общими симптомами: слабостью, недомоганием, повышением температуры тела и болями в суставах. Кроме того, при распространенной форме патологии велик риск перехода в системную красную волчанку.
Диссеминированная ДКВ наблюдается достаточно редко, дискоидные высыпания не имеют обычно тенденции к росту или инфильтрации. Иногда на пятнах появляются чешуйки, при механическом удалении которых ощущается болезненность. Количество очагов может быть разным, как и их локализация. Зачастую эритематозные пятна беспорядочно рассеяны на лице и в области шейно-плечевого пояса.
По типу поражения ДКВ бывает:
- глубокой – появляются узлы под кожей, которые в дальнейшем кальцифицируются. Волчаночные очаги располагаются в глубоких слоях кожи, безболезненны на ощупь и могут достигать 10 см в диаметре. Типичные места локализации – лицо, плечи и бедра;
- папилломатозной – в области волосяного покрова головы и на кистях рук возникают бородавки (папилломы). Патологические очаги покрываются роговыми наслоениями и напоминают симптомы бородавчатого красного плоского лишая. Такая форма волчанки склонна к озлокачествлению;
- дисхромической – бляшки имеют бледную окраску в центре и более темную – по краям;
- телеангиэктотической – крайне редкий тип, при котором резко усиливается сосудистый рисунок;
- гиперкератотической (гипертрофической). Напоминает папилломатозную ДКВ, но отличается роговидными образованиями в виде плотных бляшек. Типичное место локализации – кайма губ, несколько реже бляшки обнаруживаются на волосистой части головы. Несмотря на отсутствие субъективных ощущений, гиперкератотическая волчанка считается предраковым состоянием;
- центробежная эритема Биетта представляет собой поверхностный вариант, при котором возникает четко отграниченная и немного отечная эритема красно-розового оттенка. Она отличается симметричным расположением и может появляться на щеках или спинке носа.
Волчанка и функции организма: дыхание, пищеварение, нервно-психическая деятельность и защита
Воспалительный процесс при волчанке находит соединительную ткань в органах дыхания, распространяясь вокруг бронхов, легочных сосудов, между долек легких, а иной раз даже затрагивая альвеолярные перегородки. Эти изменения приводят к формированию волчаночного пневмонита с развитием в легких очагов воспалительной инфильтрации, основным клиническим признаком которого является медленно усиливающаяся с течением времени одышка.
Однако воспалительный процесс в легких при волчанке может вести себя по-иному и давать острое течение, при котором наблюдаются:
- Одышка, довольно выраженная;
- Мучительный кашель, приступы удушья;
- Кровохарканье;
- Синюшный цвет кожи лица, рук и ног;
- Формирование легочной гипертензии (возможно).
Поражение ЖКТ (желудочно-кишечного тракта) отличается яркостью клинической картины и множеством симптомов:
- Полное отсутствие аппетита (анорексия);
- Диспепсические расстройства;
- Практически постоянная, но неопределенного характера, боль в животе;
- Частые поносы.
Виной всему наиболее часто становятся волчаночные поражения ЖКТ:
- Вазомоторные мезентериальные нарушения;
- Инфаркт селезенки;
- Геморрагический отек брыжейки и стенки кишечника;
- Сегментарный илеит (рецидивирующая обструкция тонкого кишечника);
В некоторых случаях волчаночный воспалительный процесс в ЖКТ может привести к язвенно-некротическим изменениям и давать афтозный стоматит, эзофагит, гастроэнтероколит, который может осложниться перфорацией язвы и развитием перитонита или панкреатита.
Наиболее частые и опасные осложнения системной красной волчанки
Приблизительно у половины пациентов при СКВ поражаются почки с развитием пиелонефрита, волчаночного нефрита (люпус-нефрита), нефротического синдрома с вторичным повышением артериального давления и нарушением выделительной функции почек. Изредка волчанка может начинаться с патологии, напоминающей нефропатию беременных или острый нефротический синдром.
Нарушение со стороны нервной системы и психической деятельности также наблюдается приблизительно в 50% случаев на всех этапах системной красной волчанки. Для начальной фазы характерны:
- Общая слабость;
- Быстрая утомляемость;
- Адинамия;
- Раздражительность и вспыльчивость;
- Подавленное настроение;
- Сснижение общего эмоционального фона, апатия;
- Нарушение сна;
- Гипергидроз (повышенная потливость);
- Тяжесть в голове, головная боль.
Вследствие вовлечения головного и спинного мозга, мозговых оболочек, нервных корешков и периферических нервов в самом разгаре болезни появляется определенная неврологическая симптоматика, которая складывается в синдромы:
- Церебральный (менингоэнцефалит);
- Церебро-спинальный (энцефаломиелит);
- Диффузный (менингоэнцефаломиелополирадикулоневрит).
Сдвиги в эмоциональной сфере на этой стадии не только не проходят, но и усугубляются:
- Неустойчивое настроение (депрессия сменяется эйфорией);
- Бессонница;
- Интеллектуально-мнестические расстройства (страдает память и интеллект);
- Иногда бред и галлюцинации (зрительные и слуховые);
- Судорожные припадки;
- Снижение критики, неадекватность суждений, неспособность правильно оценить собственные возможности.
Кроме этого, следует иметь в виду, что подобные нарушения в нервно-психической деятельности иногда вызывает лечение гормонами (стероидные психозы).
Ретикулоэндотелиальная система (система макрофагов) реагирует на СКВ увеличением всех групп лимфоузлов, что указывает на раннюю генерализацию заболевания. Кроме этого, наблюдается увеличение селезенки и печени. Симптомы поражения печени (гепатит, сопровождаемый желтухой, жировой гепатоз) часто возникают на фоне сердечной недостаточности, обусловленной диффузным миокардитом или легочной гипертензией, и напоминают острый вирусный гепатит.
Что за болезнь красная волчанка
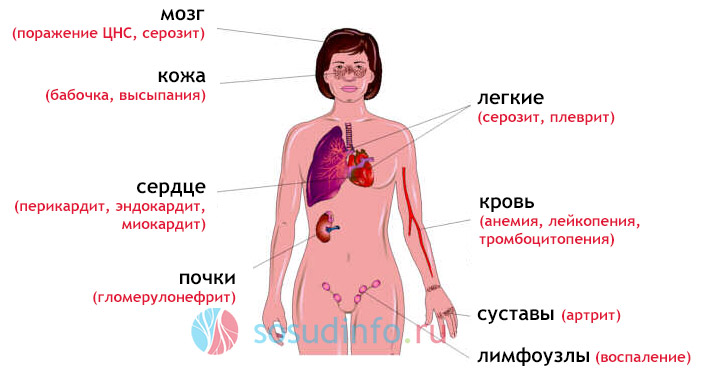
СКВ является аутоиммунной патологией, которая развивается на фоне расстройства в нормальной работе иммунитета, что приводит к синтезу в организме человека антител к клеткам собственных соединительных тканей, расположенных в различных системах. Другими словами, иммунной системой собственная соединительная ткань по ошибке воспринимаются как инородная, что приводит к выработке к ней антител, губительным образом воздействующих на систему клеток, из-за чего происходит повреждение разных органов. Так как соединительные ткани присутствуют в любом органе, красная волчанка характеризуется полиморфным течением с формированием симптоматики поражения любого органа или системы.
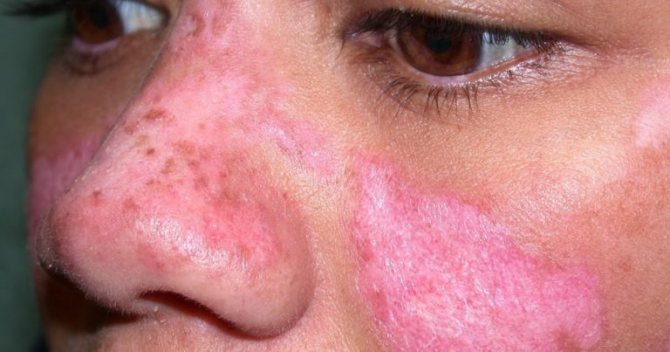
Что такое волчанка и как она проявляется? Стоит заметить, что красной волчанке в большей степениподвержены представительницы женского пола. От чего возникает волчанка? Определенный источник, способный послужить причиной развития этого заболевания, до настоящего времени не найден. Специалисты выделяют несколько основных факторов, которые могут спровоцировать возникновение СКВ. К ним можно отнести:
- Склонность на генетическом уровне — при наличии у кого-то из родственников подобного заболевания есть возможность передачи ребенку.
- Влияние бактерий и вирусов — клиническими исследованиями доказано, что каждый пациент, у которого диагностирована СКВ, был заражен вирусом Эпштейна-Барра, на основании чего врачи считают, что существует взаимосвязь этого вируса и рассматриваемого недуга.
- Перемены в гормональном фоне — у представительниц женского пола (любого возраста), которым поставлен диагноз — волчанка, выявлено повышенное количество эстрогенов в крови. В случае осуществления гормонального сбоя до возникновения первичной симптоматики патологии, вполне возможно, что её развитие началось на фоне увеличения количества эстрогенов в организме.
- Влияние солнечных лучей — специалисты заметили, что возникновение данной патологии взаимосвязано с продолжительным нахождением пациента на солнце. Под действием солнечных лучей возможно развитие мутационных процессов, что в дальнейшем приводит к формированию патологий в соединительных тканях.
Проявления красной волчанки
Основным проявлением красной волчанки является нарушение кожного покрова, поэтому заболевание относится к разряду дерматологических патологий, и составляет около 0,5—1% от их общего числа. Первую позицию в группе риска занимают женщины в возрасте от 20 до 40 лет. Мужчины болеют значительно реже, по средним статистическим данным — на 10 заболевших женщин приходится всего 1 мужчина. Дети также подвержены развитию волчанки — чаще, чем взрослые мужчины, но вдвое реже, чем взрослые женщины. У них первые симптомы проявляются не раньше 9 лет. Признаки, разновидности патологии и способы лечения в каждом случае индивидуальны, но подход к решению проблемы не зависит от возраста и половой принадлежности.
При любой форме красной волчанки вероятность поражения любого из органов одинакова, поэтому общая клиническая картина всегда размыта. По этой причине, истинный диагноз часто принимают за совершенно иное заболевание. Так больной получает неверное лечение и патологический процесс усугубляется. К общим проявлениям относятся:
- беспричинное повышение температуры тела;
- общая слабость, подавленное состояние, апатия;
- мышечные и суставные боли, быстрое переутомление от любой эмоциональной и физической нагрузки;
- частые головные боли, бессонница, раздражительность и нервозность;
- расстройство стула без очевидных причин.
Еще несколько десятилетий назад человек, больной красной волчанкой, мог прожить не более 5 лет. Разрушительные процессы в определенный момент достигали апогея и проблемы становились не совместимыми с жизнью. Современная медицина достигла того уровня, при котором больной с таким диагнозом может не только прожить 20 и более лет, но ещё и вести комфортную жизнь, без ограничений в трудовой деятельности. Безусловно, течение болезни напрямую зависит от ее формы и стадии развития, а также от степени проявления симптоматики. Но в целом, красная волчанка — это не смертельный приговор. Кроме общих, указанных выше, проявлений патологии, стоит выделить ряд специфических признаков, совокупность которых можно разделить на несколько групп:
дерматологические проявления — красная сыпь на лице в области скул и переносицы в форме «бабочки», отечные красные пятна на конечностях и других участках тела, возникающие из-за сбоя в работе капилляров, мелкая сыпь на кончиках пальцев рук и ладонях, язвы на слизистых оболочках, выпадение волос;
- сердечно-сосудистые нарушения — на фоне волчанки развивается атеросклероз, проявляются признаки миокардита, эндокардита, перикардита без очевидных предшествующих факторов, происходит дисфункция клапанного аппарата сердца;
- изменения в кровеносной системе — развитие лейкопении, анемии, тромбоцитопении, появление в крови измененных лейкоцитов, поглотивших ядра иных клеток, что обусловлено ошибочным восприятием иммунной системы своих клеток как чужеродных. Такие лейкоциты именуются волчаными LE-клетками. Никакое другое заболевание не провоцирует их появление;
- суставные проблемы, возникающие из-за значительного повреждения соединительной ткани — боль в коленях, запястьях, кистях рук, в области крестца и копчика, а также воспаление суставов с последующей их деформацией;
- нефрологические проблемы — выявление большого количества белка в моче, обнаружение крови при мочеиспускании, а также воспаление в почках со снижением их функции. Последний патологический процесс выделяют как волчаночный нефрит;
- психические и неврологические нарушения — нарушение работы клеток головного мозга, галлюцинации, уменьшение чувствительности, судороги, нестабильное психоэмоциональное состояние;
- патологические изменения в дыхательной системе — одышка от небольшой нагрузки, боль в области груди, в частности, в момент вдоха.
Большинство из описанных симптомов имеют место в том случае, если назначенное лечение оказалось неэффективным или отсутствовало вовсе. Стремительное развитие красной волчанки дестабилизирует работу всего организма.
Лечение дискоидной красной волчанки
Лечение данной патологии во многом зависит от клинической формы и провоцирующих факторов развития болезни. Сначала нужно ликвидировать очаги хронической инфекции в организме, устранить расстройства эндокринной системы. Устраняют прочие раздражающие и провоцирующие факторы: лучевую терапию, ультрафиолетовое облучение, сквозняки, холод, наружные повреждения кожи.
Антималярийные препараты часто применяются при дискоидной красной волчанке. Применяют Хингамин (аналоги: Хлорохин, Делагил и Резохин), его дают перорально по 250 мг 2 раза в день после еды. Длительность первого этапа глечения: 10 дней. Дальше частоту приема уменьшают до одного раза в день (10 суток) и после до 2-х раз в неделю. Можно применять Плаквенил по 200 мг до 4-х раз в сутки. Названные лекарства дают хороший эффект при лечении КВ, но вызывают побочные действия. Поэтому при данной терапии нужно систематически проводить анализ крови и мочи, наблюдать за состоянием глазного дна и функциональностью печени.
Пресоцил также, как доказала медицинская практика, эффективен для лечения дискоидной красной волчанки. Дают от 1 до 3 таблетов 3 раза в сутки. Заменить лекарство можно Сентоном. При раннем обнаружении болезни эффективен Аминохинол, который дают больному по 0,05-0,15 г трижды в день, курсами по 7 дней с промежутками в 5 суток.
Если врач считает нужным, он может назначить антибиотики, в основном пенициллины с широким спектром антибактериальной активности. Не применяют при рассматриваемой патологии тетрациклины по причине фотосенсибилизации.
Когда дискоидная форма КВ переходит в системную, применяют кортикостероиды в индивидуальных дозах, их комбинируют в части случаев с цитостатиками, например, с циклофосфаном.
Лечение более эффективно, если в схему добавить никотиновую кислоту. Она защищает организм от негативного воздействия ультрафиолета, выводит токсины, стимулирует функцию коры надпочечников, уменьшает побочные эффекты от антималярийных препаратов. Ее дают больному 2 раза в день по 50 мг, после еды. Курс 1 месяц. Потом перерыв 2-3 недели, после чего курс нужно повторить. Таких циклов проводят от 2 до 5. В лечение вводят липотропные препараты, например, липамид. Иногда никотиновую кислоту 1% вводят инъекционно (внутримышечно от 1 до 5 мл).
Чтобы поддержать иммунитет на высоте, назначают больному поливитаминные комплексы с витаминами A, C, E, группы B, кроме витамина D², который может усугубить состояние при заболевании.
Врач должен учесть, что для лечения дискоидной красной волчанки нельзя применять сульфаниламиды (стрептоцид, сульфадиметоксин, бисептол) и стрептомицин, потому что исход болезни ухудшается. Волчанка может перейти в системную, если больной будет принимать эти лекарства.
Рацион для лечения волчанки также должен быть изменен. Желательно употреблять продукты, в которых содержится много никотиновой кислоты:
- печень
- треску
- горох
- фасоль
- гречку
- чечевицу
- ячневую кашу
- овсянку
Системная терапия при дискодиной красной волчанке включает и местные мази с фотозащитным свойством:
- Хинин
- Салол
- Фенкортозоль
- 5% Метилурацил
- мази на основе ланолина и цинковой пасты
Пораженный участок в части случаев обрабатывают Бийохинолом. В основном врачи советуют комбинировать мази. Например, утром применять фотозащитные кремы, а перед сном применять мази с содержанием кортикостероидов.
Жизнь с волчанкой (прогноз)
Большинство людей с заболеванием могут выполнять обычные ежедневные действия. Во время ухудшения симптомов возможна медлительность. Вы можете предотвратить вспышки волчанки и улучшить качество жизни при регулярном:
- посещении врача;
- достаточном отдыхе;
- избегании воздействия солнца;
- выполнении упражнений.
Ожидаемая продолжительность жизни с заболеванием
80-90 процентов людей с волчанкой, которые получают надлежащее лечение, могут рассчитывать на нормальную продолжительность жизни. Заболевание может быть смертельным, однако, большинство людей с болезнью живут долго и продуктивно.
Некоторые факторы, которые могут повлиять на прогноз заболевания:
- Пол. Женщины, как правило, имеют более тяжелые формы волчанки, чем мужчины. Исследования показывают, что женщины с большей вероятностью имеют повреждение почек и более склонны к активной форме на ранней стадии болезни.
- Возраст. У людей до 16 лет, у которых появились, только первые симптомы волчанки, есть вероятность того, что их проблемы будет связаны с нервной системой и почками. Взрослые люди, у которых проявляются первые симптомы волчанки после 50 лет, имеют худший прогноз.
- Раса: люди латиноамериканского, азиатского и африканского происхождения чаще приобретают волчанку и имеют худший прогноз, чем люди с белой кожей. Увеличение частоты волчанки в этих расовых группах, вероятно, связано с генетикой, но некоторые из симптомов могут быть вызваны социально-экономическими факторами, такими как доступ к медицинскому обслуживанию.
Ученые ведут работы и пытаются найти успешное лечение волчанки. Ключевая задача нынешних изучений – формирование лечения, способное результативно сократить применение кортикостероидов. Научные работники пытаются выявить сочетание лекарств, которое было бы более эффективно.
А мы, в свою очередь, будем надеяться на то, то это произойдет как можно скорее.
https://youtube.com/watch?v=Dz8nfvi4snM