Первый по ортопедии
Содержание:
Симптомы вальгусной деформации
Каким же образом мы можем распознать наличие данного недуга?
Во-первых, пациентов беспокоит боль в ступнях, а именно в области I плюсневой кости. Она проявляется после длительной ходьбы либо нагрузок на ноги. Проявление вальгусной деформации стоп в зависимости от ее степени деформации и стадии отличается по характеру и силе – от дискомфорта до острой и ноющей боли.
Во-вторых – это визуальная деформация большого пальца стопы. Как показано на фото, сама ступня теряет нормальную форму, развивается костный экзостос (уплотнение костной ткани – «шишка»), а большой палец со временем начинает отклоняться от своей оси и придвигается к остальным, ложась на второй палец.
Кроме того, под фалангами второго и третьего пальцев появляются натоптыши, чувствительность ступни снижается, наблюдается отечность и покраснение кожного покрова.
Плосковальгусная деформация стоп, как указано выше, представляет собой патологическое нарушение положения ступни. Тяжесть давления искривляется, высота снижается, а ее функционирование протекает неестественным образом. Характерные симптомы:
Ярко выраженная деформация стопы
Ее ось резко смещается в бок, расстояние между лодыжками увеличивается в положении стоя. Обратите внимание: ноги и стопы на этой стадии имеют х-образную форму.
Явные косметические дефекты сопровождаются дискомфортом при ходьбе, неудобством при выборе обуви. Кроме того, вальгусная деформация способствует развитию патологий: плоскостопия, артроза и других болезней, ввиду неправильной работы сустава.
Все эти симптомы позволяют сделать вывод о наличии отклонений, но для достоверности информации необходим рентген и иные процедуры.
Лечение Хальгуса вальгуса
Когда рентген показывает небольшие отклонения от нормы, которые еще возможно ликвидировать безоперационными методами, назначают терапевтические курсы, включающие медикаментозное лечение, физиопроцедуры и ЛФК. Длительность терапии рассчитывает врач. Эффективное лечение hallux valgus без операции проводится только на раннем этапе развития недуга. Пациенту рекомендуют комплекс мер:
- Бандаж и ортезы для снижения нагрузки на ступню. Выравнивать палец советуют с помощью специальной прокладки между 1 и 2 пальцами. И также используется специальный ортез в виде люльки, который отодвигает большой палец на исходное положение.
- Снижение избыточного веса переходом на диетическое питание.
- Ношение ортопедической обуви.
- Физкультурные упражнения для укрепления мышц и связок ступни.
Фармацевтические лекарства
Консервативное лечение hallux valgus медикаментозными препаратами имеет малую эффективность и практикуется на ранних стадиях выявления отклонений. Терапия состоит в обезболивании и купировании развития болезни. Вернуть палец в исходное положение без операции нельзя. Из фармсредств используют мази с анальгетическим действием и хондропротекторы, когда вальгусный недуг сопровождается артрозом. Популярны также согревающие гели и компрессы.
Хирургическая операция
Когда деформация большого пальца и сустава необратимы, привести кости в стопах в здоровое положение можно только хирургическим путем. Вариантов оперативного вмешательства существует около 300, но суть всех манипуляций — исправить неестественное положение пальца. В зависимости от затрагиваемого слоя операции подразделяются на три категории:
- коррекция мягких тканей,
- вмешательство в положение костей,
- выполнение манипуляций на первом и втором уровне.
Из операций наиболее часто практикуют метод Мак-Брайда, состоящий в перемещении сухожилия с целью восстановления тяги мышц, приводящих в движение большой палец. Популярна операция Шеде при hallux valgus, предполагающая хирургическое устранение «нароста» с головки 1-й плюсневой кости. Методика Скарф или шевронной остеотомии основана на коррекции непосредственно костей и предполагает их подпиливание и сдвигание.
ЛФК и физиотерапия
Минимизация болевого синдрома и остановка прогресса болезни производится с помощью курса физиотерапевтических процедур и специальных лечебных упражнений. Лечить заболевание у детей и взрослых рекомендуют в клинике и проходя раз в год санаторно-курортное лечение. Эффективны следующие виды терапии:
- фонофорез с лекарствами («Диклофенак», «Гидрокортизон»),
- парафиновые аппликации (можно с добавлением озокерита),
- магнитотерапия,
- электрофорез (с теми же препаратами, что и фонофорезное воздействие),
- индуктотермия,
- УВЧ.
Лечебная физкультура состоит в укреплении мышечного корсета и сухожилий ступни для повышения ее амортизирующих свойств и избавления от поперечного плоскостопия. Практикуется разработка сустава больших пальцев, особенно если имеются дополнительные артрозные проявления. Выполнять комплексы упражнений можно в кабинете ЛФК и дома.
Лечение народными средствами
Когда рентген показывает, что заболевание находится в первой стадии, возможно его купировать способами альтернативной медицины, применяя для лечения рецепты целителей. Преимущественно народными средствами лечат халюс вальгус у ребенка. Практикуют прокладки между пальцами для возвращения стопе природного положения, а также спиртовые растирки с добавлением трав для снятия опухлости и покраснения кожи в местах, где обувь начинает натирать ногу из-за ее неправильного положения.
Лечение деформаций пальцев стоп
Если возникает вопрос, как лечить вальгусную деформацию большого пальца на стопе, то нужна консультация врача. Только он, учитывая все обстоятельства заболевания, может выбрать правильный курс терапии. Лечение вальгусной деформации большого пальца стопы зависит от степени выраженности патологии, состояния больного и некоторых других факторов. Оно может быть как консервативным, так и оперативным.
https://youtube.com/watch?v=EPbgjhYhdG4
Консервативные методы
На самых первых стадиях возможна консервативная терапия деформированного большого пальца. Данные методы лечения нацелены на фиксирование ноги в ее нормальном положении, устранение сбоев в кровообращении суставов, укрепление мышц и связок стопы. К консервативной группе методов относятся следующие:
- применение массажей;
- ношение ортопедических приспособлений;
- выполнение лечебных процедур;
- применение ванночек;
- употребление лекарственных средств для снятия воспалений;
- поддержание здорового способа жизни.
Наибольший результат из этих методов оказывают специальные приспособления, при помощи которых проводят коррекцию деформированных суставов. Чаще других используются ортопедические шины, супинаторы, корректоры для пальцев, стяжки.
Боли в большом пальце ноги могут быть вызваны разными причинами
Дополнением к основному консервативному лечению могут стать рецепты народной медицины. Но об их применении нужно проинформировать лечащего врача. Косточку на ноге сбоку лечат компрессами с медом, примочками с использование разнообразных лекарственных трав, скипидаром, йодом.
Медикаментозное лечение
При вальгусной деформации применяют и лекарственные средства. Чтобы убрать воспалительный процесс, пользуются нестероидными противовоспалительными медикаментами. Обезболиванию способствуют анальгетики. Гормональные средства вводятся внутрь с помощью инъекций – такое лечение воспалений действует гораздо эффективнее.
Лечение без операции
На 1-й и 2-й стадиях вальгусной деформации для исправления косточек большого пальца на ноге можно обойтись без оперативного вмешательства. Но лечение без операции возможно только в том случае, если отсутствуют сопутствующие заболевания или осложнения, а также угол уклона не слишком велик.
При вальгусной деформации применяют и лекарственные средства
В таких случаях помогают справиться с деформированными суставами лечебные гимнастические упражнения, избавление от избыточного веса, ходьба в ортопедической обуви.
Большую массу тела при вальгусном заболевании обязательно нужно снижать, так как сильное давление на конечности усугубляет течение патологии. Следует придерживаться правильного питания и вести активный образ жизни.
Лечение с помощью операции
Вальгусная деформация пальцев стопы на поздних стдаиях излечивается лишь с помощью хирургической операции. Существует много разных оперативных методов, которые дают желаемый результат и при этом проходят безопасно и без осложнений.
Проксимальная остеотомия
Проксимальная остеотомия проводится с разрезанием вдоль расположения больного пальца. Производится иссечение слизистой сумки, отделяется сухожилие, которое крепится к проксимальной фаланге. На кости вырезают клиновидную часть, чтобы выровнять фалангу и расположить в правильном положении. Кость фиксируют при помощи пластин, винтов для прочного сращения. После проведения операции стопу закрепляют специальными повязками для избегания нагрузок.
Упражнения для стоп при вальгусной деформации: комплексы и правила
Дистальная остеотомия
При дистальной остеотомии угол между костями сокращают, выполняя разрез кости в виде буквы «V». Конец фаланги размещают сбоку. Закрепляют металлическими винтами или шипами. После сращивания металлические части вынимают. Операция малоинвазивная, делается всего лишь несколько небольших надрезов.
Удаление «нароста»
В запущенных случаях, когда не помогают другие средства, производят резекцию костного нароста. Методика операции состоит в иссечении среднего участка кости или головки основного пальца. Такие действия убирают лишнюю костную субстанцию и одновременно выравнивают деформированные части.
Лечение Хальгуса вальгуса
Для снижения избыточного веса больному нужно перейти на диетическое питание.
Когда рентген показывает небольшие отклонения от нормы, которые еще возможно ликвидировать безоперационными методами, назначают терапевтические курсы, включающие медикаментозное лечение, физиопроцедуры и ЛФК. Длительность терапии рассчитывает врач. Эффективное лечение hallux valgus без операции проводится только на раннем этапе развития недуга. Пациенту рекомендуют комплекс мер:
- Бандаж и ортезы для снижения нагрузки на ступню. Выравнивать палец советуют с помощью специальной прокладки между 1 и 2 пальцами. И также используется специальный ортез в виде люльки, который отодвигает большой палец на исходное положение.
- Снижение избыточного веса переходом на диетическое питание.
- Ношение ортопедической обуви.
- Физкультурные упражнения для укрепления мышц и связок ступни.
Фармацевтические лекарства
Консервативное лечение hallux valgus медикаментозными препаратами имеет малую эффективность и практикуется на ранних стадиях выявления отклонений. Терапия состоит в обезболивании и купировании развития болезни. Вернуть палец в исходное положение без операции нельзя. Из фармсредств используют мази с анальгетическим действием и хондропротекторы, когда вальгусный недуг сопровождается артрозом. Популярны также согревающие гели и компрессы.
Хирургическая операция
Если из-за патологии стопа сильно деформируется, то проблему исправляют хирургическим путем.
Когда деформация большого пальца и сустава необратимы, привести кости в стопах в здоровое положение можно только хирургическим путем. Вариантов оперативного вмешательства существует около 300, но суть всех манипуляций — исправить неестественное положение пальца. В зависимости от затрагиваемого слоя операции подразделяются на три категории:
- коррекция мягких тканей;
- вмешательство в положение костей;
- выполнение манипуляций на первом и втором уровне.
Из операций наиболее часто практикуют метод Мак-Брайда, состоящий в перемещении сухожилия с целью восстановления тяги мышц, приводящих в движение большой палец. Популярна операция Шеде при hallux valgus, предполагающая хирургическое устранение «нароста» с головки 1-й плюсневой кости. Методика Скарф или шевронной остеотомии основана на коррекции непосредственно костей и предполагает их подпиливание и сдвигание.
ЛФК и физиотерапия
Минимизация болевого синдрома и остановка прогресса болезни производится с помощью курса физиотерапевтических процедур и специальных лечебных упражнений. Лечить заболевание у детей и взрослых рекомендуют в клинике и проходя раз в год санаторно-курортное лечение. Эффективны следующие виды терапии:
Улучшить состояние стопы можно с помощью озокеритовых аппликаций.
- фонофорез с лекарствами («Диклофенак», «Гидрокортизон»);
- парафиновые аппликации (можно с добавлением озокерита);
- магнитотерапия;
- электрофорез (с теми же препаратами, что и фонофорезное воздействие);
- индуктотермия;
- УВЧ.
Лечебная физкультура состоит в укреплении мышечного корсета и сухожилий ступни для повышения ее амортизирующих свойств и избавления от поперечного плоскостопия. Практикуется разработка сустава больших пальцев, особенно если имеются дополнительные артрозные проявления. Выполнять комплексы упражнений можно в кабинете ЛФК и дома.
Лечение народными средствами
Когда рентген показывает, что заболевание находится в первой стадии, возможно его купировать способами альтернативной медицины, применяя для лечения рецепты целителей. Преимущественно народными средствами лечат халюс вальгус у ребенка. Практикуют прокладки между пальцами для возвращения стопе природного положения, а также спиртовые растирки с добавлением трав для снятия опухлости и покраснения кожи в местах, где обувь начинает натирать ногу из-за ее неправильного положения.
Физическая терапия
В результате нарушения паттерна ходьбы целями физиотерапии могут быть:
— подбор обуви с широким и глубоким носком.
— увеличение экстензии плюсне-фалангового сустава.
— уменьшение избыточной весовой нагрузки (ортезирование).
— мобилизация сесамовидных костей.
— растяжка длинной малоберцовый мышцы.
— коррекция паттерна ходьбы:
а) Фаза опоры: можно тренировать посредством коррекции удара пятки — начальный контакт должен осуществляться в большей степени латеральным краем пятки.
в) Фаза опоры: тренировка перехода из середины опоры в пре-перенос, акцент делаем на тыльном сгибании большого пальца стопы.
Это общие рекомендации по восстановлению функции. Помимо них можно добавить дополнительную терапию (крио, электро). Безусловно терапия должна быть индивидуализирована в зависимости от клинической картины, знаков и симптомов пациента.
Условно этапы реабилитации можно разбить на следующие периоды:
Фаза 1 — уменьшение боли, припухлости и защита от повреждений
Боль — это основная причина почему пациенты обращаются за медицинской помощью. При воспалении лучше использовать лёд, мануальные техники и упражнения, которые будут разгружать раздражённые ткани. Показаны НПВС. Можно использовать ортезы.
Фаза 2 — восстановление нормальной амплитуды движений и постуры
Как только воспаление стихнет, фокус лечения должен быть направлен на восстановление нормальной амплитуды движений суставов пальцев и стопы.
Лечение может включать:
— мобилизацию суставов (отведение и флексия) и коррекционные техники (между первой и второй плесневыми костями);
— растяжки мышц и суставов;
— тейпирование;
— ортезирование;
— релиз мягких тканей.
Фаза 3 — восстановление оптимального мышечного контроля и силы
Программа коррекции стопы поможет восстановить нормальную форму стопы.
1. Тыльное сгибание
Можно выполнять с резиновой лентой, которая фиксирует таранную кость.
2. Упражнение «Короткая стопа»
Пациент сидит и выполняет упражнение короткая стопа.
3. Упражнение «Растопыривание пальцев»
Одной из возможных причин формирования hallux valgus является мышечный дисбаланс, который возникает между мышцей отводящей большой палец и мышцей приводящей большой палец. Укрепление мышцы отводящей большой палец может предотвратить данную патологию, а также будет эффективно при коррекции формы стопы на ранней стадии. «Растопыривание пальцев» — это хорошее упражнение для тренировки мышцы отводящей большой палец.
Фаза 4 — восстановление функции
Задачей данного этапа реабилитации является восстановление желаемого уровня активности. У каждого свои потребности, это и будет определять цели физической терапии.
Фаза 5 — профилактика
Если не обращать внимания, первый плюсне-фаланговый сустав в последующем будет деформироваться, и боль может вернуться.
Помимо осуществления физической терапии, физиотерапевт должен оценить биомеханику стопы и, в случае необходимости, порекомендовать либо стандартный ортез, либо ортез, выполненный по индивидуальному заказу. Необходимо избегать ношения обуви на высоком каблуке, а также тесных туфель (с острым носком).
Коллеги, чтобы не пропустить ничего интересного, подписывайтесь на наш Телеграм-канал
Какую опасность представляет для здоровья ребенка?
Многие родители считают, что вальгусная деформация – это больше косметический дефект. Но и для грудничка, и для ребенка постарше патология представляет собой большую проблему.
Из-за деформации такого типа дети ходят “неправильно”, поскольку нарушается работа всех мышц. Это влияет и на сосудистую систему, так что в дальнейшем возрастает риск развития варикозного расширения вен.
Кроме того, если вальгусную деформацию не лечить, со временем она приведет к артриту или артрозу коленного сустава. Хотя такие заболевания в большей степени характерны для взрослых (пожилых) людей, они могут развиваться и у подростков. И что еще хуже – часто проблема сочетается с другими патологиями опорно-двигательного аппарата.
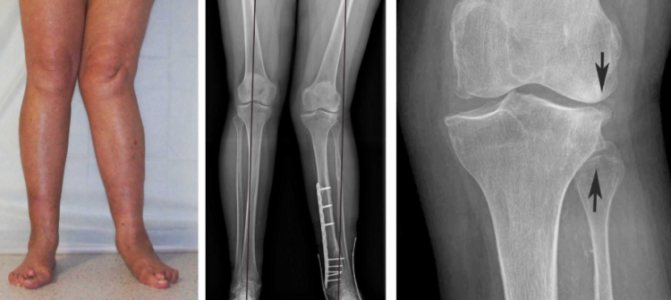
Больше всего страдает позвоночник, вплоть до появления протрузий (выпячивания межпозвонковых дисков) или грыжи. Это приводит к тяжелому болевому синдрому, ухудшению кровоснабжения других внутренних органов, в том числе и головного мозга.
Клиническая картина
Каждая степень Hallux Valgus имеет свои клинические проявления. Основным симптомом проявления вальгусной деформации является отклонение первого пальца кнаружи — Hallux Valgus. Больных также беспокоит боль в области первого плюсне-фалангового сустава, где они отмечают увеличивающуюся косточку, отек сустава, покраснение кожи в области данного сустава. В дальнейшем формируется, так называемая поперечно-распластанная стопа, которая не способна выполнять функцию амортизатора веса тела. Таким образом, развивается стойкая патологическая деформация переднего отдела стопы. От степени деформации и клинических проявлений безусловно зависит тактика и подходы к лечению Hallux Valgus.
Начало заболевания постепенное, течение длительное.
Появившаяся деформация склонна к прогрессированию. Степень выраженности деформации определяется величиной угла латерального отклонения большого пальца по контурограмме (обчерку стопы) или рентгенограмме стопы. Проводится касательная к внутреннему контуру стопы и контуру большого пальца. Угол между касательными характеризует степень отклонения.
Первая степень — отклонение большого пальца кнаружи на 20—29°; I плюсневая кость отклонена медиально с выступанием головки; утомляемость ног; признаки поперечного плоскостопия.
Вторая степень — угол отклонения большого пальца — 30—39°; боли носят постоянный характер; над головкой I плюсневой кости омозолелость, бурсит; выражено поперечное плоскостопие формируются молоткообразные пальцы.
  Третья степень — большой палец отклонён на 40° и более и располагается над или под II пальцем и ротирован внутрь; рецидивирующие бурситы в области головки I плюсневой кости; резко выражено поперечное плоскостопие, молоткообразные пальцы. Резко выраженная, запущенная деформация может привести к инвалидности.
Рентгенологическое исследование позволяет распознать Hallux вальгус и его степень, проследить за течением заболевания под влиянием консервативного и хирургического лечения.
В норме фаланги большого пальца по отношению к продольной оси I плюсневой кости расположены под небольшим углом. При поперечном распластывании стопы большой палец отклоняется кнаружи, а I плюсневая кость — кнутри.   Величина отклонения большого пальца пропорциональна степени смещения плюсневой кости кнутри. Вследствие смещения большого пальца наступает подвывих в плюсне-фаланговом сочленении и ротация I плюсневой кости кнаружи.   Одновременно с отклонением большого пальца и I плюсневой кости происходит смещение сесамовидных костей. Для определения величины отклонения костей, образующих I плюсне-фаланговое сочленение, производят рентгенографию переднего отдела стопы в прямой подошвенной проекции при положении больного лёжа и стоя. Разница в степени отклонения костей при ненагруженной и нагруженной стопе указывает на функциональную недостаточность её.  
Следствием Hallux вальгус является развитие деформирующего артроза в I плюсне-фаланговом сочленении, проявляющегося сужением суставной щели, субхондральным склерозом суставных поверхностей костей и развитием в них очагов кистозной перестройки и зон локального остеопороза (смотри). Аналогичные изменения затем возникают и в других плюсне-фаланговых сочленениях и могут сопровождаться вывихами и подвывихами фаланг пальцев.
Приемы хирургического лечения
Выбор терапии зависит от степени поражения сустава и имеющихся противопоказаний. Существует около двухсот вариантов хирургического вмешательства для терапии данной патологии. Основные тактики хирургического лечения:
 При некоторых противопоказаниях операция возможна после курса лечения основного заболевания
При некоторых противопоказаниях операция возможна после курса лечения основного заболевания
- малоинвазивные. Смысл процедуры в иссечении кости либо расширении суставной сумки. Восстановительный период в данном случае короткий, но при этом возникает высокий риск рецидива;
- реконструктивные. Довольно сложные операции, которые показаны при тяжелой деформации сустава. В данном случае определенные кости искусственно ломаются, а затем фиксируются в нужном положении винтами или скобами. Иногда, чтобы исправить деформацию, проводят фиксацию со спицами. Точно так же можно реконструировать и связки.
В некоторых ситуациях требуется комбинированная операция.
Подготовка к операции
Перед принятием решения о целесообразности оперативного вмешательства больному предстоит пройти целый комплекс обследований:
 Вальгусная деформация стопы — симптомы и лечение
Вальгусная деформация стопы — симптомы и лечение
- Исследования крови. Они должны быть полными и объемными. Применяется клинический и биохимический анализ. Перед операцией назначаются специфические исследования на гепатит, ВИЧ, сифилис.
- Общий анализ мочи для определения уровня фосфатов и белка.
- Рентген стопы (боковая проекция).
- МРТ или КТ. Данные методики очень информативны, но, к сожалению, дорогостоящи.
Решение о виде анестезии принимает врач совместно с пациентом.
Как проходит операция
Длительность процедуры обычно занимает от 30 до 60 минут, но может зависеть от сложности.
Малоинвазивные операции обычно проводятся при местном обезболивании, реконструктивные – под общим.
Перед операцией пациент в обязательном порядке консультируется с анестезиологом. Контроль самого хирургического вмешательства проводится с помощью рентген-аппарата.
 Вальгусная деформация стопы. Причины и лечение
Вальгусная деформация стопы. Причины и лечение
Операции на мягких тканях
Иссечение мягких тканей эффективно при относительно небольшом отклонении (до 25°). Возможно сочетание с другими хирургическими операциями.
Распространенным способом иссечения мягких тканей является методика Мак-Брайда. Суть процедуры состоит в произведении надреза на мышце, которая приводит большой палец. Благодаря этому косточка становится правильно. После того как будет рассечена мышца, удаляют капсулу сустава сбоку, а само сухожилие подшивается к головке плюсневой кости. Таким образом, большой палец надежно фиксируется и не имеет возможности сменить положение. Реабилитация в данном случае займет до нескольких месяцев.
Как выполняется артродез
К этой методике относится операция Лапидус. Этот способ является самым радикальным. Он предполагает артродез поврежденного сустава. Достигается это путем репозиции ткани хряща. Суставу придают его естественное положение, а затем его фрагменты фиксируются при помощи пластины и закрепляются специальными винтами. Прежде чем закрепить их, удаляются поверхности суставов первой плюсны, а также головки первой фаланги большого пальца. Эти изменения позволяют структуре ступни восстанавливаться.
 Распространенным способом иссечения мягких тканей является методика Мак-Брайда
Распространенным способом иссечения мягких тканей является методика Мак-Брайда
Необходимо ношение ортопедических ботинок, обеспечивающих правильное распределение нагрузки на больную ногу, в течение примерно 8 недель после проведения операции.
Проксимальная и дистальная остеотомия
Если деформация сустава значительная, необходимо прибегнуть к остеотомии. Наиболее часто используется методика Шеврона. При ней перелом плюсневой кости выполняется в виде буквы V. Кость смещают латерально, а потом при помощи компрессорных винтов производится фиксация.
Метод проксимальной остеотомии предполагает разрез тканей стопы от основания первого пальца до плюсневой кости. Сечение кости имеет вид буквы Z. Фиксация производится титановыми винтами. Эту методику используют в особо сложных случаях (отклонение до 40°).
Возможные осложнения
Развитие некоторых осложнений не исключено как в ходе операции, так и в период реабилитации. Это может быть:
 Операция при вальгусной деформации стопы: виды, восстановление
Операция при вальгусной деформации стопы: виды, восстановление
- инфицирование тканей;
- повреждение нервов нижних конечностей;
- тромбоз;
- асептический некроз.
То, насколько удачно пройдут операция и реабилитация, будет зависеть от соблюдения всех рекомендаций врача.
Массаж

Массаж является хорошим методом лечения косточек на ногах
Важно знать основы его проведения, для того чтобы получить действительно стоящий результат. Для начала ноги нужно хорошо разогреть
С этой целью применяются ванночки на основе ромашки, коры дуба. После это выполняются круговые и похлопывающие движения по ноге сверху в низ, что обеспечивает прилив крови к стопам.
Массаж выполняется лежа, если его делает специалист, самомассаж можно сделать только сидя.
Существуют различные техники. Можно массажировать именно свод стопы, после чего человек почувствует легкость в ногах.
Во время массажа можно обрабатывать только подушечки большого пальца
Делать это нужно круговыми движениями, осторожно, чтобы не повредить сустав
Массаж является хорошим средством для избавления от болезненных ощущений. На ранней стадии появления шишки у большого пальца стопы он может помочь справиться с данной проблемой. Лучше чтобы проведением массажа занимался опытный специалист.