Предлежание плаценты: «безвыходная» беременность
Содержание:
- Первые признаки предлежания плаценты
- Лечение предлежания плаценты
- Симптомы
- Предлежание плаценты. Что делать?
- Чем угрожает
- Патологоанатомические данные
- Причины появления
- Лечение и профилактика
- Патологии
- Вопрос: Что значит краевое предлежание плаценты?
- Маточное кровотечение.
- Гипотония.
- Анемия.
- Как ставится диагноз при данной аномалии?
- Контроль за беременностью и варианты родоразрешения
- Можно ли исправить ягодичное предлежание
Первые признаки предлежания плаценты
Главным признаком предлежания плаценты выступает неожиданное кровотечение. Оно не сопровождается болью. Кровотечение может быть спровоцировано любым даже слабым и кратковременным сокращением матки. Оно может появляться неоднократно в течение всей беременности. Признак наблюдается как до 30 недели вынашивания ребёнка, так и после 36.
Кровотечение проявляется в виде выделений. Их цвет и обильность напрямую зависит от силы кровотечения. Если оно свежее и сильное, выделения приобретают ярко-алый цвет. В иных случаях возможны коричневые мажущие выделения.
У трети женщин, столкнувшихся с патологией, наблюдается неправильное положение плода. Нередко он находится в верхнем отделе матки в тазовом предлежании. Чтобы врач смог подтвердить или опровергнуть диагноз, женщину направляют на УЗИ. Иногда в дополнение к исследованию проводят МРТ. Осуществлять влагалищные исследования при появлении признаков патологии крайне нежелательно. Подобное действие может усилить имеющееся или спровоцировать новое кровотечение. Способ исследования применяют только в крайних случаях.
Лечение предлежания плаценты
Если у пациентки выявлено предлежание плаценты, ее помещают в стационар. Действия необходимо выполнить для того, чтобы оценить объем кровопотери, а затем назначить проведение терапию и лечение гиповолемии в экстренном порядке, если показания к осуществлению подобного присутствует. Затем осуществляется лабораторная диагностика. Специалисты определяют группа крови пациентки а, а также оценивают его общее состояние.
Если а кровопотери не слишком обильное, врачи применяют так называемую выжидательную тактику. При первой возможности проводится УЗИ для того, чтобы определить прикрепление плаценты. Как уже говорилось ранее, проведение влагалищное исследование крайне не рекомендуется. Однако врач может воспользоваться трансвагинально ультразвуковым датчиком точка этот метод вершина Безопасен при наличии патологии. Он позволяет дать Более точные результаты, чем при выполнении трансабдоминальное УЗИ.
Решение о дальнейших действиях принимаются в зависимости от состояния пациентки, обильность и кровотечение и сроках беременности. Если срок вынашивания ребенка меньше 37 недель, кровотечение невыраженная или прекратился, применяют выжидательную тактику. Она позволяет создать условия для дальнейшего созревание плода. Оценки назначают постельный режим с использованием судна. Его необходимо придерживаться минимум три дня после прекращения кровотечения. Если факт предлежание подтвердился во время проведения УЗИ, осмотр в зеркалах не проводится.
Важно, чтобы у врачей всегда присутствовала возможность провести тест на совместимость с кровью донора. Если присутствует подозрение на анемию, необходимо как можно скорее диагностировать заболевание и начать его лечение
Если у пациентки rh-отрицательная кровь, ей вводят анти-rh-иммуноглобулин. Адекватность доза оценивается при помощи теста Клейхауэра-Бетке.
Если срок гестации меньше 34 недель, специалисты назначают применение кортикостероиды.
Если у женщины выявлены предлежание плаценты на, целесообразно оставить йо-йо до родов в стационаре. Врачи отпустит пациенткам домой только в том случае, если у неё наблюдается низкая степень предлежание, а кровотечение остановилась. При этом если сама у женщины не просит отпустить его домой, беременная оставляет в стационаре до родов. Должна присутствовать возможность быстрой транспортировки пациента в стационар. Даже в случае небольшого предлежания может открыться массовое кровотечение.
Наличие патологии может быть диагностировано в начале 2 — в конце 3 триместры беременности. В процессе формирования маточного сегмента патология может смениться нормальное расположение плаценты. В этом случае УЗИ повторно проводит через 2 недели. Если наличие предлежание не выявлены, а кровянистые выделения прекратились, пациентку отпускают домой.
Во время прогрессирования беременности врачи периодически проводят ультразвуковые исследования. Действие выполняется для того, чтобы оценить рост и биофизический профиль плода, а также своевременно выявить наличие паталогий.
Если беременность протекает благополучно, к активному лечению переходит на 37 38 неделях беременности. В этот промежуток времени специалисты должны сопоставить а зрелость дыхательные система патологии плода с возможностью развития гипертонуса матки и появления кровотечению в результате процедуры амниоцентеза. Если существует возможность продлить беременность до 38 недели, амниоцентез обычные дни проводят.
Симптомы
Нужно отметить, что не всегда предлежание плаценты сопровождается развитием неблагоприятных клинических признаков. При частичном предлежании выраженность симптомов может быть совсем незначительной.
Если же ткань существенно перекрывает внутренний зев матки, то у беременной женщины начинают развиваться неблагоприятные проявления данной патологии. Одним из возможных симптомов, свойственных предлежанию, является возникновение кровотечения. Как правило, оно развивается во 2 триместре беременности. Однако у некоторых женщин кровотечение из половых путей развивается и гораздо раньше – на самых ранних сроках вынашивания малыша.
В завершающем 3 триместре беременности выраженность кровотечения может усилиться. Этому во многом способствуют интенсивные сокращения матки, а также продвижение плода вниз по половым путям. Чем ближе предстоящие роды, тем выше шанс развития сильного кровотечения.
Врачи считают, что основной причиной появления крови из половых путей в этом случае является неспособность плаценты растягиваться вслед за растяжением маточных стенок. Приближающееся начало родовой деятельности способствует тому, что плацента начинает отслаиваться, что и проявляется появлением кровотечения.
Появлению кровотечения при предлежании плацентарной ткани, как правило, способствуют какие-либо воздействия. Так, оно может развиться после:
поднятия тяжелых предметов;
физических нагрузок и бега;
сильного кашля;
неосторожного проведения влагалищного исследования или трансвагинального УЗИ;
секса;
проведенных тепловых процедур (ванны, сауны, ).
При полном предлежании кровь из половых путей может появиться внезапно. Обычно она имеет интенсивную ярко-красную окраску. Болевой симптом при этом может как быть, так и нет. Это зависит от индивидуального состояния беременной женщины. Спустя некоторое время кровотечение, как правило, прекращается.
При неполном предлежании кровотечение из половых путей беременной женщины чаще всего развивается в 3 триместре беременности и даже при непосредственном начале родовой деятельности. Выраженность кровотечения при этом может быть самой различной – от скудной до интенсивной. Все зависит от того, насколько сильно плацента перекрывает внутренний маточный зев.
Предлежание плаценты. Что делать?
Лежать! Это, конечно, некоторое преувеличение, но все же главное правило для беременной с предлежанием плаценты – максимальный покой. Никаких физических и эмоциональных нагрузок (стресс тоже может вызвать спазм матки) и никакой интимной жизни. Тем не менее, если нет регулярных обильных кровотечений, в первой половине беременности женщина может оставаться дома и заниматься несложными бытовыми вещами.
Начиная с 24-й недели беременных с предлежанием плаценты, особенно полным, госпитализируют. Что ждет беременную в стационаре?
Постельный режим
Даже при отсутствии кровотечения его соблюдение жизненно важно для здоровья малыша.
Лечение, направленное на предотвращение любых сокращения матки. Периодические спазмы – это совершенно нормальное явление, а в конце беременности они и вовсе необходимы: так организм готовится к родам
Однако для предлежащей плаценты они губительны.
Лечение анемии и проявлений плацентарной недостаточности. Необходимо компенсировать маме и ребенку нехватку кислорода и питательных веществ, возникающих из-за постоянных отслоек плаценты.
Чем угрожает
Низкое предлежание плаценты при беременности не притягивало бы такое внимание, если бы не угрожало благоприятному течению вынашивания. Однако каждый случай вынашивания индивидуален и процент осложнений разный
- Риск кровотечения. Аномально расположенная плацента чаще подвергается механическому давлению со стороны мочевого пузыря, прямой кишки, при половых контактах и даже вагинальных осмотрах. Даже бережное отношение к себе и ограничение нагрузок не всегда предостережет от кровотечения.
- Тонус миометрия. Локализация плаценты в области нижнего сегмента матки способствует ее повышенному тонусу. Это влечет угрозы прерывания беременности, особенно на поздних сроках, и преждевременные роды.
- Отслойка плаценты. Локальный повышенный тонус миометрия ведет к формированию гематомы между плацентой и стенкой матки. Отслойка — грозное осложнение беременности, может представлять угрозу для жизни женщины и плода.
- Задержка роста ребенка. Плацента, расположенная в атипичном месте, не может обеспечивать все функциональные потребности плода. Это ведет к задержке роста, которая заметна уже во втором триместре. В большинстве случаев дети рождаются с небольшим весом, на границе нижней нормы.
- Нарушение функции плаценты. Из-за того, что миометрий в нижнем сегменте не предназначен для прикрепления «детского места», он в полной мере не может обеспечить его нормальный рост и развитие. Это приводит к хронической плацентарной недостаточности.
- Недостаточность шейки. Каждый третий случай низкой плацентации сопровождается нарушением замыкательной функции шейки матки с возникновением истмико-цервикальной недостаточности (ИЦН). Это ведет к родам раньше срока или поздним выкидышам.
- Врастание плаценты. Особенное строение матки в области нижнего сегмента может приводить к более глубокому врастанию ворсин «детского места». В результате плацента и миометрий настолько тесно переплетаются, что разделить их не удается. В этом случае необходимо удаление матки после родов, иначе женщина погибнет от кровотечения.
Женщины с подтвержденным аномальным расположением «детского места» на протяжении всего периода вынашивания должны находиться под постоянным наблюдением медиков, особенно в критические сроки — 10-12, 16-18, 26-28 и 32-35 недель.
Патологоанатомические данные
Патологоанатомические данные указывают на важную роль в развитии П. п. воспалительных изменений децидуальной оболочки и разрастания соединительной ткани. Наряду с дистрофическими процессами в матке и плаценте обнаружены также сдвиги компенсаторного характера. Результатом отделения плаценты от стенки матки с разрывом межворсинчатых пространств, в к-рых циркулирует омывающая ворсины хориона материнская кровь, является кровотечение. Отслойка плаценты от стенки матки происходит иногда во время беременности вследствие растяжения нижнего маточного сегмента, входящего постепенно в состав плодовместилища. Развитию отслойки плаценты также способствуют сокращения матки, особенно в родах, когда каждая схватка сопровождается повышением внутриматочного давления, приводящим к выпячиванию плаценты и плодных оболочек в просвет внутреннего маточного зева. Стенки нижнего маточного сегмента и шейки матки в это время смещаются кверху за счет ретракции маточной мускулатуры, еще больше нарушая прикрепление плаценты к стенке матки. Клинически П. п. проявляется гл. обр. маточными кровотечениями (см.), которые обычно начинаются без видимых причин или в связи с физической нагрузкой, нервным перенапряжением. С. И. Павлова отмечала, что значительная часть женщин указывает на предшествовавшее кровотечению половое сношение. Наиболее часто кровотечение начинается в третьем триместре беременности. Чем ниже место прикрепления плаценты, тем раньше появляется кровотечение. У большинства женщин с неполным П. п. кровотечение начинается в родах, с полным — при беременности. Кровотечение может периодически прекращаться при уменьшении интенсивности маточных сокращений и благодаря достаточно выраженным процессам тромбообразования в месте отслойки плаценты. Остановке кровотечения в родах при частичном П. п. способствует излитие околоплодных вод и интенсивное сокращение матки: плацента при схватке опускается, а предлежащая часть плода прижимает отделившуюся часть плаценты к месту отслойки и оказывает т. о. тампонирующее действие. В случаях полного П. п. кровотечение обычно прогрессирует, вследствие чего возможно развитие анемии (см.), а при массивных кровопотерях — геморрагического шока (см.).
Наиболее опасные осложнения связаны с повторным кровотечением, к-рое может усугубить уже развившиеся анемию и шок. Источником такого кровотечения бывают разрывы шейки матки, к-рая разрыхлена и значительно васкуляризирована вследствие близости плаценты. В последовом и раннем послеродовом периодах кровотечения часто возникают также в связи с недостаточной сократительной способностью матки в области плацентарной площадки (см.), нарушением отслойки плаценты от стенки матки в результате патол, изменений и с меньшей толщиной децидуальной оболочки в нижних сегментах матки, вплоть до развития истинного приращения плаценты (см. Гипотонические кровотечения, Роды). П.п. способствует развитию эмболии околоплодными водами, к-рая сопровождается кровотечением в результате снижения коагуляционных свойств крови, острым фибринолизом (см.). Редко бывают случаи воздушной эмболии (см.), заканчивающиеся внезапной смертью женщины. Развитию септических осложнений в послеродовом периоде способствуют близость плацентарной площадки к влагалищу, усиленные процессы тромбообразования в этой области, частые влагалищные исследования и оперативные вмешательства, явления анемии у родильниц. Отслойка части плаценты от стенки матки, потеря крови у плода приводят к его гипоксии (см. Асфиксия плода и новорожденного). Характерным для П. п. является высокое расположение предлежащей головки плода над входом в таз, во многих случаях наблюдается тазовое предлежание или неправильное положение плода. По данным Е. В. Соколова, головное предлежание плода встречается в 66,17% случаев П. п., тазовое — в 8,15%, поперечное положение плода — в 13,82%, косое — в 11,86%.
Причины появления
Профессионалы думают, что все причины можно разбить на 2 разделы — маточные и плодные.
Маточные
Появление проблем подобного рода связано с тем, что плодное яйцо из-за аномалий эндометрия прикрепляется к матке не там, где ему положено.
Недостатки эндометрия наблюдаются по ряду причин, главными среди них являются.
- Проведенные прежде инструментальные аборты, также и самопроизвольные, с травмированием слизистой.
- Перенесенные воспаления или заболевания, вызвавшие деформацию матки — рубцы, миомы, секреторные нарушение.
- Атрофия слизистой.
- Эндометриоз.
- Патология формирования матки.
- Ухудшение кровоснабжения матки из-за хронических болезней печени, почек и сосудисто-сердечной системы.
Перечисленные выше факторы во многих случаях наблюдаются у представительниц прекрасного пола при повторных беременностях. Это вызвано накоплением сложностей со здоровьем у данной категории беременных если сравнивать с первородящими.
Чем выделяется беременность мальчиком от беремености девочкой? http://woman-l.ru/malchik-ili-devochka/
Плодные
Эта категория причин патологии беремености связана с отклонениями в формировании плода. Определенно сказать, почему происходит задержка в формировании плодного яйца на очень первых сроках беремености нереально.
Оно не успевает своевременно имплантироваться на маточный эндометрий, а благодаря этому размещается не у дна матки, а вблизи ее шейки. Здесь и закладывается плацента. Вероятность того, что в перспективе она целиком закроет маточный зев, в данном варианте почти что 100%.
Лечение и профилактика
В наше время медицина еще не дошла до того уровня, чтобы можно было корректировать место прикрепления плаценты в матке. В основном лечение направлено на сохранение беременности насколько это возможно, желательно как можно ближе до предполагаемого срока родов.
При любой возможности вместо сидения на стуле или в кресле лучше лечь на спину и поднять ноги вверх, положив их на стол, стену или диван. В случаях если кровотечения прекращаются самостоятельно и не слишком обильные, беременной женщине назначают консервативное лечение, которое заключается в сохранении беременности до срока 37-38 недель.
Назначаются следующие препараты:
- спазмолитики и токолитические препараты, способствующие растяжению нижней части матки (чаще всего применяются Но-шпа, Папаверин, Гинипрал и др.);
- железосодержащие препараты для предотвращения анемии (Тардиферон, Ферум Лек, Тотема и др.);
- препараты, которые способствуют кровоснабжению плода (Курантил, Трентал, витамин Е, Аскорутин, фолиевая кислота).
При патологии с необильными кровотечениями во время беременности назначается лечение, которое состоит из следующих препаратов:
- магнезия (вводится внутримышечно 20-25% раствор по 10 мл);
- Магне В6 (2 таблетки дважды в день);

- Но-шпа (1 таблетка три раза в день);
- Тардиферон (две таблетки в день утром и вечером);
- Патрусистен (5 мг четырежды в день);
- Фолиевая кислота и витамин Е (по 1 таблетке три раза в сутки).

Конечно, это примерный список лекарств, которые могут назначить женщине. Только ваш лечащий врач назначает вам необходимое лечение. Тем более, что эти препараты женщина будет вынуждена принимать на протяжении всей беременности.
При госпитализации в стационаре зачастую беременной назначается но-шпа и гинипрал или партусистен внутривенно в достаточно больших дозах, чтобы убрать тонус матки и добиться хорошего растяжения ее нижней части. Когда ничего уже не будет угрожать ни маме, ни малышу, женщину снова переводят на прием препаратов перорально и в прежней дозировке.
В тех случаях, когда у женщины открывается сильное кровотечение и его не удается остановить, принимается решение о кесаревом сечении для спасения беременной. К сожалению, в таких случаях о спасении ребенка речи не идет, поскольку шансы сохранить беременность крайне малы, а жизнь пациентки находится под угрозой.
Показания к экстренному оперативному вмешательству при низком предлежании во время беременности следующие:
- регулярные кровотечения, при которых беременная теряет больше 200 мл крови за раз;
- периодически незначительные кровопотери, но вместе с этим низкое артериальное давление и выраженная анемия;
- если при разовом кровотечении потери составляют 250 мл и больше;
- кровотечение на фоне полного предлежания.
Патологии
К сожалению, аномалии в развитии и формировании плаценты встречаются в акушерской практике достаточно часто. Такие состояния существенно ухудшают прогноз течения беременности. Возникающие дефекты в строении плаценты способствуют и ухудшению кровотока, который необходим для полноценного внутриутробного развития малыша.
В настоящее время известно довольно много различных патологий плаценты. Одним из наиболее опасных из них является сильное приращение плацентарной ткани к маточной стенке. Казалось бы, чем сильнее плацента «врастает» в эндометрий, тем надежнее должна быть фиксация, но на самом деле это не совсем так.
Сильное приращение плаценты к маточной стенке опасно развитием проблем с ее отделением при родах. В такой ситуации рождение ребенка, как правило, протекает нормально, а рождение последа задерживается. Такая клиническая ситуация может быть опасна развитием массивного маточного кровотечения.
При сильном приращении плацентарной ткани к стенке матки требуется проведение хирургического гинекологического вмешательства. В этой ситуации врачи целенаправленно отделяют плаценту от маточных стенок.
Довольно часто на матке образуются рубцы. Происходит это обычно в тех случаях, когда на ней были проведены различные хирургические операции – кесарево сечение, иссечение поврежденных тканей и другие. К образованию рубцов ведет сильное разрастание соединительной ткани.
Врастание плаценты в рубец на матке является довольно опасной патологией. В этом случае во время естественных родов могут возникнуть опасные осложнения. Для того чтобы их избежать, врачи довольно часто вынуждены прибегать к выполнению хирургического родовспоможения – кесарева сечения.
Сильное опущение плаценты до уровня внутреннего маточного зева опасно развитием ее предлежания. Эта патология ухудшает прогноз вынашивания беременности. При предлежании плаценты угроза развития опасных инфекционных заболеваний и преждевременных родов довольно высока. Для того чтобы максимально сохранить и пролонгировать беременность, будущая мама должна строго выполнять составленные для нее врачами рекомендации.
Отслойка плаценты – еще одна опасная патология, которая встречается в акушерской практике. Характеризуется она отслоением плацентарной ткани в силу определенных причин от стенок матки. При этом, как правило, развивается кровотечение. Если отслойка плаценты происходит на довольно большом участке, то такая ситуация является крайне опасной для жизни плода. Массивная отслойка плацентарной ткани, сопровождающаяся возникновением функциональных нарушений в детском организме, может стать показанием для проведения экстренного кесарева сечения.
Еще одной опасной патологией является отек плаценты. К развитию этого состояния могут приводить самые разнообразные причины, в том числе бактериальные и вирусные инфекции. Длительный отек плаценты может привести к развитию фетоплацентарной недостаточности, гипоксии плода, а также спровоцировать преждевременные роды. При выявлении данной патологии врачи проводят комплексное лечение.
В плаценте находится довольно много кровеносных сосудов. Окружающая их плацентарная ткань довольно рыхлая, нежная. Сильные механические воздействия могут способствовать тому, что в ней появляются небольшие микроповреждения и даже разрывы. Как правило, клинически такие незначительные травмы долгое время никак не проявляются.
Если же разрывы в плацентарной ткани довольно существенные, то это будет способствовать нарушению ее функционирования. В таком случае может нарушиться и общее состояние плода. Нарушение кровоснабжения может повлиять на учащение сердцебиения малыша, а также нарастание в его крови кислородного дефицита.
Обнаружить дефекты и небольшие кровоизлияния в плаценте можно только при помощи современных ультразвуковых обследований. Незначительные повреждения, как правило, определятся уже ретроспективно – после родов во время визуального осмотра плаценты.
О том, что такое плацента, смотрите в следующем видео Ларисы Свиридовой.
Вопрос: Что значит краевое предлежание плаценты?
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Анна спрашивает:
22 апреля 09:48, 2014
Что такое краевое предлежание плаценты?
МедКоллегия www.tiensmed.ru отвечает:
22 апреля 09:56, 2014
Краевое предлежание плаценты — это одна из разновидностей предлежания плаценты. При данной патологии плацента своей материнской частью располагается в нижней части матки (а не в верхних отделах, как обычно) и при этом перекрывает маточный зев, не более чем на одну треть.Беременность при боковом предлежании осложнена такими проявлениями как:
- маточное кровотечение;
- гипотония (пониженное артериальное давление);
- анемия.
Маточное кровотечение.
При краевом предлежании маточные кровотечения, как правило, бывают в третьем триместре. Они редко бывают профузными (обильными), как например, при центральном предлежании и не приводят к тяжелым последствиям. Для кровотечения при краевом предлежании характерны безболезненность, спонтанность (ему не предшествуют физические нагрузки или стресс), склонность к повторению.
Гипотония.
Снижение давления при краевом предлежании является следствием частых кровопотерь. Гипотония при беременности может стать причиной обморока, учащенного сердцебиения, головной боли.
Анемия.
Анемия – патология, при которой концентрация гемоглобина в крови составляет менее 120 грамм в литре крови. Она развивается из-за частых кровотечений и гипотонии. Сниженный уровень гемоглобина является причиной астении (слабости) при беременности, головокружения и головной боли.
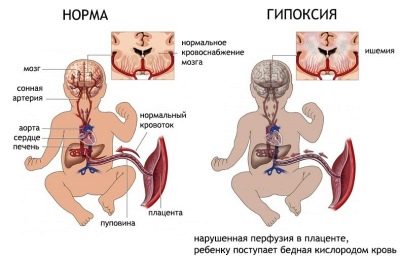
Для плода краевое предлежании осложняется частым развитием гипоксии и гипотрофии.
Гипоксия.
Гипоксия плода или «кислородное голодание» обусловлено плохой циркуляцией крови в нижних сегментах матки. Поскольку содержащийся в крови гемоглобин является главным переносчиком кислорода, то на развитие гипоксии оказывает и анемия матери.
Гипоксия может быть причиной таких патологий как:
- пороки развития органов пищеварения, дыхания, сердечно-сосудистой системы;
- аплазии (врожденное отсутствие какого-то органа), гипоплазии (недоразвитие органа);
- энцефалопатии (поражение центральной нервной системы);
- внутриутробные инфекции плода.
Гипотрофия.
Гипотрофия (задержка роста и развития) является нередким последствием краевого предлежания плаценты. Развивается вследствие гипоксии и плохого кровоснабжения нижних отделов матки (так как плод испытывает нужду не только в кислороде, а и в питательных веществах, необходимых для роста и развития).
Данный вид аномалии расположения плаценты является наименее опасным, так как частота осложнений при нем ниже, чем при других вариантах предлежаний. Это обусловлено частичным (а не полным) перекрытием маточного зева, а также возможностью «миграции» плаценты.
Узнать больше на эту тему:
- Предлежание плаценты — классификация, симптомы, диагностика, принципы лечения. Роды при предлежании плаценты
- Что такое предлежание хориона и плаценты?
- Каковы причины отслоения плаценты?
- Что означает 0, 1, 2 и 3 степени зрелости плаценты?
- Как определяется степень зрелости плаценты?
- Что такое гипоплазия плаценты?
- Что означает, если плацента расположена по передней стенке?
Новый вопрос
Форма для дополнения вопроса или отзыва:
Наш сервис работает в дневное время, в рабочие часы. Но наши возможности позволяют нам качественно обработать только ограниченное количество Ваших заявок. Пожалуйста воспользуйтесь поиском ответов (База содержит более 60000 ответов). На многие вопросы уже даны ответы.
Как ставится диагноз при данной аномалии?
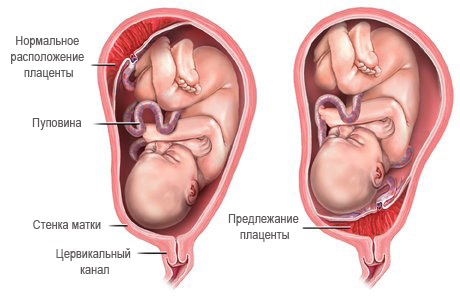
 Собственно, диагностика плацентарного предлежания в современном акушерстве сложностей не имеет. Во-первых, типичными будут жалобы будущей мамы на возобновляющиеся кровотечения или мажущие, кровянистые выделения. Обычно повторяющиеся с середины срока гестации кровянистые выделения создают предположение о полном предлежании, то есть аномально расположенной плацентой на всей окружности маточного зева закрыт выход. Если же случается кровотечение в завершающие недели беременности либо уже на начальном этапе родов – это частичное предлежание, аномально лежащей плацентой лишь частично перекрыт выход.
Собственно, диагностика плацентарного предлежания в современном акушерстве сложностей не имеет. Во-первых, типичными будут жалобы будущей мамы на возобновляющиеся кровотечения или мажущие, кровянистые выделения. Обычно повторяющиеся с середины срока гестации кровянистые выделения создают предположение о полном предлежании, то есть аномально расположенной плацентой на всей окружности маточного зева закрыт выход. Если же случается кровотечение в завершающие недели беременности либо уже на начальном этапе родов – это частичное предлежание, аномально лежащей плацентой лишь частично перекрыт выход.
Если выявлены кровотечения, врачу необходимо внимательно осмотреть женщину на кресле, оценивая стенки влагалища с состоянием шейки матки за счет зеркал, чтобы исключить травматические или иные причины кровотечения. Также при подобном влагалищном исследовании будущих мам достаточно четко определяются признаки аномально расположенной плаценты. Но подобные приемы способны усилить кровотечение либо могут спровоцировать иные осложнения.
Поэтому сегодня ведущим, при этом самым информативным в постановке подобного диагноза становится УЗИ. На нем оценивается расположение совместно с общими размерами плаценты, ее строение и обнаружение кровянистых скоплений между нею и маточными стенками. За счет УЗ-сканирования выясняется – полное ли предлежание, либо только часть плацентарной площадки перекрывает зев (какое из неполных). При исследовании плаценты, когда подозревается состояние предлежания, становится важным определение площади плаценты с точными размерами дефекта (отслоенный участок), степени нарушения кровотока в сосудах плода и пуповины. Также в динамике можно оценить миграцию плаценты в сроки до 34 недель, когда она может еще изменить свое положение за счет роста нижнего сегмента матки.
Контроль за беременностью и варианты родоразрешения
Учитывая, насколько тяжкими могут быть последствия предлежания плаценты, на всем протяжении беременности женщине необходим постоянный и чуткий контроль – врачебное наблюдение и лечение, вплоть до родоразрешения. Частота посещения гинеколога будет зависеть от срока беременности, если, конечно, ничего не беспокоит. В общем же, наблюдение в женской консультации не отличается плановостью от обычной беременности:
- с 12 по 20 неделю – один раз в месяц;
- начиная со второго триместра, после 20 недели – дважды в месяц.
Сложность ситуации будет зависеть в определенной степени от того, по задней или передней стенке матки наблюдается плацентарное предлежание. Наблюдение за беременностью будет заключаться в постоянном обследовании плаценты, оценке кровотечения и общего состояния женщины и плода, что проводится посредством:
- УЗИ – именно при помощи него доподлинно устанавливается прикрепление плаценты к передней или задней стенке матки и наличие предлежания;
- осмотра зеркалами;
- оценки результатов общих анализов беременной.
Лечение при предлежании подразумевает в необходимых случаях следующие меры:
- переливание крови женщине в небольших дозах;
- прием спазмолитических и токолитических препаратов;
- назначение гормональных средств для нормализации маточно-плацентарного кровотечения, повышения свертываемости крови и укрепления сосудистых стенок;
- употребление седативных препаратов: пустырника, валерианы и др.;
- профилактика эндометрита и гипоксии плода.
Самым опасным периодом беременности является ее первый триместр, длящийся до 12 недели, но при предлежании плаценты важно не терять повышенную бдительность и дальше
Когда предлежание выявляется на 20 неделе и до двух месяцев после, то при должном контроле, необходимой осторожности и следовании врачебным указаниям, высока вероятность того, что плацента займет нормальное место расположения на стенке матки. Если же что-то пойдет не так, откроется кровотечение, то немедленно нужно вызывать скорую
В случае повторного кровотечения становится необходимым постоянное медицинское наблюдение в стенах больницы, вплоть до самых родов. Только так можно избежать сильной кровопотери, отслойки плаценты и всех вытекающих из этого последствий
Если же что-то пойдет не так, откроется кровотечение, то немедленно нужно вызывать скорую. В случае повторного кровотечения становится необходимым постоянное медицинское наблюдение в стенах больницы, вплоть до самых родов. Только так можно избежать сильной кровопотери, отслойки плаценты и всех вытекающих из этого последствий.
Если до 36 недели предлежание плаценты остается, то врач решает вопрос о госпитализации и родоразрешении. Таким образом, предлежание в 38-39 недель является показанием для кесарева сечения. Обычные роды в сложных случаях не только противопоказаны, но и чреваты осложнениями. Полное центральное предлежание плаценты после 20 недель и на более поздних сроках – это стопроцентный показатель для проведения планового кесарева сечения, поскольку естественным путем ребенок не сможет покинуть матку из-за перекрытия входа в нее плацентой. Чем выше риски и сильнее кровотечение, тем экстреннее назначается операция, вне зависимости от срока беременности.
При нахождении в домашних условиях женщина должна строго соблюдать рекомендации доктора, чтобы избежать отрывов плаценты и кровотечения. Как правило, никакое медикаментозное лечение не гарантирует полное исцеление и миграцию плаценты на место, особенно если она закрепилась на задней стенке. Исправить или хотя бы не осложнять предлежание поможет постельный режим, богатое белком и железом питание, больше свежего воздуха, воздержание от сексуальных контактов, от эмоциональной и физической нагрузки, даже от гимнастики для беременных. Неполное краевое предлежание плаценты требует дополнительного приема поливитаминных препаратов. Боковое и краевое предлежание плаценты, не отягченное кровотечением, можно лечить и в амбулаторных условиях.
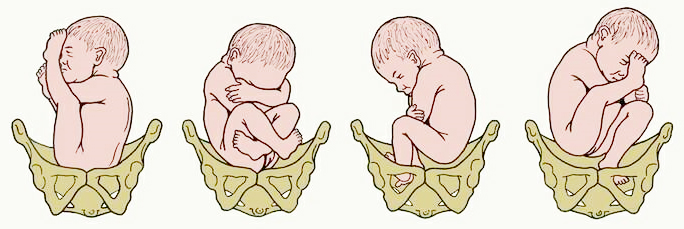
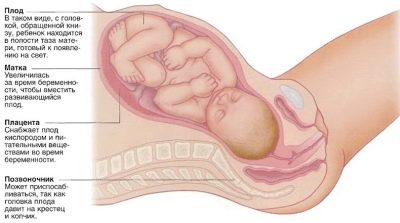
Можно ли исправить ягодичное предлежание
Есть данные о том, что у женщин, у которых плод находился в ягодичном предлежании, после определенных действий, малыш принял правильное положение в матке. Для этого можно:
- подносить к нижней части живота источник музыки, стимулируя малыша приблизиться к нему головкой (читайте статью по теме: Музыка при беременности>>>);
- светить на нижнюю часть живота фонариком, побуждая ребенка повернуться головкой к источнику света;
- выполнять специальные упражнения.
Выполнять упражнения при тазовом предлежании плода нужно не ранее 35 недели. Это связано с тем, что малыш может вновь вернуться в неправильное положение. Для этого подходят такие упражнения:
- Лежа на полу на боку, через каждые 10 минут поворачиваться на противоположный бок. За 1 раз нужно делать 3-4 поворота. В день упражнение следует выполнять 3 раза;
- Лечь на спину. Под таз подложить подушку так, чтобы поясница была приподнята над полом примерно на 30 см. Принять такое положение, чтобы линия плечи-поясница-таз была ровной. Задержаться в таком положении;
- Встав на четвереньки, вес тела перенеся на локти. Живот и промежность максимально расслабить. Задержаться в таком положении.
Выполнение этих простых упражнений нередко помогает малышу принять правильно положение, в котором он беспрепятственно сможет появиться на свет.
Если и вы оказались среди тех 3% женщин, у которых выявлено ягодичное предлежание плода, важно взять себя в руки и сделать все возможное для того, чтобы ребенок занял правильное положение головкой вниз. Однако, если сделать до родов вам этого не удалось, доверьтесь врачам
У них есть опыт принятия таких родов, и они всегда готовы вам помочь
Однако, если сделать до родов вам этого не удалось, доверьтесь врачам. У них есть опыт принятия таких родов, и они всегда готовы вам помочь.
- Как родить без разрывов
- Как правильно тужиться?
- Психологическая подготовка к родам