Рак поджелудочной железы: 10 ранних симптомов, которые нельзя игнорировать
Содержание:
Рак поджелудочной железы – каковы причины
Как и при большинстве других видов онкологии, важный фактор – передаваемые по наследству генетические мутации, создающие условия для реализации внешнего или внутреннего канцерогенеза. Но панкреатического рака не будет, если отсутствуют следующие провоцирующие и способствующие факторы:
- преобладание в повседневном рационе жирной и острой пищи;
- злоупотребление спиртными напитками;
- курение;
- метаболический синдром (ожирение, сахарный диабет);
- патология печени (хронический вирусный гепатит, цирроз);
- хронический воспалительный процесс (панкреатит);
- доброкачественные новообразования поджелудки (киста, аденома).
Панкреатическая железа вырабатывает большое количество ферментов и биологически активных веществ, необходимых для пищеварения: гиперфункция органа на фоне избытка пищи и алкоголя провоцирует внутренние повреждения тканей – железа начинает разрушать саму себя вырабатываемыми пищеварительными ферментами. Табачные канцерогены и бактериальное воспаление усугубляют процессы разрушения, формируя оптимальные условия для злокачественного перерождения клеток.
Лечение Рака поджелудочной железы:
Лечение рака поджелудочной железы – один из наиболее сложных разделов онкологии. Трудности лечения, прежде всего, связаны с тем, что больные раком поджелудочной железы – это лица пожилого и старческого возраста с массой сопутствующих заболеваний и распространенным опухолевым процессом с поражением смежных органов.
Хирургический метод лечения на современном этапе является ведущим методом лечения рака поджелудочной железы. Различают радикальные и паллиативные операции. К радикальным операциям при раке поджелудочной железы относят панкреатодуоденальные резекции в разных модификациях, резекцию тела и хвоста железы, тотальную панкреатодуоденэктомию.
Паллиативные операции выполняются с целью улучшения качества жизни пациентов и направлены на устранение болевого синдрома, механической желтухи, непроходимости двенадцатиперстной кишки. Различают следующие варианты паллиативных операций: наложение билиодигестивных анастомозов между желчным пузырем или общим желчным протоком и тонкой кишкой или желудком; «бескровное желчеотведение».
Операбельность при раке поджелудочной железы составляет от 10 до 25%. Послеоперационная летальность, достигающая 25-40%, зависит от стадии опухоли. Основными причинами послеоперационной летальности являются изменения в культе железы, несостоятельность панкреатоеюнального анастомоза, печеночная недостаточность.
Средняя продолжительность жизни больных с установленным диагнозом рака поджелудочной железы составляет:
— без операции – около 6 мес.;
— после радикальной операции – 1,5-2 года (в зависимости от стадии опухоли);
— после паллиативной операции – 6-12 мес.
Рентгенохирургическое лечение («бескровное желчеотведение») — вариант паллиативного метода лечения, направленный на декомпрессию желчных протоков у больных с механической желтухой.
Выполняются различные рентгенобилиарные вмешательства:
— Чрескожная реканализация гепатикохоледоха.
— Наружное и наружновнутреннее дренирование желчных протоков — чрескожная чреспеченочная установка дренажа – трубки из синтетического материала, катетера в желчный проток под РТВК. Применяется самостоятельно или как этап подготовки к хирургической операции или эндобилиарному протезированию.
— Чрескожная гепатикохолангиостомия.
— Эндобилиарное протезирование (внутреннее дренирование) — чрескожная чреспеченочная установка эндопротеза из синтетического материала или нитинолового эндопротеза в месте стриктуры желчного протока под РТВК. Возможна интраоперационная имплантация.
Средняя продолжительность жизни при выполнении эндобилиарного протезирования в качестве альтернативы паллиативной операции составляет 6-12мес.
При лечении рака поджелудочной железы используются следующие виды лучевой терапии:
— Дистанционная гамма-терапия.
— Облучение тормозным излучением.
— Облучение быстрыми электронами.
Проводятся предоперационные, интраоперационные и послеоперационные курсы облучения. Средняя продолжительность жизни больных, получавших лучевую терапию по поводу рака поджелудочной железы, составляет 12-13мес, а в комбинации с паллиативными операциями – около 16мес. Внутри- и внегоспитальная летальность связана с раковой интоксикацией и кахексией, местными и общими лучевыми реакциями.
Химиотерапия применяется самостоятельно в случаях невозможности проведения другого лечения при распространенном процессе или в сочетании с другими методами лечения. Эффективность монохимиотерапии составляет 15-30%, полихимиотерапии — 40%, при этом удается добиться только частичной регрессии опухоли.
Прогноз
Неблагоприятный. Как правило, диагноз устанавливается после появления клинических признаков в запущенной стадии. Больные погибают от быстро нарастающей интоксикации и кахексии, механической желтухи, кишечной непроходимости и других осложнений. Пятилетняя выживаемость больных после радикального хирургического лечения по данным различных авторов составляет 8-35 %.
Диагностика
Диагноз рака головки поджелудочной железы не считается трудным. Быстро нарастающая желтуха, увеличение желчного пузыря, быстрое похудание – вот главные симптомы для диагностики. Однако диагноз по упомянутым признакам ставится лишь в поздних стадиях болезни. Распознавание вначале или невозможно или в лучшем случае угадывательно.
Рак тела поджелудочной железы диагностируется главным образом по характерным болям и пульсирующей опухоли.
Рак хвостовой части поджелудочной железы наиболее труден для распознавания, так как он не дает характерных симптомов; о нем можно предполагать лишь в тех случаях, когда опухоль достигает значительной величины и прощупывается в области хвоста железы.
При постановке диагноза рака головки поджелудочной железы надо принимать во внимание другие заболевания, вызывающие желтуху и обесцвечивание испражнений. Труднее всего дифференцировать между хроническим панкреатитом головки и раком, в особенности у пожилых лиц
Даже на операции не всегда удается с точностью установить различие между этими двумя заболеваниями, так как иногда при хроническом панкреатите поджелудочная железа представляется в виде плотной опухоли, спаянной с окружающими тканями.
Панкреатит головки поджелудочной железы в большинстве случаев вызывается поражением желчных путей. Долгое существование желчнокаменной болезни ведет обыкновенно к сморщиванию желчного пузыря. Поэтому отсутствие увеличения желчного пузыря при исследовании желтушного больного говорит скорее за хронический панкреатит, а растяжение пузыря за новообразование головки. Воспалительный процесс может значительно изменяться в своей интенсивности, поэтому и степень желтухи может сильно колебаться, чего обычно не бывает при новообразованиях головки. Наконец, повышение температуры больше свойственно воспалительным процессам, чем опухолям.
При раке головки поджелудочной железы температура может быть нормальной, субнормальной в периоде кахексии и слегка повышенной при больших опухолях, в особенности при прорастании в желудок или 12-перстную кишку. Камни общего желчного протока легко отличаются по характерному симптомокомплексу: параллельно и быстро нарастающие большой подъем температуры, желтуха и боли. Труднее отличить рак головки от рака на протяжении печеночного и общего желчного протоков. Рак на месте перехода печеночного в желчный проток вызывает, также как и поражение головки, полную задержку желчи, а также увеличение желчного пузыря от скопления в нем слизи.
Для дифференциальной диагностики может оказаться полезным количественное определение диастазы в крови или моче: при задержке диастазы в поджелудочной железе при раке головки этот фермент в увеличенном количестве всасывается из железы в кровь, что, конечно, не может иметь места при опухолях печеночного и желчного протоков. Надо, однако, заметить, что при высоких степенях поражения поджелудочной железы и атрофии ее паренхимы количество диастазы в крови не увеличивается: напротив, оно даже может оказаться уменьшенным против нормы. Еще труднее провести различие между раком головки и раком Фатерова сосочка; в некоторых случаях присутствие крови в испражнениях может скорее указывать на рак сосочка. Рак тела железы можно смешать с раковым поражением желудка, язвой желудка и табетическими болями.
При диагностике могут быть задействованы следующие виды инструментальных и лабораторных методов исследований:
• ультразвуковые исследования;
• компьютерная томография (оценка степени изменения);
• тонкоигольная биопсия (с учетом окончательного диагноза);
• лапароскопия с биопсией и лапароскопическим ультразвуком;
• магнитно-резонансная томография.
Эти исследования, помимо подтверждения того, что имеется дело с раком поджелудочной железы, также позволяют оценить степень тяжести заболевания и состояние других органов (возможные метастазы)
Кроме того, важно диагностировать опухолевые маркеры, типичные для рака поджелудочной железы, в частности CA19-9, который повышен у большинства пациентов
Стадии рака
Как разрастается опухолевое новообразование, зависит от стадии развития рака поджелудочного органа. Чтобы это понять, рассмотрим некоторые и основные виды рака, возникшие в поджелудочной пораженной железе:
- Первая стадия развития рака. В момент образования, опухоль располагается небольшими участками в пределах поджелудочного органа, без развития в других областях прилегающих к поджелудочной.
- Вторая стадия развития онкологии. Данная патология второй стадии делится на две группы: 2А и 2В. Группа 2А. Распространение опухоли происходит к соседним органам поджелудочного органа: 12-перстной кишке, желчегонным протокам. При этом распространение к лимфатическим узлам не происходит. Что касается группы 2В, то распространение включает в себя помимо перечисленного при 2А, еще и лимфатическую систему организма – лимфоузлы. Данное развитие допускает разные формы и объемы новообразований.
- Третья стадия рака поджелудочного органа. Рак поджелудочного органа и его третья стадия развития, имеет существенные отличия от предыдущих этапов. Увеличенное разрастание в организме человека, дополняется к выше перечисленному еще желудком, селезенкой, толстому кишечнику. Также, постепенно происходит захват опухолью больших нервных окончаний и сосудов организма. Начиная распространяться от лимфатических узлов, происходит метастазирование организма, и опухоль переходит на печень, почки, систему дыхания.
- Существует и последняя стадия, четвертая, при которой патология заболевания распространяется на весь организм и лечению не подлежит.
Выявление данной смертельной болезни, происходит только после развития онкологии за пределами органа железы, в связи с этим прогнозы выздоровления слишком малы. Статистика показывает, что при патологии развития рака, только 25% людей превышают планку жизни 5 лет, и то после хирургических операций и лечения. По общим показателям, если лечение рака при заболевании онкологией поджелудочной железы невозможно без хирургического вмешательства, то это очень маленький процент выживаемости. Приблизительно, 2% от всех заболевших пациентов.
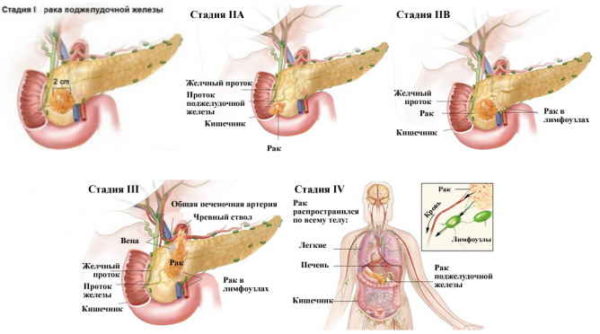 стадии рака поджелудочной железы
стадии рака поджелудочной железы
Все стадии развивающегося рака поджелудочной, имеют и оказывают негативные последствия на человека. Поэтому необходимо, даже при нормальном самочувствии, посещать медицинское учреждение и проходить необходимые диагностические мероприятия. Данные действия позволят выявить в ранней стадии, любые проблемы со здоровьем, раковые образования поджелудочной, что даст шанс своевременного реагирования на проблемы и выздоровление.
Какие причины возникновения рака и онкологических заболеваний поджелудочной железы? Основное влияние на развитие онкологического заболевания оказывает окружающая среда проживания и образ жизни человека. Факторы возможного появления злокачественной опухоли:
- во многих случаях развитие онкологических заболеваний поджелудочного органа, вызвано хроническим панкреатитом, кистой, наследственностью панкреатических болезней;
- возраст больного за 40 лет, но в последнее время патология молодеет, что вызывает обеспокоенность ученых и исследователей;
- злоупотребление курением;
- развивающийся сахарный диабет;
- превышение веса тела (ожирение);
- генетическая история (наследственность);
- попадание в организм человека канцерогенов (бензидин, асбест, В-нафтиламин).
Также в списке основных причин развития, отсутствие в организме витамина Д3, алкогольное злоупотребление, малоподвижный образ жизни.
Патологическая анатомия
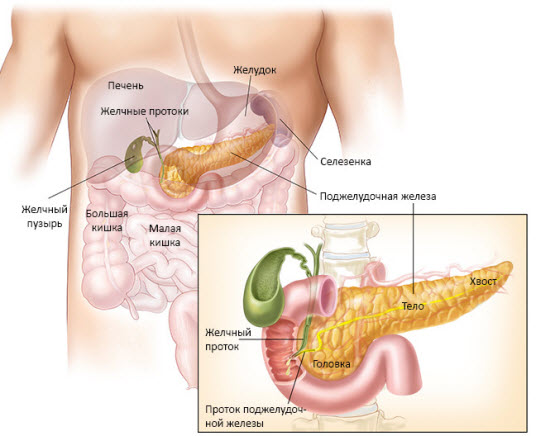
В отношении локализации различают раковые поражения головки железы, тела и хвоста. Поражения головки встречаются чаще всего, реже всего – хвоста.
При раке головки железы находят бугристую опухоль величиной не более апельсина (обычно гораздо меньших размеров). Опухоль плотно приращена к прилежащей части двенадцатиперстной кишки. Часто бывает поражена внешняя часть стенки 12-перстной кишки, а также и задняя стенка привратника, который в таких случаях спаивается с первичным гнездом. При ощупывании вся эта масса представляется очень плотной, даже твердой, при разрезе часто хрустит под ножом.
Поражая головку железы, рак всегда почти затрагивает и проходящие в толще поджелудочной железы панкреатический проток и общий желчный проток, чаще у места их слияния. Поэтому при вскрытиях находят как изменения в печени, связанные с задержкой желчи, так и изменения в остальной части железы вследствие закрытия просвета ее протока. Все крупные желчные пути выше места сужения оказываются расширенными: желчный пузырь растянут переполняющей его желчью. Желчные ходы в печени также расширены, при уколах паренхимы вытекает желчь. Сама печень или нормальных размеров, или слегка увеличена.
Вторичные изменения в поджелудочной железе могут быть или того же характера, что и в печени, или другого. В первом случае вирзунгов проток, а иногда и самые мелкие протоки растянуты бесцветной водянистой жидкостью; расширение протоков бывает в виде отдельных боковых бухтообразных углублений, вследствие чего вирзунгов проток приобретает крайне неправильные очертания, а вся железа представляется иногда как бы кистозно измененной. Рядом с этим замечается (особенно под микроскопом) развитие соединительной ткани около протоков. В других случаях не находят расширения протоков железы: тогда паренхима железы является атрофированной, а межуточная соединительная ткань – разросшейся; исходным пунктом разрастания служит соединительная ткань, облегающая протоки железы. Среди атрофированной части поджелудочной железы иногда находят, под микроскопом, начинающиеся раковые прорастания; реже раковое новообразование успевает захватить всю или почти всю железу.
Рак поджелудочной железы распространяется по соседству, инфильтрирует забрюшинную клетчатку и поражает лимфатические пути. Возможен переход процесса на брюшину и лимфатические железы в разных областях тела. Рак хвоста иногда переходит на левый надпочечник. В других случаях опухоль переходит на 12-перстную кишку, желудок и ободочную кишку.
Очень нередко наблюдается сдавление воротной вены раком, исходящим из головки железы. Это сдавление ведет к образованию асцита. Сдавление общего желчного протока обусловливает желтуху, сдавление нижней полой вены ведет к асциту и отеку нижней половины тела. Наблюдали также сдавление чревной (утробной) артерии, грудного протока и даже аорты. Прижатие селезеночной вены вызывает увеличение размеров селезенки.
Вторичные раки поджелудочной железы возникают из соседних органов (желудок, 12-перстная кишка, желчные пути и желчный пузырь), распространяясь на железу путем увеличения (роста) первичного очага поражения; реже они возникают гематогенным путем из отдаленных органов, пораженных раковым процессом (грудная железа, бронхи, предстательная железа и т. д.).
Этиология заболевания
Точные причины развития рака поджелудочной железы на сегодняшний день не известны. Но на основе анализа зарегистрированных случаев, можно обозначить группу риска:
Болезнь чаще диагностируется у мужчин, чем у женщин;
Основной пик приходится на лиц, старше 55-60 лет;
Риск выше у людей, ведущих сидячий пассивный образ жизни;
Наследственная предрасположенность к болезни также играет немаловажную роль
Те лица, близкие члены семьи которых уже сталкивались с раком поджелудочной железы, должны относиться к своему состоянию здоровья с повышенным вниманием.. Дополнительно среди способствующих факторов можно выделить:
Дополнительно среди способствующих факторов можно выделить:
- Злоупотребление курением. Большинство пациентов, у которых была диагностирована опухоль, имели табачную зависимость;
- Хронические заболевания поджелудочной железы и доброкачественные образования. Так, причинами проявления онкозаболевания могут стать панкреатит, диабет, аденомы или кисты;
- Цирроз печени;
- Болезни желчевыводящих путей;
- Язва желудка;
- Ожирение;
- Неправильное питание, в основу которого входит жирная вредная пища;
- Влияние некоторых канцерогенов, токсических веществ, тяжелых металлов;
- Наличие операций на желудке.
Реже среди причин рака выделяют недостаток в организме витамина Д и злоупотребление спиртными напитками.
Как проверить поджелудку на онкологию
При появлении вышеперечисленных симптомов необходимо обратиться к врачу. Полный комплекс обследования позволит выявить рак поджелудочной железы как можно раньше.
Лечение, начатое на ранней стадии, увеличивает его эффективность и улучшает прогноз.
Как проводят диагностику
Диагностика начинается со сбора жалоб и сведений о динамике самочувствия. Выявляются факторы риска
Большое внимание уделяется семейному анамнезу
Для врача важно знать, чем болели близкие кровные родственники. Анализ этих сведений позволит предположить наследственную природу заболевания
При необходимости назначается генетическое тестирование
Анализ этих сведений позволит предположить наследственную природу заболевания. При необходимости назначается генетическое тестирование.
Следующий этап – осмотр. Врач оценивает общее состояние пациента, упитанность, цвет кожи и видимых слизистых. Измеряется температура тела, пальпируются лимфатические узлы, живот.
При врачебном осмотре выявляют признаки пониженного питания, желтушность, повышение температуры, увеличение лимфатических узлов, боль в животе при пальпации. Иногда удаётся прощупать увеличенную поджелудочную железу. При метастазах в печень обнаруживают её увеличение.
Врач назначает необходимые исследования:
- в общем анализе крови выявляют повышение СОЭ;
- при биохимическом исследовании обнаруживается увеличение альфа- и гамма-глобулинов, повышение активности ферментов (ЩФ, ГГТП, АЛТ, АСТ);
- методы визуализации – УЗИ, КТ, ЭРХПГ;
- аспирационная биопсия ткани железы верифицирует опухоль и устанавливает её морфологический вариант.
С помощью методов визуализации определяют место расположения, размер, плотность опухоли, метастазы, вовлечение в процесс лимфоузлов, сосудов, соседних органов.
Как выглядит на УЗИ
Для диагностики рака поджелудочной железы используют следующие методы ультразвуковой диагностики:
- Трансабдоминальное УЗИ органов брюшной полости. Классический метод исследования через переднюю брюшную стенку.
- Чрезпищеводное УЗИ. Эндоскоп заводят в пищевод через рот. Метод более информативен и показан для определения состояния желудка двенадцатиперстной кишки, головки поджелудочной железы.
- Трехмерная реконструкция ультразвукового изображения в режиме 3D. Выявляют мелкие злокачественные очаги в ткани железы. Исследуют поражение сосудов, питающих её. Устанавливают анатомическое расположение опухоли по отношению к близлежащим органам.
Рак на УЗИ выглядит в виде объёмного образования в структуре органа. Оно может выявиться в зоне головки, тела или хвоста. На УЗИ визуализируется размер, форма и плотность опухоли. При раке головки отмечают её увеличение. Она приобретает округлую форму. Выявляют распространение злокачественного процесса на соседние органы, прорастание опухоли в близлежащие сосуды, появление метастатических очагов в лимфатических узлах.
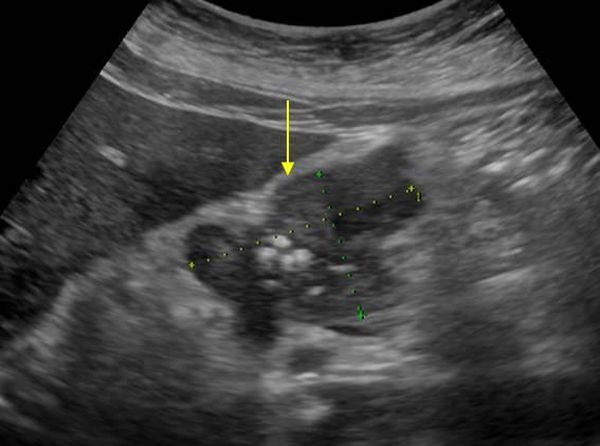 Опухоли поджелудочной железы на УЗИ
Опухоли поджелудочной железы на УЗИ
Онкомаркеры
Онкомаркеры – вещества, выделяемые клетками злокачественной опухоли. При возникновении рака они появляются в крови. Чем больше размер новообразования, тем выше уровень онкомаркеров. В идеале каждому виду рака должен соответствовать определенный онкомаркер. Только в этом случае диагностика будет точной и специфичной.
Кроме того, онкомаркеры используют для оценки эффективности лечения и выявления рецидивов опухоли.
- СА 19-9 – карбогибратного антигена;
- РЭА – раково-эмбрионального антигена.
Чтобы проверить на рак поджелудки, целесообразно исследовать одновременно оба онкомаркера.
Нормативные значения СА 19-9 не превышают 40 МЕ/мл. При злокачественной опухоли поджелудочной железы концентрация увеличивается до 550 МЕ/мл и более. При отдаленных метастазах – выше 1000 МЕ/мл.
СА 19-9 не повышается на ранней стадии заболевания, поэтому не годится для раннего выявления рака или для скрининга.
Специфичность СА 19-9 невелика, так как он повышается и при опухолях других органов – печени, толстой кишки, желудка.
При панкреатическом раке РЭА повышается более, чем в 10 раз. Однако, его специфичность еще ниже. Увеличение РЭА отмечается при раке толстого кишечника, лёгких, молочной железы, желудка, пищевода, щитовидной железы, яичников, шейки матки, носоглотки.
Онкологические научные центры проводят исследования по поиску новых высокоспецифичных и надежных маркеров. Первые результаты уже есть. Возможно, в ближайшем будущем появятся методы раннего выявления этого грозного заболевания.
Типичные проявления
На первых этапах опухолевого роста проявления скудны. Характерные для множества болезней ЖКТ симптомы (извращение вкуса, отсутствие аппетита, тошнота и слабость) игнорируются или объясняются обострением гастрита. Прогрессирующий панкреатический рак проявляется следующими симптомами:
- эпигастральная боль (верхняя часть живота) или опоясывающий болевой синдром, связанный с питанием;
- желтуха;
- проблемы со стулом (диарея разной степени выраженности);
- рвота и постоянная тошнота;
- прогрессирующая слабость и усталость;
- снижение массы тела;
- температурная реакция.
Чаще всего яркая симптоматика и резкое ухудшение состояния возникает после обильного приема алкоголя, жирной и острой пищи: до праздника все было хорошо, а после – больница и грозный диагноз.