Анатомия поджелудочной железы человека — информация:
Содержание:
- Поджелудочная железа —
- Анатомическое строение
- Расположение
- Анатомия и морфология органа
- Существующие опасности и отклонения
- Эндокринная функция
- Кровоснабжение
- Физиология поджелудочной железы
- Где она находится, что представляет собой, из каких частей состоит?
- Пищеварительная функция
- Как выявить воспаление поджелудочной железы
Поджелудочная железа —
Поджелудочная железа, pancreas, лежит позади желудка на задней брюшной стенке в regio epigastrica, заходя своей левой частью в левое подреберье. Сзади прилежит к нижней полой вене, левой почечной вене и аорте.
При вскрытии трупа в лежачем положении она действительно лежит под желудком, отсюда и название ее. У новорожденных она располагается выше, чем у взрослых; на уровне XI-XII грудных позвонков.
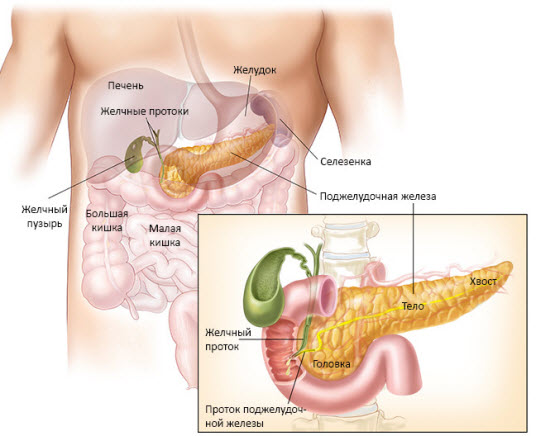
Поджелудочная железа делится на головку, caput pancreatis, с крючковидным отростком, processus uncinatus, на тело, corpus pancreatis, и хвост, cauda pancreatis.
Головка железы охвачена двенадцатиперстной кишкой и располагается на уровне I и верхней части II поясничных позвонков. На границе ее с телом имеется глубокая вырезка, incisura pancreatis (в вырезке лежат а. и v. mesentericae superiores), а иногда суженная часть в виде шейки.
Тело призматической формы, имеет три поверхности: переднюю, заднюю и нижнюю.
- Передняя поверхность, facies anterior, вогнута и прилежит к желудку; близ соединения головки с телом обычно заметна выпуклость в сторону малого сальника, называемая tuber omentale.
- Задняя поверхность, facies posterior, обращена к задней брюшной стенке.
- Нижняя поверхность, facies inferior, обращена вниз и несколько вперед.
Три поверхности отделены друг от друга тремя краями: margo superior, anterior и inferior. По верхнему краю, в правой его части, идет a. hepatica communis, а влево вдоль края тянется селезеночная артерия, направляющаяся к селезенке. Железа справа налево несколько поднимается, так что хвост ее лежит выше, чем головка, и подходит к нижней части селезенки. Капсулы pancreas не имеет, благодаря чему резко бросается в глаза ее дольчатое строение. Общая длина железы 12-15 см. Брюшина покрывает переднюю и нижнюю поверхности pancreas, задняя ее поверхность совершенно лишена брюшины.
Выводной проток поджелудочной железы, ductus pancreaticus, принимает многочисленные ветви, которые впадают в него почти под прямым углом; соединившись с ductus choledochus, проток открывается общим отверстием с последним на papilla duodeni major. Эта конструктивная связь ductus pancreaticus с duodenum, кроме своего функционального значения (обработка поджелудочным соком содержимого duodeni), обусловлена также развитием поджелудочной железы из той части первичной кишки, из которой образуется двенадцатиперстная кишка. Кроме главного протока, почти постоянно имеется добавочный, ductus pancreaticus accessorius, который открывается на papilla diodeni minor (около 2 см выше papilla duodeni major).
Иногда наблюдаются случаи добавочной поджелудочной железы, pancreas accessorium. Встречается также кольцевидная форма pancreas, вызывающая сдавление duodenum.
Строение. По своему строению поджелудочная железа относится к сложным альвеолярным железам. В ней различаются две составные части: главная масса железы имеет внешнесекреторную функцию, выделяя свой секрет через выводные протоки в двенадцатиперстную кишку; меньшая часть железы в виде так называемых поджелудочных островков, insulae pancreaticae, относится к эндокринным образованиям, выделяя в кровь инсулин (insula — островок), регулирующий содержание сахара в крови.
Pancreas как железа смешанной секреции имеет множественные источники питания: аа. pancreaticoduodenals superiores et inferiores, aa. lienalis и gastroepiploica sin. и др. Соименные вены впадают в v. portae и ее притоки.
Лимфа течет к ближайшим узлам: nodi lymphatici coeliaci, pancreatici и др.
Иннервация из чревного сплетения.
Эндокринная часть поджелудочной железы. Среди железистых отделов поджелудочной железы вставлены панкреатические островки, insulae pancreaticae; больше всего их встречается в хвостовой части железы. Эти образования относятся к железам внутренней секреции.
Функция. Выделяя свои гормоны инсулин и глюкагон в кровь, панкреатические островки регулируют углеводный обмен. Известна связь поражений поджелудочной железы с диабетом, в терапии которого в настоящее время большую роль играет инсулин (продукт внутренней секреции панкреатических островков, или островков Лангерганса).
Анатомическое строение
Поджелудочная железа состоит из трёх отделов: головка, тело, хвост. Чётких границ между отделами нет, деление происходит на основе расположения соседних образований относительно самого органа. Каждый отдел состоит из 3-4 долей, которые в свою очередь подразделяются на дольки. Каждая долька имеет свой выводной проток, который впадает в междольковые. Последние объединяются в долевые. Объединяясь, долевые образуют общий проток поджелудочной железы.
Открытие общего протока вариантное:
- По ходу следования общий проток объединяется с холедохом, образуя общий желчный проток, открывающийся одним отверстием на верхушке дуоденального сосочка. Это наиболее частый вариант.
- Если проток не объединяется с холедохом, то он открывается отдельным отверстием на вершине дуоденального сосочка.
- Долевые протоки могут не объединиться в один общий от рождения, строение их отлично друг от друга. В этом случае один из них объединяется с холедохом, а второй открывается самостоятельным отверстием, называясь добавочный проток поджелудочной железы.
Положение и проекция на поверхность тела
Орган располагается забрюшинно, в верхнем отделе забрюшинного пространства. Pancreas надёжно защищена от травм и других повреждений, так как впереди она прикрыта передней брюшной стенкой и органами брюшной полости. А сзади – костной основой позвоночного столба и мощными мышцами спины и поясницы.
На переднюю брюшную стенку pancreas проецируется следующим образом:
- Головка – в левой подрёберной области;
- Тело – в эпигастральной области;
- Хвост – в правом подреберье.
Чтобы определить где располагается поджелудочная, достаточно измерить расстояние между пупком и концом грудины. Основной своей массой она располагается на середине этого расстояния. Нижний край располагается на 5-6 см выше пупка, верхний край – на 9-10 см ещё выше.
Знание проекционных областей помогает больному определить, где болит поджелудочная железа. При её воспалении боль локализуется преимущественно в эпигастральной области, но может отдавать и в правое, и в левое подреберье. В тяжёлых случаях боль затрагивает весь верхний этаж передней брюшной стенки.
Скелетотопия
Железа располагается на уровне первого поясничного позвонка, как бы огибая его. Возможно высокое и низкое расположение pancreas. Высокое – на уровне последнего грудного позвонка, низкое – на уровне второго поясничного и ниже.
Синтопия
Синтопия – это расположение органа относительно других образований. Железа располагается в забрюшинной клетчатке, в глубине живота.
В силу анатомических особенностей, pancreas имеет тесное взаимодействие с двенадцатиперстной кишкой, аортой, общим желчным протоком, верхней и нижней полой венами, верхними вервями брюшной аорты (верхней брыжеечной и селезёночной). Также pancreas взаимодействует с желудком, левой почкой и надпочечником, селезёнкой.
Головку полностью охватывает изгиб двенадцатиперстной кишки, здесь же и открывается общий желчный проток. Спереди к головке прилежит поперечно-ободочная кишка и верхняя брыжеечная артерия. Сзади – нижняя полая и воротная вены, сосуды почки.
Тело и хвост спереди прикрыты желудком. Сзади прилегает аорта и её ветви, нижняя полая вена, нервное сплетение. Хвост может соприкасаться с брыжеечной и селезёночной артерией, а также с верхним полюсом почки и надпочечника. В большинстве случаев хвост со всех сторон покрыт жировой клетчаткой, особенно у тучных людей.
Расположение
В человеческом организме поджелудочная железа локализуется в забрюшинном пространстве, что обеспечивает ее оптимальную фиксацию в брюшной полости. Так, в положении лежа на спине железа оказывается непосредственно под желудком, хотя в действительности на находится прямо за ним.
Здесь же располагается желчный проток, а также берет свое начало воротная вена. Сзади тела рассматриваемого органа можно увидеть чревное сплетение, лимфатические узлы и брюшной отдел аорты. У хвоста поджелудочной расположились левый надпочечник и некоторая часть левой почки. От желудка орган отделен сальной сумкой.
Анатомия и морфология органа
Поджелудочная железа представляет собой орган с железистой структурой. Сверху покрыта капсулой из соединительной ткани, внутри разделена перегородками.
В строении поджелудочной железы выделяют 3 основные части:
- округлой формы головку;
- трехгранное тело;
- конусообразный хвост.
Головка прилегает к печени, через нее проходит общий проток, который, соединяясь с протоком желчного пузыря, образует ампулу. Через сфинктер Одди она выводится в просвет ДПК, куда происходит выделение ферментов в составе панкреатического сока. Хвост граничит с левой почкой, ее надпочечником и селезенкой.
Физиология и двойная функция ПЖ обусловлена строением ее ткани.
Гистологическое строение экзокринного аппарата: дольки (ацинусы) состоят из специальных клеток, вырабатывающих поджелудочный сок, и протоков, по которым он попадает в более крупные, а затем — в общий проток железы. Ацинусы объединены в более крупные образования — доли, также имеющие собственные протоки. Между ними находится эндокринная часть. Она образована островками Лангерганса, которые состоят из клеток с разным строением и функциями. Объединяет их общее предназначение: они вырабатывают гормоны, контролирующие обменные процессы в организме.
Клетки островков Лангерганса производят 11 гормонов углеводного синтеза. Количество островков, вырабатывающих гормоны, достигает 1,5 млн, сама ткань составляет 1—3% от общей массы органа. Каждый островок состоит из 80—200 клеток. Они различаются не только по строению, но и по функциональным действиям:
- α-клетки (25%) – продуцируют глюкагон;
- β-клетки (60%) – инсулин и амилин;
- δ-клетки (10%) – соматостатин;
- PP-клетки (5%) – вазоактивный интестинальный полипептид (ВИП);
- g-клетки – гастрин, влияющий на желудочный сок, его кислотность.
Помимо перечисленных, поджелудочная железа синтезирует еще целый ряд гормонов. Все они принимают участие в сложных метаболических процессах в организме.
Как работает экзокринная часть железы?
Экскреторная функция ПЖ обеспечивается клетками ацинусов, вырабатывающих панкреатический сок, содержащий ферменты. В сутки в норме выделяется около 1,5 л поджелудочного сока. Все ферменты синтезируются в поджелудочной железе в виде неактивных соединений (как, например, трипсиноген), активируются в тонкой кишке. Они начинают выделяться, как только пища поступает в двенадцатиперстную кишку. Этот процесс продолжается 12 часов. Качественный и количественный состав энзимов зависит от употребляемой еды. Углеводная пища вызывает более активную секрецию. У мужчин секреторная работа ПЖ выражена больше, чем у женщин.
Железа вырабатывает пищеварительный сок, содержащий больше 20 ферментов, объединенных в 3 группы:
- липаза — расщепляет жиры;
- протеаза — белки;
- амилаза — углеводы.
К протеазам относятся еще несколько ферментов, основные из них:
- трипсин — расщепляет белок на пептиды;
- карбоксипептидаза — переводит пептиды в аминокислоты;
- эластаза — переваривает белки и эластин.
Процесс регуляции выработки состоит из 3 этапов:
- Мозговая регуляция ПЖ — начинается в момент употребления пищи вследствие раздражающего действия на различные рецепторы запаха, вида и вкуса пищи. Нервные импульсы передаются в секреторный центр продолговатого мозга, активизируя его.
- Желудочная регуляция — поступление пищи в желудок стимулирует выработку желудочного сока благодаря действию гастрина (гормон ПЖ).
- Кишечный этап — стимуляция происходит благодаря действию выделяющегося вазоактивного интестинального пептида (ВИП) — гормона ПЖ и холецистокинина (панкреозимина) — гормона ДПК.
Как работает эндокринная часть железы?
Внутрисекреторная часть железы, представленная островками Лангерганса, вырабатывает гормоны. Они обеспечивают метаболизм в организме, контролируют не только процессы пищеварения, но и роста человека.
Инсулин — основной гормон, продуцируемый ПЖ, участвует в обмене углеводов. Единственное вещество в организме, способное снизить сахар в крови. При его недостатке развивается сахарный диабет.
Глюкагон – антагонист инсулина, отвечает за процесс расщепления жиров, способствует повышению уровня глюкозы в крови, влияет на уровень кальция и фосфора.
Существующие опасности и отклонения
Воспаление поджелудочной железы чревато последствиями и нельзя сказать, что их устранить очень легко, особенно если недуг разовьется до последних стадий.
- Острый панкреатит – причина возникновения данного заболевания, заключается в нарушении секреторной функции поджелудочной. Панкреатический сок вырабатывается организмом, однако процесс оттока в кишку нарушается. Пациенты испытывают сильные боли в животе. Если своевременного лечения не последует, результатом станет панкреонекроз и гнойный перитонит. С такой проблемой часто сталкиваются алкоголики или злоупотребляющие вредными продуктами люди.
- Хронический панкреатит имеет, куда большую клиническую картину, поскольку делится на несколько форм. Первичная хроническая форма сопутствует злоупотреблению алкоголя, приема лекарственных средств в недопустимых объемах, нарушение метаболизма. Вторичная форма возникает вследствие наличия других заболеваний недуга, например посттравматический панкреатит.
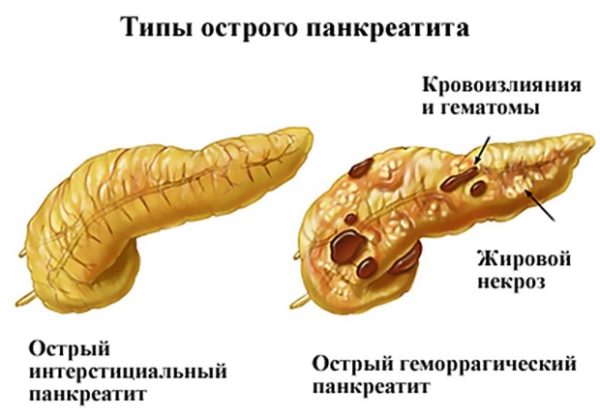
Сейчас следует остановиться на хроническом панкреатите, влияющем не только на структуру железы, но и ее функции. Хроническая форма заболевания проявляется еще и в ограниченности выделяемых ферментов, то есть процесс пищеварения не происходит должным образом.
Последствием отказа от лечения панкреатита станет:
- Киста – врожденный или приобретенный дефект. Приобретенные являются следствием травмы или отказа от лечения острой/хронической формы заболевания.
- Опухоль – ситуация также двоякая, поскольку нежелательные образования делятся на активные и неактивные опухоли. Они имеют прямое отношение к гормональному уровню. Активные диагностируются очень трудно и чаще всего они выявляются совершенно случайно, как следствие сахарного диабета.
Неактивными называются раковые опухоли, вызывающие дискомфорт в животе, резкое снижение веса, желтуха. Лечение неактивных опухолей можно провести только хирургическим путем. Диагностика поджелудочной железы проводится лишь в больнице специалистом. Если пальпация не помогла, назначается ультразвуковая терапия.
Эндокринная функция
Какова функция поджелудочной железы в эндокринной системе? Этот орган секретирует в кровь гормоны, влияющие на все без исключения обменные процессы в организме. Несмотря на малые размеры эндокринной зоны, составляющей около 2% от всей площади железы, значимость ее работы трудно переоценить.
Сахарный диабет 1-го типа характеризуется абсолютной недостаточностью гормона инсулина, которую вызывает деструкция бета-клеток
Внутрисекреторная функция железы состоит в выделении инсулина и глюкагона. Альфа-клетки островков Лангеранса вырабатывают глюкагон, который является природным антагонистом инсулина. Кроме того, они участвуют в синтезе липокаина, тормозящего развитие жировой инфильтрации печени. Бета-клетки производят инсулин, доставляющий глюкозу к тканям организма посредством белковых рецепторов.
Внутренняя секреторная функция поджелудочной железы дополняется выработкой гормона грелина, который отвечает за нормальный аппетит, и панкреатического полипептида, тормозящего секрецию железы и стимулирующего выработку желудочного сока.
При нехватке и разрушении бета-клеток синтез инсулина снижается, что может приводить к развитию сахарного диабета. Недостаточность этого гормона проявляется в усилении мочевыделительной функции, зуде кожных покровов и ощущении постоянной жажды.
Соматостатин – это гормон, который вырабатывается не только в поджелудочной железе, но и в гипоталамусе. Он необходим для подавления секреции серотонина, соматотропина, тиреотропного гормона, инсулина и глюкагона.
ВИП — вазоактивный интестинальный пептид стимулирует перистальтику в кишечнике, повышает приток крови к органам пищеварения, тормозит синтез соляной кислоты и увеличивает производство пепсиногена в желудке.
Панкреатический полипептид участвует в регуляции внешней секреторной функции поджелудочной железы и стимулирует работу желудка.
Кровоснабжение
Анатомия человека сложная, и, как все другие органы, данная железа питается кровью из нескольких источников. Артериальная кровь поступает в головку поджелудочной железы посредством верхней панкреатодуоденальной артерии со стороны передней поверхности. Кроме того, в процессе участвует и притоки общей печеночной артерии – ветви гастродуоденальной артерии.
Нижняя панкреатодуоденальная артерия снабжает кровью заднюю поверхность головки органа, а исходит она из брыжеечной артерии. Ветви селезеночной артерии питают хвост и тело железы. Они образуют полноценные сети капилляров, разветвляясь между собой, и выполняют важнейшую функцию, участвуя в патогенезе заболеваний воспалительного характера.
В левую желудочную, нижнюю и верхнюю брыжеечные, а также в селезеночную впадают панкреатодуоденальные вены, образуя воротную вену.
Физиология поджелудочной железы
Этот орган выполняет двойную функцию:
- участвует в пищеварении,
- регулирует содержание сахара в крови.
1. Пищеварительная (экзокринная) функция поджелудочной железы 98% всей массы поджелудочной железы составляют дольки (ацинусы). Именно они занимаются производством панкреатического сока, а затем передают его по микропротокам в основной канал органа — вирсунгов проток, который открывается вместе с желчным протоком в 12-перстную кишку, где происходит переваривание пищи. Панкреатический сок содержит:
- ферменты, которые преобразуют жиры, белки и углеводы в простые элементы и помогают организму их усвоить, то есть преобразовать в энергию или органическую ткань;
- бикарбонаты, которые нейтрализуют кислоты, поступившие в 12-перстную кишку из желудка.
Ферменты, входящие в состав поджелудочного сока:
Липаза — расщепляет жиры, поступившие в кишечник до глицерина и жирных кислот, для дальнейшего поступления в кровь. Амилаза — преобразует крахмал в олигосахариды, которые при помощи других ферментов превращаются в глюкозу, а она поступает в кровь, откуда в качестве энергии распространяется по всему человеческому организму. Протеазы (пепсин, химотрипсин, карбоксипептидаза и эластаза) — преобразуют белки в аминокислоты, которые легко усваиваются организмом.
Процесс переработки углеводов (сахароза, фруктоза, глюкоза) начинается уже при нахождении в ротовой полости, но здесь расщепляются только простые сахара, а сложные могут распадаться только под влиянием специализированных ферментов поджелудочной железы в 12-перстной кишке, а также ферментов тонкого кишечника (мальтазы, лактазы и инвертазы), и только после этого организм сможет их усвоить.
Жиры поступают в 12-перстную кишку «нетронутые», и здесь начинается их переработка. При помощи фермента поджелудочной железы липазы и других ферментов, вступивших между собой в реакцию и образовавших сложные комплексы, жир расщепляется в жирные кислоты, а те проходят через стенки тонкого кишечника и попадают в кровь.
Производство пищеварительных ферментов начинается при поступлении сигналов, возникающих при растяжении стенок желудочно-кишечного тракта, а также от вкуса и запаха пищи, а прекращается при достижении определенного уровня их концентрации.
Если у поджелудочной железы нарушается проходимость протоков (это возникает при остром панкреатите), ферменты активируются в самом органе и начинают расщеплять его ткани, а позже — вызывают некроз клеток и образуют токсины. При этом начинается острая боль. В то же время из-за недостатка ферментов в пищеварительном тракте возникает диспепсия.
2. Гормональная (эндокринная) функция поджелудочной железы Наряду с пищеварительными ферментами орган производит гормоны, управляющие углеводным и жировым обменом. Их в поджелудочной железе вырабатывают группы клеток, называемые островками Лангерганса и занимающие всего2% массы органа (в основном в хвостовой части). Они не имеют протоков, находятся рядом с кровеносными капиллярами и выделяют гормоны прямо в кровь.
Поджелудочной железой вырабатываются следующие гормоны:
- инсулин, управляющий поступлением питательных веществ, в частности глюкозы, в клетку;
- глюкагон, управляющий уровнем глюкозы в крови и активизирующий ее получение из жировых запасов организма при недостаточном количестве;
- соматостатин и панкреатический полипептин, останавливающие производство других гормонов или ферментов при отсутствии их надобности.
Инсулин играет огромную роль в обмене веществ организма и обеспечение его энергией. Если выработка этого гормона снижается, у человека возникает сахарный диабет. Теперь ему придется в течение всей своей жизни понижать уровень глюкозы в крови при помощи лекарств: регулярно делать себе инъекции инсулина или принимать специальные препараты, уменьшающие содержание сахара.
Где она находится, что представляет собой, из каких частей состоит?
Название железы напрямую говорит о ее расположении в брюшной полости. Железа находится за желудком в брюшной полости, хотя при разном положении тела она может немного смещаться. К примеру, когда человек стоит, то желудок с железой находятся приблизительно на одном уровне, а вот в положении лежа желудок нависает над ней.
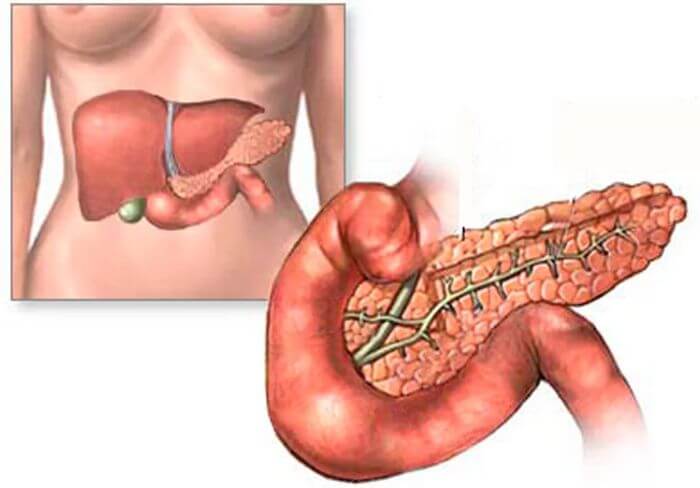
Если рассматривать положение органа согласно симметрии, то тело железистой ткани расположено по центру немного сдвигаясь в левый бок подреберья.
Вся железа анатомически разделена на три части: головка, тело, хвост. Она впритык окружена двенадцатиперстной кишкой – это обусловлено ее функциональными данными. Двенадцатиперстная кишка обвивает головку поджелудочной полумесяцем. Железистая ткань с двенадцатиперстной кишкой соединена вирсунговым протоком, через которые поставляются ферменты в пищеварительный тракт.
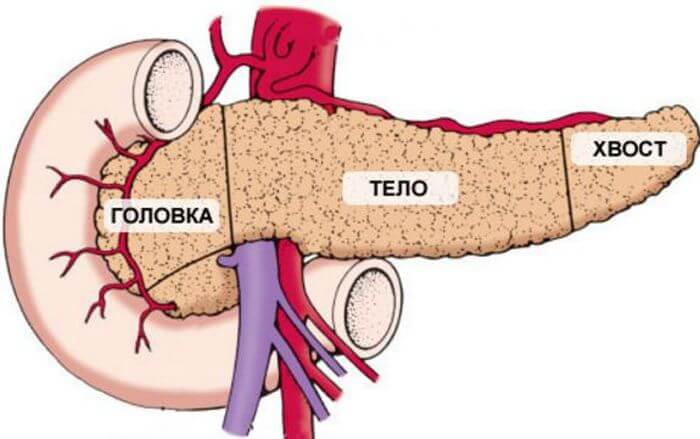
Ткань железы немного напоминает перевернутую пирамиду, где головка самая толстая, потом постепенно уменьшается и переходит в тело, а вершина пирамиды – это хвост. Именно хвост отвечает за выработку инсулина. Если в случае патологий поражается этот участок, то у больного может развиться страшный недуг под названием сахарный диабет.
Все части органа держит между собой соединительная ткань, которую называют поджелудочной капсулой.
Пищеварительная функция
Если задать человеку, далекому от медицины, вопрос: «За что отвечает поджелудочная железа?», то он скорее всего ответит: «За пищеварение», и будет прав. Пищеварительная функция – основная для этого органа. Она выглядит как соединение двух предыдущих: при поступлении в организм еды рецепторы рта распознают пищу и посылают в систему ЖКТ сигналы о том, что придет в желудок.
Общий проток железы выходит в полость двенадцатиперстной кишки. Он имеет начало в хвосте, а в головке соединяется с протоками желчного пузыря.
Роль органа в пищеварении обеспечена производством и выделением в пищеварительный тракт таких пищеварительных ферментов, как:
- липаза — расщепляет жиры до жирных кислот и глицерина;
- амилаза — преобразует сложные углеводы в глюкозу, которая поступает в кровь и дает организму энергию;
- трипсин — расщепляет белки до простых аминокислот;
- химиотрипсин — выполняет ту же функцию, что и трипсин.
Задача ферментов — расщепление жиров, углеводов и белков на простые вещества и помощь организму в их усвоении. Секрет имеет щелочную реакцию и нейтрализует кислоту, которой пища подвергалась для переработки в желудке. При патологии (например, панкреатит) происходит перекрытие каналов железы, секрет прекращает поступать в двенадцатиперстную кишку.
Как отмечалось, около 2% массы железы занимают клетки, называющиеся островками Лангерганса. Они производят гормоны, регулирующие обмен углеводов и жиров.
Гормоны, которые вырабатывают островки Лангерганса:
- инсулин, отвечающий за поступление в клетки глюкозы;
- глюкагон, отвечающий за количество глюкозы в крови;
- соматостатин, который при необходимости останавливает выработку ферментов и гормонов.
За сутки у людей вырабатывается до 1,5 л секрета.
Как выявить воспаление поджелудочной железы
Чтобы выявить ту или иную патологию поджелудочной железы, в том числе воспаления, не достаточно одного симптома боли. Назначаются лабораторные и инструментальные методы обследования.
К лабораторным методам относятся:
- Клинический анализ крови на выявление наличия признаков воспаления и интоксикации. В пользу воспаления говорят ускорение скорости оседания эритроцитов, увеличение количества лейкоцитов, качественные изменения лейкоцитарной формулы.
- Биохимический анализ крови. О воспалении говорит повышение общего белка, качественные изменения в белковом составе крови. Если в крови обнаруживается высокое содержание амилазы и других органоспецифических ферментов, то можно с полной уверенностью говорить о повреждении и разрушении железистых клеток.
- Биохимический анализ мочи. О повреждении и воспалении железы сигнализирует появление в моче диастазы (амилазы).
- Функциональные тесты, оценивающие работу поджелудочной по уровню секреции гормонов и ферментов.
- Анализ кала для выявления примеси непереваренных жиров и мыл – стеаторея. Это косвенный признак воспаления и нарушения функции pancreas.
Инструментальные методы:
- Ультразвуковое обследование органов брюшной полости. Визуальный метод обследования, позволяющий оценить структуру и строение pancreas. При воспалении в паренхиме железы будут происходить изменения строения, которые специалист сможет чётко увидеть даже невооружённым взглядом.
- Магниторезонансная томография – рентгенологический метод обследования, основанный на контрастировании участков более низкой плотности. МРТ проводят перед операцией, чтобы оценить степень поражения и строение органа, объём оперативного вмешательства.
- Фиброгастродуоденоскопия (ФГДС). Позволяет оценить состояние желудка, двенадцатиперстной кишки и строения дуоденального сосочка. Также проводится для дифференциальной диагностики и более точного установления диагноза.
При необходимости может проводиться лапароскопия, ЭРХПГ, обзорная рентгенография брюшной полости, МСКТ. Данные методы необходимы для дифференциальной диагностики и более точного установления этиологии и топического диагноза заболевания.