Причины возникновения сахарного диабета 1 типа
Содержание:
- Почему так хочется пить?
- Лечение сахарного диабета первого типа и основы инсулинотерапии
- Лечение сахарного диабета 1 типа
- Лечение
- Рецепты для диабетиков 1 типа
- Диета
- Лечение
- Причины
- Какими препаратами лечить сахарный диабет первого типа?
- Как выявляют сахарный диабет 1 типа
- Причины возникновения и дебютирование
- Признаки заболевания
Почему так хочется пить?
Характерные симптомы сахарного диабета, вне зависимости от формы и типа, можно представить в следующем виде:
- Сухость слизистых ротовой полости;
-
Жажда, которую практически нельзя утолить, связанная с обезвоживанием организма;
- Избыточное образование мочи и выделение ее почками (полиурия), что и приводит к обезвоживанию;
- Возрастание концентрации глюкозы в сыворотке крови (гипергликемия), обусловленное подавлением утилизации сахара периферическими тканями из-за дефицита инсулина;
- Появление сахара в моче (глюкозурия) и кетоновых тел (кетонурия), которые в норме присутствуют в ничтожно малых количествах, но при сахарном диабете усиленно вырабатываются печенью, а при выведении из организма обнаруживаются в моче;
- Повышенное содержание в плазме крови (помимо глюкозы) мочевины и ионов натрия (Na+);
- Снижение веса, что в случае декомпенсации заболевания является характерной чертой катаболического синдрома, который развивается вследствие распада гликогена, липолиза (мобилизация жиров), катаболизма и глюконеогенеза (трансформация в глюкозу) белков;
- Нарушение показателей липидного спектра, увеличение общего холестерина за счет фракции липопротеидов низкой плотности, НЭЖК (неэстерифицированные жирные кислоты), триглицеридов. Возрастающее содержание липидов начинает активно направляться в печень и там усиленно окисляться, что приводит к излишнему образованию кетоновых тел (ацетон + β-оксимасляная кислота + ацетоуксусная кислота) и дальнейшему поступлению их в кровь (гиперкетононемия). Избыточная концентрация кетоновых тел грозит опасным состоянием, называемым диабетическим кетоацидозом.
Таким образом, общие признаки диабета могут быть характерны для любой формы болезни, однако, чтобы не запутать читателя, все же следует отметить черты, присущие именно тому или иному типу.
Сахарный диабет I типа – «привилегия» молодых
ИЗСД отличается острым (недели или месяцы) началом. Признаки сахарного диабета I типа ярко выражены и проявляются типичной для данного заболевания клинической симптоматикой:
- Резкое падение веса;
- Неестественная жажда, человек просто не может напиться, хотя и пытается сделать это (полидипсия);
- Большое количество выделяемой мочи (полиурия);
- Значительное превышение концентрации глюкозы и кетоновых тел в сыворотке крови (кетоацидоз). В начальной стадии, когда больной еще может не знать о своих проблемах, вполне вероятно развитие диабетической (кетоацидотической, гипергликемической) комы – состояния, крайне опасного для жизни, поэтому инсулинотерапия назначается как можно раньше (лишь только будет заподозрен диабет).
В большинстве случаев после применения инсулина обменные процессы компенсируются, потребность организме в инсулине резко идет на спад, наступает временное «выздоровление». Однако это непродолжительное состояние ремиссии не должно расслаблять ни больного, ни врача, поскольку через какой-то промежуток времени болезнь вновь напомнит о себе. Потребность в инсулине по мере возрастания продолжительности болезни, может увеличиваться, но, в основном, при отсутствии кетоацидоза, не будет превышать 0,8-1,0 ЕД/кг.
Признаки, указывающие на развитие поздних осложнений диабета (ретинопатия, нефропатия), могут появиться лет через 5-10. К основным причинам летального исхода ИЗСД относят:
- Терминальную почечную недостаточность, которая является следствием диабетического гломерулосклероза;
- Сердечно-сосудистые нарушения, как осложнения основного заболевания, которые случаются несколько реже почечных.
Болезнь или возрастные изменения? (диабет II типа)
ИНЗСД развивается в течение многих месяцев и даже лет. Возникающие проблемы, человек несет к различным специалистам (дерматолог, гинеколог, невролог…). Пациент и не подозревает, что разные на его взгляд болезни: фурункулез, кожный зуд, грибковые поражения, боль в нижних конечностях – признаки сахарного диабета II типа. Нередко ИНЗСД обнаруживается по чистой случайности (ежегодная диспансеризация) или по причине нарушений, которые сами больные относят к возрастным изменениям: «упало зрение», «с почками что-то не то», «ноги совсем не слушаются»… . Пациенты привыкают к своему состоянию, а сахарный диабет продолжает потихоньку развиваться, поражая все системы, а в первую очередь – сосуды, пока человек не «свалится» от инсульта или инфаркта.
ИНЗСД отличается стабильным медленным течением, как правило, не проявляя склонности к кетоацидозу.
Главной причиной смерти у пациентов с ИНЗСД признана сердечно-сосудистая патология, ставшая следствием диабета. Как правило, это инфаркт или инсульт.
Лечение сахарного диабета первого типа и основы инсулинотерапии
Сразу стОит сказать о многочисленных предложениях «вылечить сахарный диабет 1ого типа». Все это предлагают недобросовестные «врачи», которые к медицине не имеют никакого отношения. СД1 вылечить нельзя (не путайте с сахарный диабет 2ого типа)!
Никакие травы, приправы, ванны и т.д. не способны возродить отмирающие клетки.
Единственный верный путь во время начать инсулинотерапию. Так как при СД1 клетки поджелудочной железы перестают вырабатывать инсулин (сначала вырабатывается недостаточное количество инсулина, потом он вообще перестает синтезироваться), то просто необходимо вводить его извне.
Важно вовремя начать инсулинотерапию, правильно подобрать дозы инсулина. Соблюдение этого условия поможет избежать осложнений сахарного диабета и сохранить максимально долго остаточную функцию поджелудочной железы
Существует несколько схем инсулинотерапии.
Наиболее распространенная схема предполагает использование двух типов инсулина – продленного и короткого.
Продленный или фоновый инсулин создает тот фон, который в здоровом организме создает постоянно вырабатываемое небольшое количество.
Короткий инсулин должен компенсировать углеводы, поступающие во время еды. Также он применяется для снижения высокого сахара.
Обычно продленный инсулин вводится 1-2 раза в день (утро/вечер, утро или вечер). Короткий инсулин вводится перед каждым приемом пищи – 3-4 раза в день и по необходимости.
Но все дозы подбираются строго индивидуально, также как и схемы, все зависит от распорядка дня, от индивидуальной потребности организма, и от многих других факторов.
Некоторые общие моменты – с утра потребность в инсулине больше, чем днем и вечером.
Изначально для подбора дозировки рекомендуют придерживаться следующего утверждения:
- на завтрак на 1 ХЕ или 10-12г углеводов требуется 2единицы инсулина;
- в обед на 1 ХЕ или 10-12г углеводов требуется 1,5единицы инсулина;
- на ужин на 1 ХЕ или 10-12г углеводов требуется 1единица инсулина.
Лечение сахарного диабета 1 типа
Несмотря на то, что диабет является хроническим заболеванием (полное излечение пациента невозможно), вполне реально перевести течение болезни в контролируемое русло.
При диагностированном диабете первого типа в абсолютном большинстве случаев назначается терапия инсулином – введение гормона посредством инъекций. Введенный гормон организм использует для обработки поступающей глюкозы.
Помимо инсулинотерапии в зависимости от состояния пациента могут быть назначены препараты, понижающие уровень сахара в крови. И обязательно будет предписана диета, ведь лечение диабета во многом зависит от следования рекомендациям по пищевым привычкам:
- частые, умеренные приемы пищи,
- большое количество овощей в рационе,
- отказ от быстрых углеводов,
- ограничение сладкого, мучного.
Вокруг сахарного диабета существует много мифов. Но даже с таким серьезным заболеванием при должном ответственном подходе люди восстанавливают качество своей жизни. Стоит отметить, что успешность лечения зависит также от опыта и квалификации лечащего врача
Пациенту важно научиться жить со своим заболеванием, а для этого врач должен подобрать максимально эффективную терапию, ответить на все вопросы пациента, помочь разобраться в плане лечения. Это касается диеты, допустимых физических нагрузок, корректных доз инсулина, способа его введения, а также приема дополнительных препаратов при необходимости
В нашем центре ведение пациентов с сахарным диабетом построено на долгосрочной основе от ранней диагностики до стабильного течения заболевания. Наши врачи остаются на связи, готовы ответить на все возможные вопросы пациента о своем состоянии и о заболевании в целом. Мы не настаиваем на регулярных консультациях, мы выступаем за максимальное доверие между пациентом и лечащим врачом для оперативной коррекции схемы лечения, если это будет необходимо. Кроме того, специалистами нашего центра была разработана особая программа по ранней диагностике диабета – Диабет под контролем. Это программа рекомендована всем, кто заметил у себя неяркие симптомы диабета, либо у кого уже болеют близкие родственники. Программа включает в себя необходимые анализы и консультации со специалистами, которые дадут профессиональное заключение о риске развития диабета. Ведь, как и любое другое заболевание, диабет много эффективнее поддается контролю при обнаружении на ранних стадиях.
Благодаря многопрофильности центра наши эндокринологи с помощью коллег из других отделений успешно справляются и с осложнениями-последствиями диабета. Ранее мы коснулись кетоациноза, но помимо него часто встречаются сердечно-сосудистые осложнения, связанные с изменением плотности крови на фоне повышенного содержания в ней сахара: риск развития атеросклероза, проблемы со зрением (из-за недостаточного кровоснабжения органов зрения), проблемы с ногами (при недостаточном кровоснабжении страдают нервные окончания нижних конечностей, особенно стоп, вплоть до диабетической нейропатии), поражение почек, пародонтит.
Столь обширный разброс осложнений требует комплексного ведения пациента несколькими специалистами, а часто и несколькими отделениями. Но именно такой многофункциональный подход к лечению приносит свои плоды – нашим пациентам мы предлагаем квалифицированную медицинскую помощь в одном месте в удобное для них время.
Записаться на консультацию к специалисту вы можете через форму на сайте или по телефону.
Лечение
Основным базовым методом лечения служит:
- Снижение веса и переход на специальную диету;
- Отказ от алкоголесодержащих напитков;
- Контролирование уровня в крови сахара;
- Лечение народными средствами и применение специальных растительных БАДов, которые мягко снижают глюкозу;
- Принятие различных медикаментозных препаратов, которые успешно снижают сахар;
- Если заболевание обостряется, возникает необходимость инсулинотерапии;
- Возможно лечение оперативным путём в случае когда нужно уменьшить желудок. Это лечение является эффективным и применяется в особо и экстренных случаях.
Метод введения инсулина производится путём инъекции в складку кожи, под углом 45 градусов. Следует вводить лекарство в постоянные места, и не менять их часто.
Рецепты для диабетиков 1 типа
Рецептов блюд для диабетиков много. Но есть продукты, которые очень полезны, а вот как и что из них приготовить мало кто знает. Например – земляная груша или топинамбур. Для диабетика – это не просто корнеплод, а просто кладезь, ведь он содержит инулин – растворимый полисахарид. Топинамбур варят, парят, запекают. Делают из него кофе, сок и сироп, который можно употреблять диабетикам.
Запеканка из земляной груши
Ингредиенты:
- несколько клубней земляной груши;
- 2 ст. л. постного масла;
- 0,5 стакана нежирного молока;
- 2 шт. куриных яиц;
- 1-2 ст. л. манки
Приготовление:
- Тщательно промытые, клубни очистить, натереть на терке с крупной ячеей, затем слегка потушить на растительном масле.
- Взбить 2 яйца, добавить полстакана теплого молока и 1-2 ст. л. манки.
- Соль, специи добавлять по вкусу.
- Выложить подготовленный топинамбур в форму, залить яично-молочной смесью и поставить запекаться в разогретую до 180 градусов духовку на 25-30 минут.

Салат из земляной груши
Ингредиенты:
- 1 шт. средней величины клубень;
- 1 кисло-сладкое яблоко;
- 100 г квашенной капусты с морковью;
- 100 г стебля сельдерея;
- зелень, соль, специи по вкусу;
- 2 ст. л. подсолнечного или льняного масла.
Приготовление:
- Топинамбур, яблоко натереть на крупной терке.
- Сельдерей мелко порезать.
- Смешать все ингредиенты, добавить мелкорубленную зелень, добавить соль, специи, заправить маслом.

Солнечные оладьи
Ингредиенты:
- морковь крупного размера – 1 шт;
- мякоть тыквы – 100-150 г;
- клубни топинамбура – 2-3 шт;
- яйцо куриное – 1 шт;
- лук репчатый маленькая головка – 1 шт.;
- мука – 2-3 ст. л. (можно более);
- соль по вкусу;
- масло для обжарки.
Приготовление:
- Морковь, топинамбур, тыкву, лук натереть на мелкой или крупной (как больше нравится) терке, перемешать.
- Слегка отжать смесь, добавить соль, яйцо, просеянную муку.
- Замесить тесто, как на обычные оладьи.
- Обжарить на сковороде.

Диета
Какую диету нужно соблюдать ребенку, заболевшему диабетом, подробно рассказано в статьях “Диета при сахарном диабете” и “Диета при диабете 1 типа”. Идеально перевести на эту диету всю семью, чтобы в доме вообще не было запрещённых продуктов.
Людям, склонным к полноте, низкоуглеводное питание приносит большую пользу. Оно приводит в норму холестерин в крови и артериальное давление, а также дает наилучшие шансы похудеть. Не говоря уже о профилактике диабета 2 типа. Людям стройного и худощавого телосложения низкоуглеводная диета не особо полезна, но и не вредит. Ее можно соблюдать за компанию, чтобы не подавать дурной пример остальным членам семьи.
Обратите внимание, что суточная норма потребления углеводов 30 граммов — это для взрослых, больных диабетом 1 типа. Для детей норма значительно меньше, пропорционально их массе тела
Все углеводы должны поступать только из разрешенных продуктов. Нельзя употреблять ни грамма запрещенных продуктов. Очевидно, что расчет хлебных единиц не имеет смысла. Для взрослых диабетиков суточное потребление углеводов не превышает 2,5 ХЕ. Для маленького ребёнка оно может составить всего 0,5-1 ХЕ в сутки. Углеводы не являются жизненно необходимым элементом питания, в отличие от белков и жиров.
Дети-диабетики, соблюдающие низкоуглеводную диету, растут и развиваются не хуже своих здоровых сверстников. Этим не могут похвастаться их товарищи по несчастью, которые питаются по стандартным рекомендациям врачей.
Что делать, если в моче появился ацетон?
В вопросе питания ребенка-диабетика родителям нужно иметь мужество, чтобы пойти против общепринятых взглядов. Кетоны (ацетон) в моче измерять вообще не следует. Рано или поздно случится так, что их там измеряют и обнаружат. В таком случае, сопротивляться попыткам дать углеводы должны как родители, так и сам ребёнок. Скорее всего, придется противостоять врачам, родственникам и знакомым. Повторим, что на ацетон в моче не надо обращать внимания, пока сахар в крови нормальный. Как отсутствие, так и наличие кетонов (ацентона) — это норма для человеческого организма.
Диабет у детей: ацетон в моче
Если сахар повысился, примите меры, чтобы привести его в норму. А о кетонах организм позаботиться сам, не беспокойтесь о них. Ацетон в моче у ребенка или взрослого — это не вредно, пока сахар ниже 11 ммоль/л. Оставьте его в покое. Измерять ацетон нет смысла ни когда сахар нормальный, ни когда он повышенный. Острое осложнение, которые называются диабетический кетоацидоз, развивается лишь при показателях глюкозы в крови не менее 11-13 ммоль/л и сильном обезвоживании организма. Просто не допускайте высокого сахара и обезвоживания.
Какие особенности лечения диабета у подростков?
Чем старше становится ребенок, тем меньше у вас контроля над тем, что он ест и делает. Возможно, ребёнок школьного возраста, больной диабетом, захочет употреблять запрещённые продукты. Родители не смогут помешать этому. Бывает, что подростки намеренно ухудшают контроль своего обмена глюкозы, чтобы демонстративно показать неповиновение родителям. Позже они раскаиваются в таком поведении, но время вспять не повернешь.
Некоторые развившиеся осложнения являются необратимыми. Есть вероятность, что родителям придётся наблюдать, как их многолетние усилия по контролю диабета у ребенка оказываются бесполезными. Такую возможность нужно обдумать заранее и быть к ней готовыми. Желательно познакомить ребенка с его ровесниками-диабетиками, которые лечатся по стандартным протоколам. Старайтесь поддерживать отношения с ними. Разница в результатах становится заметной через 3-4 года и со временем нарастает.
Какие витамины рекомендуется принимать?
Низкоуглеводная диета дает организму больше витаминов и минералов, чем стандартное питание, включающее кашу и картошку. Орехи, свежая зелень, а также капуста и другие разрешённые овощи — это ваши большие друзья.
Не доказана роль каких-либо витаминов в таблетках в профилактике осложнений диабета у детей и взрослых. Если беспокоят запоры, стоит принимать витамин С в больших дозах, а также магний. Как избавиться от запоров, подробно рассказано в статье “Диета при сахарном диабете”. Таблетки с названиями “Витамины для диабетиков”, которые продаются в аптеках, содержат ничтожные дозы действующих веществ и потому заведомо бесполезны. Не выбрасывайте на них деньги. Альфа-липоевая кислота, скорее всего, тоже бесполезна.
Лечение
Основная цель лечения 1 типа заключается в сохранении жизни больных, улучшении ее качества. Для этого проводят профилактику, чтобы предупредить формирование осложнений в остром и хроническом ключе, коррекцию сопутствующей болезни.
Заместительную терапию инсулином способны проводить традиционно введением под кожу определенного значения сахара, все время не адаптируя дозу к показателю гликемии.
Существенный плюс у интенсифицированной инсулинотерапии, включающей неоднократное введение уколов сахара, корректировку диетического стола при помощи подсчета ХЕ и контроле значений инсулина на протяжении суток.
лечение инсулином
Очень важны при патологии — диета и лечение. Поэтому следующий пункт лечебного курса 1 типа диабета – диета. Подготовка особого стола, который приведет в норму вес, будет поддерживать значение глюкозы в кровяном русле в естественном состоянии. Блюда пациентов сахарным диабетом 1 степени включают в стол низкокалорийные, без рафинированных углеводов. Трапезничать нужно в один и тот же час.
Когда беспокоит диабет 1 вида, то из питания исключаются:
- консервы;
- продукты, в которых содержится много жиров – в сметане, орехах, майонезе;
- копчености.
Как вылечить диабет 1 типа? Терапия болезни не проходит без физических нагрузок. Они должны быть доступными, выбираться в конкретном случае, опираясь на степени тяжести патологии. Оптимальный способ нагрузки – пешие прогулки
Но важно не забывать, что необходимо подобрать такую обувь, чтобы после прогулок не образовывались натоптыши, мозоли, способные спровоцировать грозное осложнение – диабетическую стопу
Помимо этого, пациенту необходимо проводить оценку самочувствия, вести наблюдение за диетическим питанием, размером физических нагрузок, систематически ходить к доктору.
диета при диабете
Причины
Недееспособность поджелудочной железы по выработке инсулина развивается по двум основным причинам:
- Генетическая. Биологической особенностью каждого человека является способность передачи функциональных особенностей (в том числе нарушений) по наследству. Неблагополучный семейный анамнез, то есть, наличие диабета у родителей, повышает шансы на его возникновение у ребенка в несколько раз. В таких случаях, речь идет о ювенильном диабете, диагностируемом, чаще всего, в детском и подростковом возрасте.
- Аутоиммуная. Возникает вследствие сбоя в работе иммунной системы, которая вместо выполнения защитных функций начинает продуцировать аутоиммунные антитела, разрушающие организм.
Триггерами (толчком) к возникновению аутоиммунной реакции, в свою очередь, выступают следующие факторы:
- нарушение процессов обмена нутриентов (жиров, белков, углеводов);
- нездоровое питание на фоне гиподинамии;
- нехватка в организме витаминов группы D (холекальциферола и эргокальциферола);
- наличие хронических патологий поджелудочной железы;
- заболевания вирусной природы (ВИЧ, цитомегаловирус, эпидемический паротит, корь, вирус герпеса Коксаки, Эпштейна-Барра, вирусные гепатиты А, В, С);
- дистресс (перманентное состояние нервно-психологического стресса);
- алкоголизм;
- некорректный прием медицинских препаратов, содержащих гормоны.
Болезнь может развиваться у женщин в перинатальный период (гестационный диабет) при осложненной беременности.

Какими препаратами лечить сахарный диабет первого типа?
- Б-Инсулин С.Ц.
- Ингибитор ангиотензинпревращающего фермента (АПФ) — предотвращает или замедляет дальнейшее повреждение почек при микроальбуминурии, особенно если процесс сопровождается повышением артериального давления.
- Силденафила цитрат (Виагра), тадалафил (Cialis) или варденафил (Левитра) – при проблемах с эрекцией, но по согласованию с лечащим врачом, потому что те же препараты способны провоцировать сердечные нарушения.
- Метоклопрамид (Церукал) или Эритромицин — при проблемах с пищеварением, разновидность препарата может отличаться, зависит обычно от того, какое развивается патологическое состояние.
- Ловастатин или Симвастатин — способствуют снижению уровня «плохого» холестерина (ЛПНП).
Как выявляют сахарный диабет 1 типа
Уровень глюкозы в крови
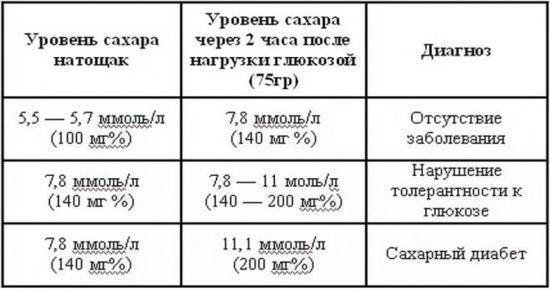
Самый первый анализ, который должен сдать пациент при подозрении на сахарный диабет — анализ крови на сахар. Этот анализ берут утром натощак. Если забор крови производился из пальца, показатель сахара не должен превышать 5,5 ммоль/л. При заборе крови из вены верхняя граница нормы — 6,15 ммоль/л.
У здоровых людей уровень глюкозы в крови после еды должен увеличиваться до 5,6-6,6 ммоль/л. Если подобный уровень сахара в крови обнаруживается натощак, это может указывать на преддиабет или нарушение толерантности к глюкозе.
Уровень сахара натощак выше 7 ммоль/л почти всегда указывает на наличие сахарного диабета.
При снижении уровня сахара ниже 3,3 ммоль/л говорят о развитии гипогликемии — опасной нехватке глюкозы в крови. Чтобы подтвердить гипогликемию, этот анализ необходимо сдать как минимум трижды.
Глюкозотолерантный тест
Чтобы уточнить диагноз, используют глюкозотолерантный тест (так называемая сахарная кривая). Для этого анализа кровь берут натощак и повторяют анализ через определенное время после того, как пациент выпьет раствор глюкозы.
В норме через несколько часов после глюкозной нагрузки уровень сахара не должен превышать 7,8 ммоль/л. Уровень глюкозы в крови более 11,0 ммоль/л указывает на наличие сахарного диабета.
Перед анализом нельзя курить и принимать алкоголь. Кроме того, повлиять на результаты способны некоторые лекарства.
Тест на гликированный гемоглобин и гликированный белок
Весьма информативен анализ крови на гликированный гемоглобин (HbA1c). Этот тест отражает количество гемоглобина, необратимо связанного с глюкозой. В норме этот показатель не превышает 4-6%.
Если уровень HbA1c выше нормы, это указывает на сахарный диабет.
Кроме того, для диагностики сахарного диабета используют анализ на фруктозамин (гликированный белок). В норме этот показатель не превышает 2-2.8 ммоль/л.
Тесты для подтверждения диагноза
1. Тесты на уровень инсулина, С-пептида и молекулярного предшественника инсулина — проинсулина.
Эти тесты помогают уточнить состояние бета-клеток поджелудочной железы. В норме количество инсулина составляет 2,7–10,4 мкЕд/мл.
Норма С-пептида — 260–1730 пмоль/л.
Норма проинсулина — 0,7–4,3 пмоль/л.
Нормы могут изменяться в зависимости от вида теста.
2. Биохимический анализ крови на общий белок, мочевина, креатинин, общий холестерин, ЛПВП, ЛПНП, триглицериды, АСТ, АЛТ, белковые фракции.
3. Анализ мочи.
Чтобы подтвердить диабет, делают общий анализ мочи, суточный анализ мочи, анализы мочи на наличие ацетона, белка и кетоновых тел. Это позволяет контролировать выведение глюкозы с мочой.
Помимо этих анализов, пациенту могут предложить сдать анализы крови на антитела к GAD, ICA. Впрочем, есть мнение, что назначение этих дорогостоящих исследований нецелесообразно. Даже если удастся обнаружить антитела, избавиться от них все равно не получится. А если их в крови не найдут, то это не гарантирует отсутствие аутоиммунного процесса.
Уровень глюкозы в крови контролируют при помощи глюкометра.
Причины возникновения и дебютирование
 Основными причинами, как уже было сказано, является ослабление поджелудочной железы.
Основными причинами, как уже было сказано, является ослабление поджелудочной железы.
При употреблении большого количества нездоровой пищи, к которой относятся все газированные, консервированные, жирные, копчёные и сладкие продукты, происходит сильное напряжение железы, из-за этой нагрузки она может отказать или допустить сбой, который приводит к данному заболеванию.
Начало болезни можно подразделить на три стадии развития:
- Предрасположенность от неблагоприятной генетической наследственности. Это сразу видно у младенца, когда он рождается. Более 4,5 кг, считается избыточной массой для рождённого ребёнка, такой вес относится к ожирению;
- Скрытая форма, она диагностируется методом исследования анализов;
- Явные признаки болезни с характерными симптомами. Это может быть слабость, постоянное желание пить, зуд, вялость и отсутствие аппетита или наоборот его повышение. У больного может нарушиться сон, болеть голова, наблюдаться боли в мышцах и сердце.
Отличия диабета первого и второго типа так же заключаются в характере осложнений, так как наибольший процент заболеть диабетическим кетоацитозом у пациентов с СД 1.
Что может спровоцировать осложнения?
- Если неправильно поставлен диагноз при СД 1. Без соответствующего лечения ситуация может значительно усугубиться;
- При инфекционных проявлениях, гриппе, воспалениях, а также инфаркте. Это связано с повышенной дозой лекарственных препаратов;
- Когда неправильно подобрана дозировка для внутривенных инъекций или просрочены препараты;
- Во время беременности и токсикозе, больные СД имеют повышенный риск;
- При несовместимости заболевания и алкоголизма приводит к кетоацидозу;.
- Игнорирование строгой диеты и употребление продуктов с высоким содержанием углеводов;
- Стрессы и операционные мероприятия.
Признаки заболевания
Если малыш подвержен риску образования сахарного диабета, то стоит внимательно следить за его здоровьем и принимать во внимание все изменения в его поведении, которые до этого не были ему присущи. Первые признаки диабета у детей ярко выражены и проявляются таким образом:
- Полиурия. Это патологический процесс, который часто возникает у ребенка в 2 года и старше, и сопровождается недержанием ночи по ночам. Родители не рассматривают этот признак серьезно, полагая, что с возрастом все пройдет.
- Полидипсия. Этот признак развивается в результате постоянно чувства жажды.
- Быстрая потеря веса, несмотря на хороший аппетит.
- При диабете у малыша выделяется большое количество мочи. Она имеет светлый окрас, но высокий удельный вес. Самые явные признаки диабета у ребенка – это наличие в моче сахара и ацетона.
- В крови у малыша, которую он сдавал натощак, обнаруживают концентрацию сахара 120 мг%.
Признаки сахарного диабета у детей не особо отличаются от симптомов заболевания взрослых. Главным проявлением патологии остается повышенная концентрация сахара в крови и большое выделение мочи. Последний признак провоцирует обезвоживание тканей, что и приводит к повышенной жажде у больных детей
Именно на эти признаки родители должны обращать внимание первым делом
Такие симптомы, как постоянная жажда, сухость во рту, недомогание и слабость, являются субъективными. Про настоящую угрозу можно говорить тогда, когда уровень сахара в крови высокий постоянно.
Если после приема еды возникает периодическое повышение концентрации сахара в крови, то это «первая ласточка», указывающая на наличие сахарного диабета и серьезный повод для обращения к врачу. Представленные признаки носят название предиабет. Объективные симптомы заболевания у детей – это постоянно повышенные показатели содержания сахара в крови. Это состояние носит название гипергликемия. Для него характерно выделение сахара с мочой.
Указанные выше симптомы свойственны для диабета первого типа. Если говорить про заболевание второго типа, то оно характеризуется бессимптомным развитием и медленным нарастанием признаков. Поэтому процесс диагностики диабета второго типа более сложный. Ведь чаще всего родители обращаются с детьми к врачу не с симптомами болезни, а уже с наступившими осложнениями.
Бывают случаи, когда при сахарном диабете второго типа имели место малоспецифические симптомы:
- зуд;
- нагноения, постоянные заеды на коже;
- трудно поддающиеся терапии воспалительные болезни кожи;
- сухость во рту;
- слабость в мышцах;
- усталость и вялость, возникающая постоянно;
- длительное заживление ран;
- кровотечение десен;
- ухудшение остроты зрения.