Болезнь кавасаки у детей
Содержание:
- Лечение сердца при синдроме Кавасаки
- Причины болезни Кавасаки: инфекция и наследственность
- КОРТИКОСТЕРОИДЫ
- Американские медики изучают подозрительные случаи заболевания детей. Больше ста юных жителей США заразились новой инфекцией. У них появились симптомы, нехарактерные для COVID-19.
- Симптомы вируса Коксаки в зависимости от его разновидности и локализации
- Лечение синдрома Кавасаки
- Симптомы
- Болезнь Кавасаки — симптомы
- Определение болезни. Причины заболевания
- Диагностика болезни Кавасаки
- Болезнь Кавасаки — лечение
- Симптоматика
Лечение сердца при синдроме Кавасаки
На сегодняшний день радикального лечения синдрома Кавасаки не существует. Однако применяемые методы терапии существенно уменьшают риск осложнений болезни на сердце. Прежде всего, ребенку прописывается курс иммуноглобулинов — это основа лечения, поскольку эти медикаменты помогают приостанавливать воспалительный процесс в сосудах. Вводятся препараты внутривенно, в стационаре, после чего оценивается состояние больного. Терапию можно считать эффективной в том случае, если у ребенка проходит лихорадка. В лечении сердца при синдроме Кавасаки иммуноглобулины дают наилучший результат, если применяются в течение 7-10 дней после проявления первых симптомов.
Дополнительно ребенку назначаются такие препараты:
Аспирин. Сегодня ацетилсалициловая кислота не рекомендована для применения именно в детском возрасте, поскольку доказана ее связь с развитием синдрома Рейе (острая энцефалопатия)
Но все же именно при лечении болезни Кавасаки аспирин входит в число важных лекарств, поскольку снижает риск тромбообразования и является важной частью противовоспалительной терапии.
Кортикостероиды. Сейчас применение этих препаратов ставится под вопрос
Японские исследования показали, что на фоне введения иммуноглобулинов кортикостероиды не улучшают состояние больного — жар держится те же 1-2 дня, уровень реактивного С-белка в крови не снижается. Кроме этого, процент осложнений на сердце одинаков у тех пациентов, которые принимали только иммуноглобулины и у тех, которым дополнительно назначались кортикостероиды.
Очень важно в процессе лечения проводить кардиологический мониторинг. Как правило, это УЗИ сердца (заменяет рентген, который нельзя делать слишком часто) и ангиография коронарных сосудов.
Причины болезни Кавасаки: инфекция и наследственность
Синдром Кавасаки — детское заболевание, чаще всего оно диагностируется у малышей до 5 лет, реже встречается у детей 6-8 лет. У пациента наблюдается воспаление разных артерий, в том числе и коронарных. Стоит сказать, что правильная терапия обязательно необходима, поскольку без лечения сердца в результате развиваются осложнения в виде аневризм.
Одной из главных проблем, связанных с синдромом Кавасаки, является невыясненная этиология заболевания. Сказать, что именно провоцирует этот вид васкулита, пока точно нельзя. По предположениям врачей, ключевую роль в развитии поражений сердца играют инфекции . Среди наиболее вероятных виновников:
- Бактерии: стафилококки, стрептококки, риккетсии.
- Вирусы: парвовирусы, ретровирусы, герпесвирус и другие.
Однако далеко не всегда инфекционные агенты приводят к болезни Кавасаки. Поэтому большинство ревматологов склоняется к мнению, что синдром, поражающий сердце, развивается при генетической предрасположенности к нему. Доказано, что у детей, в чьих семьях встречался синдром, риск заболеть намного выше. Наследственную предрасположенность косвенно подтверждает и неодинаковая распространенность болезни по миру — чаще всего она встречается у представителей азиатской расы.
КОРТИКОСТЕРОИДЫ
(более правильное название — глюкокортикоиды; неточные названия — стероиды, кортизоноиды, стероидные гормоны и т.д.) — группа препаратов, включающая естественные гормоны коры надпочечников — гидрокортизон и кортизон — и их синтетические аналоги, имеющие принципиально такие же физиологические свойства. Это единственная группа лекарственных средств, обладающая сочетанием ярких и быстро проявляющихся противовоспалительных и иммунодепрессивных свойств.
Иммунодепрессивный эффект К. зависит от избирательного торможения функции и развития иммунокомпетентных (лимфоидных) клеток и не связан с неспецифическим цитостатическим действием, свойственным почти всем другим иммунодепрессантам. Противовоспалительное действие К. обусловлено нормализацией капиллярной проницаемости, стабилизацией клеточных и лизосомных мембран, угнетением фагоцитоза и активности фибробластов (последнее приводит к ограничению склеротических процессов).
К. свойственно также разнообразное влияние на метаболизм, с которым и связано их физиологическое побочное действие. Эти препараты вызывают некоторое ускорение распада белков, повышают образование липидов из углеводов, усиливают секрецию пепсина и соляной кислоты слизистой оболочкой желудка, стимулируют костномозговое кроветворение (кроме эозинофильного ростка), несколько тормозят функцию коры надпочечников, яичников, щитовидной железы и гипофиза; активно влияют на углеводный обмен (отсюда название — глюкокортикоиды): увеличивается содержание сахара в крови и гликогена в печени, тормозится деполимеризация полисахаридов.
Американские медики изучают подозрительные случаи заболевания детей. Больше ста юных жителей США заразились новой инфекцией. У них появились симптомы, нехарактерные для COVID-19.
Странное заболевание, поражающее детей, заметили в Англии в середине апреля, а затем в США. Его назвали «мультисистемным воспалительным синдромом», и медики подозревают, что он связан с коронавирусом.
Адриана Тремуле, заместитель директора исследовательского центра болезней Кавасаки в калифорнийском университете Сан-Диего: «Время появления и то, что мы находим у детей, позволяет предположить, что у некоторых, у небольшого числа детей, в теле развивается гипервоспалительный процесс».
Подобные воспаления обнаружены уже в 14 штатах у около 130 детей, заразившихся или уже переболевших COVID-19. Их возраст от полугода до 16 лет. Трое детей умерли и еще две смерти сейчас проверяют на тот же самый синдром. Причем у тех, кто переболел, осложнения начали проявляться лишь через месяц-полтора после того, как вирус попал к ним в организм.
Стивен Керни, заведующий отделением детской критической медицины Нью-йоркской пресвитерианской детской больницы: «Самые общие симптомы синдрома, которые мы встречаем у детей, это высокая температура три-четыре дня и обычно сыпь, самая разная. Она может быть по всему телу, может быть только на ладонях или на ступнях, что для сыпи достаточно необычно».
Кроме того, заболевшие мультисистемным воспалительным синдромом дети жалуются на боли в животе, часто у них лопаются сосуды в глазах. Такое же происходит при заболевании синдромом Кавасаки, связанным с иммунной реакцией тела на инфекцию. Болезнь Кавасаки тоже поражает сосуды и артерии сердца, в этом с новым недугом они схожи.
Эндрю Куомо, губернатор штата Нью-Йорк: «Так как симптомы этих случаев не были похожи на COVID-19, поэтому их и не диагностировали вначале как COVID-19. Заболевания коронавирусом обычно респираторные, а тут мы имеем дело с воспалением крови, которое может поражать сердце. Так что это кардиологические случаи, а не респираторные, что для нас стало откровением в том, как действует коронавирус».
Власти призывают родителей сейчас обращать внимание на малейшие изменения в самочувствии детей синдром важно распознать на ранней стадии. Случаев нового заболевания пока немного, и большинство из них излечимы применяют те же лекарства, что и против синдрома Кавасаки. А пока врачи пытаются разобраться в связи новой болезни и COVID-19, в Нью-Йорке тестирование детей на коронавирус сделали приоритетным
А пока врачи пытаются разобраться в связи новой болезни и COVID-19, в Нью-Йорке тестирование детей на коронавирус сделали приоритетным.

Похожие новости
- 14 мая 2020В России выявили нетипичный симптом коронавируса
- 14 мая 2020COVID-19 спровоцировал вспышку синдрома Кавасаки у детей по всему миру
- 14 мая 2020Синдром Кавасаки диагностировали у детей в 17 штатах США
Новости СМИ2
Новости по теме
Борьба с коронавирусом
-
Сексолог Лев Щеглов умер после заражения COVID-19
-
Ученые назвали еще один ключевой симптом COVID-19
-
В Москве за сутки скончались 76 человек с COVID-19
-
Власти Подмосковья разъяснили новые антиковидные правила
Все новости по теме
Симптомы вируса Коксаки в зависимости от его разновидности и локализации
От того, какое направление выбрала инфекция для своего развития, и где локализован возбудитель, вирус Коксаки у детей, проявляется самыми разными признаками и течение болезни существенно отличается.
Гриппоподобная форма вируса Коксаки
Распространенная форма вируса, известная также как «летний грипп». Болезнь имеет легкое течение, а сами симптомы похожи на обычную простуду или ОРВИ. Характерным признаком болезни считается повышение температуры тела до 40˚ С, которая держится не больше 3-х дней. Симптомы выраженные, но проходят быстро. Эта форма Коксаки, как правило, не вызывает осложнений и тяжёлых последствий.
Главной особенностью вируса Коксаки считается, что его симптомы проявляются сыпью на руках, голове, туловище. Высыпания напоминают мелкие пузырьки, которые быстро лопают, а на их месте образуются корки. В области высыпаний присутствует зуд, шелушение. Помимо этого, у ребенка присутствует повышенная температура тела, которая держится на протяжении 3-х дней. Врачи, также как и родители часто путают болезнь с краснухой или ветряной оспой. Прогноз при данной форме благоприятный, улучшения появляются уже на 4-й день болезни.
Герпетическая ангина
При развитии данной формы заболевания, вирус обитает преимущественно на слизистой горла. Инкубационный период может занять до 2-х недель после контакта с возбудителем. Присутствует повышенная температура, болезненность горла, увеличенные лимфатические узлы, заложенный нос.
При герпетической ангине на слизистой горла появляются мелкие пузырьки с жидкостью, лопающиеся спустя несколько дней. На их месте появляются эрозии с белым налетом. При правильном лечении симптомы проходят уже через 7 – 10 дней.
Геморрагический конъюнктивит
Имеет молниеносное течение, первые симптомы могут проявиться уже на 2-й день после контакта с возбудителем. Сопровождается ощущением песка в глазах, боязнью света, отечностью век, обильными гнойными выделениями из глаз.
Поражение слизистой оболочки глаз вирусом Коксаки симптомы у взрослых и у детей изначально присутствуют на одном глазу, но следом происходит заражение и другого глаза. Помимо выраженной клиники, самочувствие больного удовлетворительное. Заболевание проходит в течение 2-х недель, редко оставляя какие-либо последствия.
Кишечная форма вируса Коксаки
При данной форме болезни, симптоматика напоминает обычную кишечную инфекцию, характеризуется диареей, острой болью в животе, лихорадкой.
Кишечная форма Коксаки вируса — симптомы у взрослых не столь выраженные, чем у детей, у которых помимо основных признаков часто появляется насморк, боль в горле и другие катаральные симптомы. Выздоровление займет до 2-х недель.
Полиомиелитоподобная форма вируса Коксаки
При данной форме вирусной инфекции присутствуют все симптомы полиомиелита. Паралич развивается очень быстро, но поврежденные мышцы, к счастью, восстанавливаются достаточно быстро. Помимо основного признака, присутствуют и другие симптомы: сыпь, лихорадка, частый жидкий стул. Эта форма болезни распространена исключительно среди детей. Период лечения и восстановления может занять до 3-х недель.
Серозный менингит
Опасным заболеванием вирусной этиологии считается серозный менингит, который может вызываться разными штаммами вируса, вирус Коксаки. В процессе развития болезни происходит поражение мозговых оболочек, появляется высокая температура тела – свыше 39 – 40 градусов, судороги, мышечные боли, обмороки.
Подобная форма болезни требует незамедлительной госпитализации ребенка. Клиника становится менее выраженной только через 5 – 7 дней.
Помимо основных форм вирусной инфекции, вирус Коксаки может поражать сердечно- сосудистую систему, печень, поджелудочную железу и другие органы. Учитывая сложность каждого заболевания, а также их схожесть с другими патологиями, диагностировать болезнь на первичном осмотре, практически невозможно.
Лечение синдрома Кавасаки
Эксперты указывают, что дети с болезнью Кавасаки должны лечиться у педиатра, детского кардиолога.
Исследования показали, что ранняя диагностика и лечение ускоряют разрешение лихорадки и других острых симптомов и значительно снижают риск повреждения сердца. Лечение начинается как можно скорее после постановки диагноза и может включать внутривенную терапию высокими дозами иммуноглобулина (ИГВВ) и терапию высокими дозами аспирина.
Иммуноглобулин — специальный препарат, содержащий антитела, полученные из жидкой части крови. Имеющиеся данные указывают на то, что при введении ИГВВ в течение первых 10 дней после начала заболевания частота встречаемости аномалий коронарных артерий снижается у больных примерно на 20%, введение аспирина, снижает эти показатели только до 3-4%.
В редких случаях у пациентов может быть недостаточный ответ на начальное лечение ИГВВ и может потребоваться повторное лечение.
Для лечения синдрома Кавасаки используют стандартные или обогащенные IgM ИГВВ. Высокие дозировки чужеродного белка содержащегося в ИГВВ (иммуноглобулина для внутривенного введения) необходимы для достижения нужного эффекта.
К 14-му дню болезни или после разрешения лихорадки обычно дается более низкая доза аспирина для его антитромбоцитарного эффекта, чтобы помочь предотвратить образование тромбов. Такая терапия может продолжаться до восьми недель после начала заболевания у детей без отклонений, выявленных с помощью эхокардиографии. Тем не менее, врачи могут посоветовать продолжить терапию аспирином на неопределенное время для тех, у кого есть нарушения коронарных артерий.
В некоторых случаях пациенты с множественными или большими аневризмами коронарных артерий также могут получать терапию препаратами для антиклотирования, такими как дипиридамол или варфарин.
Из-за небольшого риска возникновения синдрома Рейе во время вспышек гриппа и ветрянки у детей врачи могут рекомендовать ежегодную вакцинацию против этих вирусов, нуждающимся в долгосрочной аспириновой терапии.
Синдром Рейе — редкое детское заболевание, характеризующееся жировыми изменениями печени и острым отеком мозга. По-видимому, существует связь между началом синдрома Рейе и применением аспирин-содержащих препаратов у детей или подростков с некоторыми вирусными заболеваниями, особенно с инфекциями верхних дыхательных путей или, в некоторых случаях, с ветряной оспой. Если у затронутых детей развиваются симптомы гриппа или ветряной оспы, родители должны немедленно предупредить педиатра ребенка, который может порекомендовать временно прерывать прием аспирина или временно заменить дипиридамолом.
В редких случаях больным с тяжелым поражением сердца могут быть рекомендованы шунтирование коронарной артерии или пересадка сердца. Лечение кортикостероидными препаратами не рекомендуется для детей с болезнью Кавасаки. Другое лечение для пострадавших лиц является симптоматическим и поддерживающим.
Симптомы
Первым признаком болезни Кавасаки становится резкое повышение температуры до 38-40 °C. Лихорадку невозможно устранить при помощи обычных жаропонижающих средств, и она длится около 5 дней. При отсутствии лечения повышение температуры сохраняется на протяжении 14 дней, а увеличение длительности лихорадочного периода считается неблагоприятным прогностическим симптомом.
Через несколько дней у ребенка появляются другие признаки болезни Кавасаки.
Кожа и слизистые оболочки
Глаза
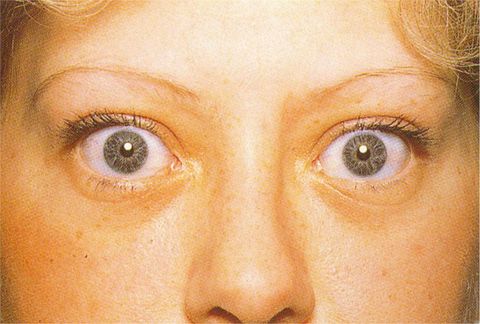
У большинства детей в первые 7 дней появляется конъюнктивит. Обычно он не сопровождается характерными для этого заболевания выделениями из глаз, и в некоторых случаях сопровождается передним увеитом.
Дыхательные пути
У ребенка появляется сухость слизистой рта и возникают кровоточащие трещины на губах. Язык становится отечным и малиновым, зев краснеет, а миндалины увеличиваются. Кроме этого, происходит отек слизистой носа, проявляющийся его заложенностью.
Кожа
Один из характерных признаков данной патологии — сыпь, локализующаяся на туловище, нижних отделах конечностей и в паху. В первые 5 недель после начала болезни возникают различные полиморфные и диффузные поражения кожных покровов:
- сыпь в виде красных пятен разного размера;
- волдыри;
- кореподобная или скарлатиноподобная сыпь.
Локализация сыпи обычно типичная, ее элементы обнаруживаются на:
- туловище;
- нижних частях рук и ног;
- паховой зоне.
Через какой-то промежуток времени у ребенка появляются эритематозные изменения и уплотненные участки на подошвах и ладонях. Они мешают нормальному движению пальцев и спустя некоторое время начинают шелушиться.
При болезни Кавасаки обратное развитие высыпаний начинается через 7 дней после их появления, а эритематозные пятна сохраняются на протяжении 2-3 недель.
Лимфатические узлы
Примерно у половины детей болезнь Кавасаки сопровождается увеличением лимфоузлов на шее. Как правило, оно является односторонним.
Пищеварительная система
Нарушения стула (в виде водянистого поноса), боли в животе и рвота могут появляться в начальном периоде болезни. У некоторых детей в острой стадии может развиваться кишечная непроходимость или инвагинация.
На протяжении 2 недель у ребенка с болезнью Кавасаки могут присутствовать симптомы особой формы холецистита, который сопровождается рвотой, поносом, болями в животе (вплоть до печеночной колики). В некоторых случаях заболевание провоцирует развитие панкреатита.
Нервная система
Признаки поражения нервной системы при этом заболевании обычно наблюдаются у детей до года. Они могут проявляться симптомами серозного менингита или синдрома Гийена-Барре. Как правило, они возникают в остром периоде на фоне лихорадки и могут проявляться изолированными параличами, нарушениями слуха и обмороками.
При высокой активности заболевания у детей могут развиваться нервно-мышечные заболевания – миопатии, миозиты, поражение мышц диафрагмы.
Суставы
Примерно в 35 % случаев болезнь Кавасаки сопровождается поражениями суставов – артралгиями и артритами. Суставный синдром чаще длится не более месяца. Обычно происходит поражение коленных, голеностопных и мелких суставов стоп и кистей.
Сердце и сосуды
Поражения сердечно-сосудистой системы при болезни Кавасаки проявляются в виде миокардитов, провоцирующих появление болей в сердце, учащение пульса и аритмии. Нередко патологические процессы вызывают развитие острой сердечной недостаточности.
Примерно через 1,5-2 месяца после начала заболевания у больного могут формироваться аневризмы коронарных сосудов, провоцирующие инфаркт миокарда. Иногда аневризматические расширения формируются на стенках других артерий: подключичных, локтевых, бедренных.
Эти проявления болезни Кавасаки являются наиболее опасными для жизни и здоровья. Как правило, обратное развитие аневризм происходит через месяц, но высокий риск летального исхода от тромбозов и инфаркта миокарда сохраняется на протяжении 3 месяцев.
В более редких случаях болезнь Кавасаки провоцирует развитие других сердечно-сосудистых патологий:
- кардиомегалия;
- гемоперикард;
- вальвулит;
- митральная или аортальная недостаточность;
- перикардит.
На фоне всех вышеописанных симптомов дети с болезнью Кавасаки становятся беспокойными, чрезмерно раздражительными или вялыми.
Болезнь Кавасаки — симптомы
Признаки и симптомы развиваются в три фазы.
Острая или первая фаза
Симптомы появляются внезапно с 1-го по 11-й день. Они включают в себя:
- Высокая температура тела, которая держится не менее 5 дней и может достигать до 40 градусов по Цельсию. Лихорадка не сбивается жаропонижающими, такими как ибупрофен или парацетамол
- Конъюнктивит с двух сторон, склеры глаз становятся красными, глаза зудят и воспаляются
- Боль в горле
- Отекшие, потрескавшиеся и сухие губы
- Красный, увеличенный язык, иногда называемый малиновый язык
- Увеличенные шейные лимфатические железы
- Сыпь на руках, ногах и туловище, а также между гениталиями и анусом
- Сыпь на ладонях рук и подошвах ног, которая может сопровождаться шелушением кожи
Подострая, вторая фаза
Симптомы появляются с 12 по 21 день, менее серьезны, но сохраняются дольше. Температура тела нормализуется.
Симптомы могут включать:
Шелушение кожи на пальцах рук и ног
- Рвота
- Диарея
- Боль в животе
- Боль в суставах
- Припухлость суставов
- Пожелтение кожных покровов
- Потеря аппетита
Осложнения чаще возникают во время этой фазы, ребенок может испытывать боль и быть капризным.
Выздоравливающая или третья фаза
Фаза длится примерно с 22-го по 60-й день. Симптомы уменьшаются, и пациент постепенно выздоравливает, пока не исчезнут все признаки болезни.
Главная проблема заключается в том, что болезнь Кавасаки может поражать сосуды сердца, поэтому пациент должен пройти эхокардиографию.
Определение болезни. Причины заболевания
Болезнь или синдром Кавасаки — это острое воспаление сосудов, которое встречается в основном у младенцев и детей в возрасте до пяти лет. Сопровождается лихорадкой, шелушением кожи и симптомами острого воспаления: гиперемией слизистой оболочки глазного яблока, покраснением слизистой оболочки полости рта, сыпью, увеличением шейных лимфатических узлов, покраснением и отёками кистей и стоп.
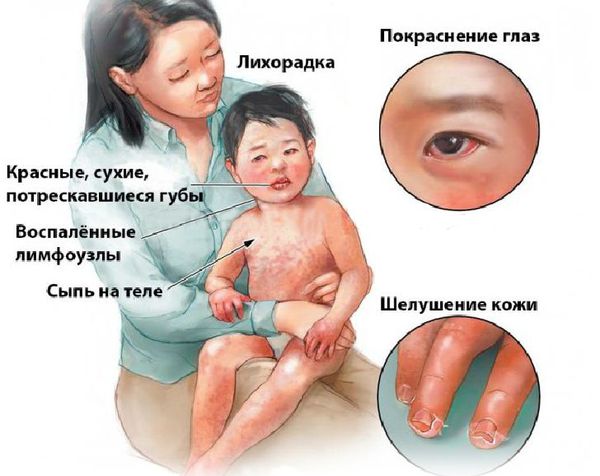
Впервые болезнь описана в Японии в 1967 году доктором Томисаку Кавасаки и впоследствии была признана во всём мире как важнейшее заболевание детского возраста . Синдром Кавасаки является наиболее распространённой причиной болезней сердца у детей в развитых странах.
Причины возникновения болезни Кавасаки до конца не изучены, долгое время к ним относили инфекции. На это указывало увеличение числа заболевших в конце зимы и весны и волнообразное географическое распространение эпидемий. Болезнь Кавасаки редко встречается у детей младше четырёх месяцев. Это позволяет предположить, что материнские антитела могут обеспечивать пассивный иммунитет . Подозреваемыми инфекционными агентами были стафилококки, стрептококки, микоплазмы или хламидии, вирусы, такие как аденовирус, парвовирус или вирус Эпштейна ― Барра. Однако в носоглотке, ротоглотке, на коже или в кале больных возбудители выявлены не были . Также было выдвинуто предположение об аутовоспалительном происхождении болезни Кавасаки .
От болезни Кавасаки страдают все этнические группы, но особенно высок уровень заболеваемости в азиатских странах, среди японцев и корейцев, а также при их миграции в другие страны. Частота встречаемости болезни выше среди братьев, сестёр и близнецов, что предполагает генетический вклад в развитие синдрома . По данным на 2008 год, заболеваемость болезнью Кавасаки в Японии составляет 219 случаев на 100 000 детей, на Тайване — 69, в США — 9–19, в Великобритании — 8 . Исследования выявили несколько генов, повышающих восприимчивость к заболеванию и её последствиям в различных этнических популяциях. К ним относятся FCGR2A, CD40, ITPKC, FAM167A-BLK и CASP3, а также гены, влияющие на ответ после введения внутривенного иммуноглобулина и способствующие образованию аневризмы (выпячиванию стенки артерии). На сегодняшний день вопрос генетического вклада в болезнь Кавасаки интенсивно изучается во всём мире.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Диагностика болезни Кавасаки
Общепринятыми клиническими диагностическими критериями болезни Кавасаки является наличие на фоне продолжающейся более 5 дней лихорадки как минимум 4 из ниже приведенных признаков.
- Двусторонний конъюнктивит.
- Полиморфная сыпь с диффузным распространением по кожному покрову.
- Поражение слизистой рта.
- Изменения кистей и стоп с их покраснением и отеком.
- Увеличение шейных лимфоузлов.
При выявлении аневризмы коронарных артерий достаточным считается наличие 3 из указанных диагностических признаков.
Лабораторная диагностика не дает специфических признаков болезни Кавасаки, однако совокупность выявленных изменений может стать дополнительным подтверждением правильности диагноза. В клиническом анализе крови определяется анемия, лейкоцитоз со сдвигом лейкоцитарной формулы влево, тромбоцитоз, значительное ускорение СОЭ. Биохимический анализ крови выявляет повышение иммуноглобулинов, серомукоида и трансаминаз, появление ЦИК. В анализе мочи может наблюдаться протеинурия и лейкоцитурия.
С целью диагностики сердечной патологии проводится ЭКГ, рентгенография органов грудной клетки, УЗИ сердца, ангиография коронарных артерий. По показаниям проводят люмбальную пункцию и исследование ликвора.
Дифференциальный диагноз болезни Кавасаки необходим с корью, скарлатиной, инфекционным мононуклеозом, краснухой, гриппом, аденовирусной инфекцией, ювенильным ревматоидным артритом, микоплазменной пневмонией, синдромом Стивенса-Джонсона.
Болезнь Кавасаки — лечение
Болезнь Кавасаки обычно лечат в стационарных условиях из-за риска осложнений. Своевременное лечение повышает шансы на быстрое выздоровление и снижает риск осложнений.
Препараты, которые используются в лечении.
Аспирин: болезнь Кавасаки приводит к повышению количества тромбоцитов в крови и высокому риску образования тромбов. Аспирин помогает предотвратить образование тромбов и уменьшает лихорадку, сыпь и воспаление суставов. Необходимы высокие дозы аспирина. Терапия аспирином может продолжаться в течение нескольких недель после выздоровления.
Внутривенный иммуноглобулин: уменьшает риск коронарных аневризм, но как он работает, остается неясным.
Кортикостероиды и ингибиторы фактора некроза опухоли: могут быть использованы, если другие методы лечения не работают.
Пациент должен получать много жидкости, чтобы избежать обезвоживания.
Если развивается аневризма коронарной артерии, лечение аспирином будет продолжаться дольше, но если у пациента развивается грипп или ветрянка во время лечения, ему придется прекратить прием аспирина.
Хотя проблемы с сердцем встречаются редко, крайне важно следить за сердцем. Если появляются признаки проблем с сердцем, врач может направить пациента к детскому кардиологу
Другие методы лечения:
- Антикоагулянтные препараты, такие как варфарин, гепарин и аспирин, которые предотвращают образование тромбов
- Ангиопластика коронарных артерий — процедура, открывающая артерию, которая закупорилась, путем надувания небольшого баллона внутри артерии
- Наряду с ангиопластикой, в закупоренную артерию может быть помещен стент, чтобы помочь ей открыться, уменьшая риск ее повторного блокирования
При аортокоронарном шунтировании кровоток перенаправляется вокруг пораженной коронарной артерии путем пересадки участка кровеносного сосуда из грудной клетки, руки или ноги для использования в качестве альтернативного маршрута.
Шунтирование проходит вокруг закупоренной артерии, позволяя крови проходить через нее в сердечную мышцу.
Симптоматика
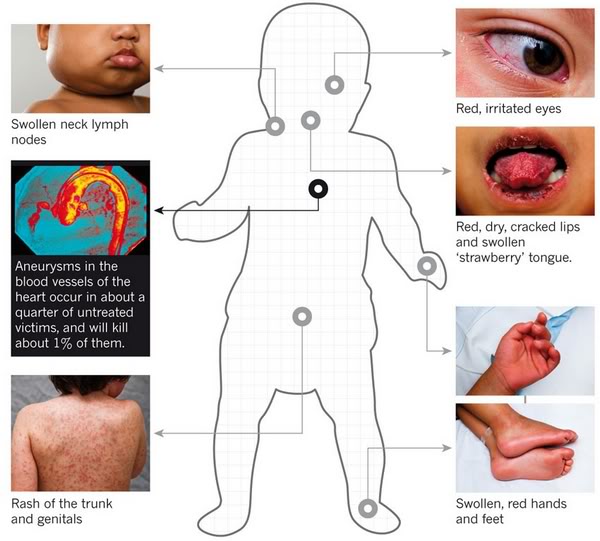
области поражения при синдроме Кавасаки
Клиника заболевания неспецифична. У больных повышается температура тела до 40 градусов и не снижается в течение 5 дней. На коже появляется кореподобная сыпь, эритема, увеличиваются шейные лимфоузлы, язык становится малиновым, ладони и стопы шелушатся и отекают. Во рту постоянно сохнет, красная кайма губ покрывается трещинами, которые кровоточат. У детей возникает заложенность носа, гиперемия зева, увеличение миндалин, двусторонний конъюнктивит и увеит. На фоне лихорадки появляются симптомы интоксикации — диарея, боль в животе, артралгия, тошнота, быстрая утомляемость и раздражительность, тахикардия. Больные дети становятся капризными, беспокойными, вялыми или чрезмерно возбудимыми.
Кожные проявления синдрома представлены мелкими красными пятнами, волдырями, скарлатиноподобной или кореподоной сыпью. Ее элементы обнаруживают на туловище, конечностях и в паху. Участки эритемы формируются на уплотненной коже ладоней и подошв, ограничивающей движения пальцев.

проявления синдрома Кавасаки
В течении патологии выделяют три стадии, циклично сменяющих друг друга:
- Острая стадия длится две недели и проявляется лихорадкой, симптомами астенизации и интоксикации. В миокарде развивается воспалительный процесс, он ослабевает и перестает функционировать.
- Подострая стадия проявляется тромбоцитозом в крови и симптомами сердечных расстройств — систолическим шумом, приглушенностью сердечных тонов, аритмией.
- Выздоровление наступает к концу второго месяца болезни: исчезают все симптомы патологии и нормализуются показатели общего анализа крови.
Синдром Кавасаки у взрослых характеризуется воспалением коронарных сосудов, которые перестают быть эластичными и набухают на некоторых участках. Болезнь приводит к раннему атеросклерозу, кальцинозу, тромбообразованию, дистрофии миокарда и инфаркту. У молодых людей аневризмы со временем становятся меньше и могут окончательно исчезнуть.
Пациенты жалуются на боль в сердце, тахикардию, артралгию, рвоту, понос. В более редких случаях отмечаются симптомы менингита, холецистита и уретрита, кардиомегалия, гепатомегалия.