Острый коронарный синдром: лечение
Содержание:
Диагностика острого коронарного синдрома
Диагноз острый коронарный синдром ставится, когда еще нет достаточной информации для окончательного суждения о наличии или отсутствии очагов некроза в миокарде. Это рабочий и правомерный диагноз в первые часы и сутки от начала заболевания.
Диагнозы «инфаркт миокарда» и «нестабильная стенокардия» ставятся, когда имеется достаточно информации для их постановки. Иногда такая возможность есть уже при первичном осмотре, когда данные электрокардиографии и лабораторного исследования позволяют определить наличие очагов некроза. Чаще возможность дифференцирования этих состояний появляется позже, тогда понятия «инфаркт миокарда» и различные варианты «нестабильной стенокардии» используют при формулировании окончательного диагноза.
Определяющими критериями диагноза острого коронарного синдрома на первоначальном этапе служат клинические симптомы ангинозного приступа и данные электрокардиографии, которая должна быть произведена в течение первых 10 минут после первого обращения. В дальнейшем, на основании электрокардиографической картины, все пациенты распределяются на две группы:
- пациенты с острым коронарным синдромом с подъемом сегмента ST;
- пациенты с острым коронарным синдромом без подъема сегмента ST. Это деление определяет дальнейшую тактику терапии.
Следует помнить, что нормальная электрокардиограмма у пациентов с симптомами, дающими повод подозревать острый коронарный синдром, не исключает его. Также надо учитывать, что у молодых (25-40 лет) и пожилых (> 75 лет) пациентов, а также больных сахарным диабетом проявления острого коронарного синдрома могут протекать без типичного ангинозного статуса.
Окончательный диагноз чаще всего ставится ретроспективно. Предсказать на начальных этапах развития болезни, чем закончится обострение ишемической болезни сердца — стабилизацией стенокардии, инфарктом миокарда, внезапной смертью, практически невозможно.
Единственным методом диагностики того или иного варианта ОКС является регистрация ЭКГ. При выявлении подъема сегмента ST в последующем в 80-90% случаев развивается инфаркт миокарда с зубцом Q. У больных без стойкого подъема сегмента ST отмечаются депрессия сегмента ST, отрицательные зубцы Т, псевдонормализация инвертированных зубцов Т или изменения ЭКГ отсутствуют (кроме того, примерно у 10% больных с ОКС без стойкого подъема ST наблюдаются эпизоды преходящего подъема сегмента ST). Вероятность инфаркта миокарда с зубцом Q или смерти в течение 30 дней у больных с депрессией сегмента ST в среднем составляет около 12%, при регистрации отрицательных зубцов Т — около 5%, при отсутствии изменений ЭКГ — от 1 до 5%.
[], [], [], [], [], []
Инфаркт миокарда с зубцом Q
Инфаркт миокарда с зубцом Q диагностируют по ЭКГ (появление зубца Q). Для выявления ИМ без зубца Q необходимо определение маркеров некроза миокарда в крови. Методом выбора является определение уровня сердечных тропонинов Т или I. На втором месте — определение массы или активности MB фракции креатинфосфокиназы (MB КФК). Признаком ИМ считается уровень тропонина Т более 0,1 мкг/л (тропонина I — более 0,4 мкг/л) или увеличение MB КФК в 2 раза и более. Примерно у 30% больных с повышением уровня тропонинов в крови («тропонин-положительные» больные) MB КФК в пределах нормы. Поэтому при использовании определения тропонинов диагноз ИМ будет поставлен большему числу больных, чем при использовании MB КФК. Следует отметить, что повышение тропонинов может отмечаться и при неишемическиом повреждении миокарда, например, при ТЭЛА, миокардите, сердечной недостаточности и хронической почечной недостаточности.
Для рационального проведения лечебных мероприятий целесообразно оценить индивидуальный риск осложнений (ИМ или смерти) у каждого больного с ОКС. Уровень риска оценивают по клиническим, электрокардиографическим, биохимическим показателям и реакции на лечение.
Основными клиническими признаками высокого риска являются рецидивирующая ишемия миокарда, гипотония, сердечная недостаточность, выраженные желудочковые аритмии.
ЭКГ: низкий риск — если ЭКГ в норме, без изменений или имеются минимальные изменения (снижение зубца Т, инверсия зубца Т глубиной менее 1 мм); промежуточный риск — если отмечается депрессия сегмента ST менее 1 мм или отрицательные зубцы Т более 1 мм (до 5 мм); высокий риск — если отмечаются преходящий подъем сегмента ST, депрессия ST более 1 мм или глубокие отрицательные зубцы Т.
Уровень тропонина Т: меньше 0,01 мкг/л — низкий риск; 0,01- 0,1 мкг/л — промежуточный риск; более 0,1 мкг/л — высокий риск.
Наличие признаков высокого риска является показанием для инва-зивной стратегии лечения.
[], [], [], [], [], []
Нестабильная стенокардия
Нестабильная стенокардия (НС) – это острая ишемия миокарда вследствие снижения коронарного кровотока, тяжесть и продолжительность которой недостаточны для развития некроза миокарда. Но в любое время НС может трансформироваться в инфаркт миокарда. На основании симптомов и данных ЭКГ, врачи на раннем этапе лечения часто не могут отличить НС и ИМ без подъема сегмента ST.
При НС приступы коронарных болей возрастают по частоте, продолжительности и интенсивности, резко уменьшается переносимость физической нагрузки, снижается эффективность нитроглицерина. Наряду с этим появляются изменения ЭКГ, ранее неотмеченные. К НС относится и постинфарктная (возвратная) стенокардия (ПС) – возникновение или учащение приступов стенокардии через сутки и до 8 недель после развития ИМ.
Ее разделяют на раннюю (до двух недель) и позднюю постинфарктную стенокардию. При наличии ранней ПС летальность больных; перенесших инфаркт миокарда, на протяжении 1 года повышается с 2 до 17-50%. Основным осложнением, прямо связанным с ПСК, является расширение зоны некроза, наблюдающееся у 20-40% таких больных.
ЭКГ признаки нестабильной стенокардии, регистрируемые во время приступа, заключаются в депрессии сегмента ST, реже – в его подъеме выше изоэлектрической линии, появлении высоких зубцов Т в грудных отведениях, их инверсии или сочетание указанных изменений. Признаки ишемии нестойки и исчезают либо вскоре после прекращения приступа боли, реже – на протяжении ближайших 2-3 дней.
В довольно частых случаях ЭКГ остается в пределах нормы. Фактически, от ИМ без подъема сегмента ST, НС стенокардия отличается только отсутствием повышения в крови биомаркеров некроза миокарда в количествах, достаточных для диагноза инфаркта миокарда.
В последнее время с появлением высокочувствительных тестов (тропонины, H-FABP) на маркеры некроза миокарда, частота диагностики ИМ без подъема сегмента ST значительно возросла. Это говорит о том, что разница между этими двумя формами ОКС – достаточно относительная. Лечение НС и ИМ без подъема сегмента ST, по крайней мере, медикаментозное, должно быть однотипным.
Диагностика
ОКС следует предполагать у мужчин возраста более 30 лет и женщин, которые старше 40 лет, если основным симптомом является дискомфорт или боль в груди. Поскольку патогенез всех форм ОКС схож и различается в основном обширностью и степенью поражения миокарда, то и клинически (по симптомам) разные формы ОКС имеют похожие проявления, в основном это ангинозные боли.
Боль при ОКС необходимо отличать от боли при тромбоэмболии легочной артерии, пневмонии, перикардите, пневмотораксе, миокардите, переломе ребер, гипертоническом кризе, спазме пищевода,диафрагмальной грыже, почечной колике, остром расслоении аорты, остеохондрозе. В большинстве случаев ангинозная боль имеет явные характерные особенности, что позволяет с уверенностью поставить предварительный диагноз:
- По описанию пациента, боль носит сжимающий, иногда жгучий характер;
- Боль локализуется чаще всего за грудиной – в средней и нижней ее части.
- Боль – разлитая, имеет большую площадь на передней поверхности грудной клетки.
Хорошо запоминающееся описание коронарогенной боли приводится в своей замечательной книге «Азбука ЭКГ» (автор Зудбинов Ю.И.):
«Если объединить вышеперечисленные свойства коронарогенной боли и попросить больного показать ее, то больной раскрытой ладонью опишет круг или несколько кругов на уровне средней и нижней части грудины, а затем сожмет разведенные пальцы в кулак. Пациент как бы подсознательно указывает на чувство сдавления, сжатия в средненижней части грудины и разлитой характер боли. Это и есть симптом «сжатого кулака», описанный Юшаром – один из достоверных признаков коронарогенной боли».
Если речь идет о стенокардии, то характерно чередование приступов боли и периодов, когда боль полностью проходит. Сублингвальный прием нитроглицерина (таблетка под язык) быстро прекращает боль или значительно уменьшает ее. Сам приступ носит волнообразный характер – сначала болевые ощущения становятся всё сильнее, а потом идут на спад. Обычно продолжительность приступа стенокардии составляет 2-7 минут. Также характерна стереотипность – каждый последующий приступ практически ничем не отличается от предыдущего.
Для инфаркта миокарда (ИМ) характерна сильнейшая давящая или сжимающая боль в груди, часто иррадиирующая в левую руку и сопровождающаяся страхом смерти. В целом, по своим характеристикам и локализации, болевые ощущения сходны со стенокардией, но бывают более сильными, длятся >20 мин и не проходят в покое и после приема нитроглицерина.
Что относят к ОКС, отличие от временных строений
Объекты капитального строительства — это, по сути, любая недвижимость производственного или непроизводственного назначения.Поэтому список ОКС включает постройки разного целевого использования.
Здания
Жилые, нежилые в комплексе с инженерно-техническими коммуникациями, подсобными помещениями, находящимися на участке. Сюда входят:
Группа включает также образовательные, медицинские учреждения.
Сооружения
Объёмные конструкции с фундаментом, плоские (автомобильные дороги), линейные (системы коммуникаций, жизнеобеспечения) строения относится к объектам капитального строительства. В основном это конструкции промышленного, технического, хозяйственного назначения. Включают в себя:
Перечень включает стационарные постройки, привязанные к участку земли. К примеру, опоры электролиний, надземный, поземный трубопроводы. Демонтаж этих систем не возможен без ущерба их функционального назначения. Мобильные, переносные установки технического, коммуникационного назначения не относятся к категории капитальных объектов.
Клинические стадии
Клиническими формами ОКС есть — нестабильная форма стенокардии и инфаркт миокарда в острой форме.
Нестабильная форма стенокардии:
- Боль за грудной клеткой. Стенокардия появляется внезапно и без причины, проявляется сдавливающей болью длиться от 5 минут до 30 минут. Необходимо лечь в горизонтальное положение, успокоится и в расслабленном состоянии дождаться, когда эта боль отступит;
- Повышенное биение сердца без явных причин, тогда это признак развития нестабильного типа стенокардии или инфаркта;
- Сдавливание в груди, боль отдает в левую сторону тела, ноющая боль в конечностях и в шее;
- Возникает сильная одышка.
Коронарный синдром
Инфаркт миокарда — это некроз стеки сердечной мышцы, существует:
- Микроинфаркт;
- Инфаркт обширный.
Также инфаркт разделяется от очага поражения некрозом:
- Инфаркт передней стенки;
- Инфаркт диафрагмальной (задней) стенки;
- Инфаркт перегородки между желудочками.
Симптоматика острого инфаркта:
- Одышка — самый распространенный признак миокарда. Больной ощущает недостаточность от количества вдыхаемого воздуха, как в состоянии активности физического тела, так и в состоянии отдыха. Причина этого признака в том, что сердце не поставляет во внутренние жизненно важные органы достаточное количество кислорода;
- Повышенный уровень выделения организмом пота и потоотделение продолжается долгое время. Постоянно влажные и липкие ладони;
- Боль под ребрами, которая передается в левую часть тела: руку, шею с левой стороны и в левую сторону челюсти.
Симптоматика острого инфаркта
Окс — расшифровка в кадастре

Есть вопросы? Проконсультируйтесь у юриста (бесплатно, круглосуточно, без выходных):
8 (800) 350-13-94 – Федеральный номер
8 (499) 938-42-45 – Москва и Московская обл.
8 (812) 425-64-57 – Санкт-Петербург и Лен. обл.
Документация на недвижимость содержит много определений, значение которых вызывает вопросы. Так, встретив понятие ОКС в кадастре, ряд лиц интересуется, что это такое. Аббревиатура расшифровывается, как объект капитального строительства.
Понятие фиксирует градостроительный кодекс РФ. В нём говорится, что такая недвижимость может выступать объектом сделок, и заключенные соглашения требуют выполнения официальной регистрации. Информация фиксируется в правовых реестрах.
Понятие имеет ряд особенностей и требует более детального анализа.
О понятии
ОКС или объект капитального строительства — недвижимость, которая не была достроена, или здание, введение которого в эксплуатацию возможно лишь после проведения ряда земельных или строительных работ. Обычно имущество, относящееся к понятию, делят на 2 вида — здания и сооружения. В первую категорию включают недвижимость, которая возводится для следующих целей:
- Проживание граждан.
- Организация мест хранения имущества.
- скота.
- Функционирование предприятий.
Зданиями признаются жилые дома,, складские помещения. Отдельно выделяют сооружения. Название носят объекты недвижимости, более сложные по инженерной коммуникационной организации и располагающиеся над или под землей. Такая недвижимость создаётся для добычи ресурсов, перевозки или достижения аналогичных целей. Примерами выступают газопроводы, нефтяные вышки.
Кстати! Готовые здания могут быть переведены в статус объектов капитального строительства. Подобное возможно, если производится существенная перепланировка или расширение. Аналогичное правило действует и в отношении сооружений.
Если постройка является временной, она ни при каких обстоятельствах не будет признана объектом капитального строительства. Поэтому такие помещения не требуют регистрации.
Технический план и иная документация
Когда человек знает расшифровку ОКС в кадастре, рекомендуется ознакомиться с особенностями внесения показателя в реестр. Процедура требует составления технической документации. Обычно выполняется оформление плана. В нём фиксируются:
- Сведения об объекте.
- Данные об отдельной части недвижимости, если присутствует потребность в обозначении информации.
- Сведения о внесенных изменениях.
План должен соответствовать требованиям, отраженным в действующем законодательстве. Бумага в обязательном порядке должна быть составлена, в кадастр вносятся данные:
- Информация о только что возведенных объектах.
- Изменения статуса уже построенной недвижимости.
- В реестре хотят отразить выполненные ранее изменения.
- Смена собственника до момента завершения строительства.
Обратите внимание! Подготовкой технического плана занимаются кадастровые инженеры. Найти специалиста удастся по месту жительства
Лицо имеет право составлять или проверять готовые техпланы на соответствие реальному положению дел. Дополнительно кадастровый инженер может заниматься заверением документа в соответствии с нормами действующего законодательства.
Технический план состоит из текстовой и графической части. Готовая информация хранится в электронном виде. Документ обязательно заверяется цифровой подписью кадастрового инженера. Готовые техплан регистрируется. Процедура может быть выполнена:
- В Росреестре.
- Через МФЦ.
- Посредством отправки информации через интернет, по почте или курьером.
Выбор способа зависит от удобства гражданина. К выполнению процедуры можно привлечь третье лицо. Однако его полномочия должны быть удостоверены. Для этого оформляется доверенность.
Площадь ОКС
Площадь объекта считается одной из основных технических характеристик. Показатель нужно указывать в соглашениях по отчуждению. Информация фиксируется в бумагах, позволяющих официально оформить факт аренды.
- Зайти на портал организации и начать поиск объекта недвижимости.
- Указать сведения о местоположении помещения и кликнуть на пункт оформить запрос. Информация должна совпадать со сведениями, отраженными в реестре. Если возникла ошибка, рекомендуется попытаться ввести адрес по-другому.
- Система выведет результат поиска. Необходимо нажать на найденные объекты и ознакомиться с полученной информацией. В одном из пунктов будет отражена площадь.
Нюансы рассматриваемого вопроса

Особенности составления технического плана ОКС
В завершение сегодняшнего материала давайте обратим внимание на нюансы рассматриваемого вопроса. К счастью, большого количества особенностей он не имеет и существенная часть из них уже рассмотрена выше
Однако несколько нюансов все же отмечено не было, поэтому представляем их следующим перечнем в формате «Вопрос – Ответ»:
- Что делать, если между техническим планом и ОКС имеются различия? – Отозвать неактуальную техническую документацию путем оформления новых документов с внесением в таковые соответствующих изменений и их предоставлением в Росреестр или МФЦ.
- Что будет, если неправильно оформить техплан? – Ничего страшного, его лишь не примут в кадастровом госоргане и затребуют исправить имеющиеся недочеты.
- Сколько стоит оформление тех. документации на ОКС? – От 2 000 рублей. Окончательная стоимость услуги зависит от региона проживания, где проводится процедура оформления документа, и размерности, сложности описываемого ОКС.
На этом, пожалуй, наиболее важная и нужная рядовому гражданину информации по сегодняшней теме подошла к концу. Надеемся, представленный выше материал был для вас полезен. Удачи в оформлении технической документации!
О том как поставить на кадастровый учет объекты капитального строительства вы можете узнать, посмотрев видео:
 Watch this video on YouTube
Watch this video on YouTube
10 Окт 2017 kasjanenko
906
Причины развития ОКС
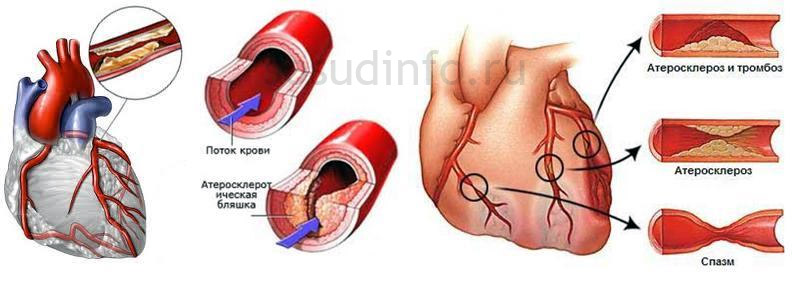
Механизмы развития (патогенез) одинаковы для всех ишемических, то есть сопряжённых с нехваткой кислорода, заболеваний сердца, в том числе и для острого коронарного синдрома. Причин, нарушающих нормальное движение крови по артериям, всего две: изменение тонуса артерий и уменьшение их просвета.
1. Спазм сосудистой стенки может наступить от повышенного выброса адреналина, например в стрессовой ситуации. Выражение «сердце сжалось в груди» точно описывает состояние человека с кратковременным приступом ишемии. Непродолжительная нехватка кислорода легко компенсируется: повышается частота сердечных сокращений (ЧСС), кровоток возрастает, приток кислорода увеличивается, самочувствие и настроение становятся даже лучше.
Люди, увлечённые экстремальными видами спорта и отдыха, постоянно получают короткие адреналиновые «атаки» на сердце и связанные с ними приятные ощущения – радостное возбуждение, приток энергии. Физиологический бонус любых, даже небольших нагрузок – уменьшение чувствительности коронарных сосудов к спазму, а значит, и профилактика ишемии.
Если стрессовая ситуация затянулась (время варьируется в зависимости от «тренированности» сердца), то наступает фаза декомпенсации. Мышечные клетки расходуют аварийный запас энергии, сердце начинает биться медленнее и слабее, углекислый газ накапливается и снижает тонус артерий, кровоток в коронарных артериях замедляется. Соответственно нарушается обмен в сердечной мышце, часть её может омертветь (некроз). Очаги некроза мышечной стенки сердца называют инфарктом миокарда.
2. Уменьшение просвета коронарных артерий связано либо с нарушениями нормального состояния их внутренней оболочки, либо с перекрытием кровотока тромбом (кровяным сгустком, атеросклеротической бляшкой). Частота проблемы зависит от факторов риска, при длительном воздействии приводящих к обменным нарушениям и образованию тромбов.
Основные внешние факторы:
- Курение – общая интоксикация, нарушение клеток внутреннего слоя артерий, повышенный риск образования тромбов;
- Несбалансированное питание – повышение содержание липидов в крови; неадекватное потребностям организма поступление белков; изменение баланса витаминов и микроэлементов; нарушение равновесия обмена;
- Малая физическая активность – «нетренированное» сердце, снижение силы сокращений сердца, венозный застой, ухудшение поступления кислорода к тканям, накопление в них углекислоты;
- Стрессы – постоянно повышенный адреналиновый фон, длительный артериальный спазм.
Согласитесь, название «внешние» неслучайно, их уровень может понизить или повысить сам человек, всего лишь изменив образ жизни, привычки и эмоциональное отношение к происходящему.
По прошествии времени количественный эффект рисков накапливается, происходит трансформация в качественные изменения – болезни, которые уже относятся к внутренним факторам риска острой коронарной недостаточности:
- Наследственность – особенности строения сосудов, обменные процессы тоже передаются от родителей, но в качестве относительных факторов риска. То есть их можно как усугубить, так и существенно уменьшить, избегая внешних факторов.
- Стойкое повышение липидов в крови и атеросклероз – отложения в артериях в виде атеросклеротических бляшек с сужением просвета, ишемия миокарда.
- Ожирение – увеличение общей протяжённости сосудов, повышенная нагрузка на сердце, утолщение мышечной стенки (гипертрофия миокарда).
- Артериальная гипертония – стабильно высокие цифры артериального давления, изменения стенок артерий (склерозирование) с уменьшением их эластичности, застойные проявления – отёки
- Сахарный диабет – увеличивается вязкость крови и риск образования тромбов, изменения в артериолах (мельчайших артериальных сосудах) приводят к ишемии органов, в том числе и миокарда.
Сочетание нескольких факторов повышает вероятность образования тромбов, полностью перекрывающих собственные артерии сердца. Следствием развития событий по такому сценарию станет внезапная коронарная смерть, второй по частоте (после инфаркта миокарда) исход острого коронарного синдрома.
Хроническая коронарная недостаточность
Понятие «коронарная недостаточность» означает состояние уменьшенного тока крови через коронарные сосуды. В отличие от острой формы, хроническая коронарная недостаточность развивается постепенно, как последствие атеросклероза, гипертонической болезни либо заболеваний, ведущих к «сгущению» крови (сахарный диабет). Все хронические формы недостаточности коронарного кровообращения объединяют под названием «ишемическая болезнь сердца» или «коронарная болезнь сердца».
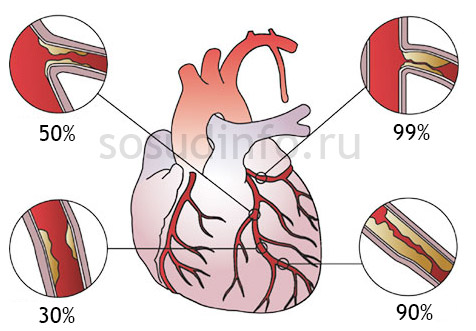
Самая распространенная причина коронарной недостаточности – атеросклероз, а острота патологии зачастую зависит от степени запущенности сосудов
Основные симптомы хронической коронарной недостаточности похожи при различных формах и функциональных стадиях заболевания:
- Одышка, сухой кашель – признаки застоя в малом круге кровообращения, отёка межклеточных пространств лёгочной ткани (интерстициальный отёк) и пневмосклероза (замещение активной ткани на соединительную);
- Повышенная частота сердечных сокращений;
- Сжимающие, тупые боли по типу стенокардии, возникающие после нагрузки (ходьба на длинные дистанции или вверх по лестнице; после обильной трапезы либо нервного напряжения);
- Нарушения со стороны системы пищеварения: тошнота, метеоризм (вздутие живота);
- Повышенная частота мочеиспускания.
Диагностика
Ориентировочный диагноз ставится уже после выслушивания жалоб и осмотра пациента. Для окончательной диагностики нужны лабораторные и инструментальные исследования.
Стандартные методы:
- Общий анализ крови: развёрнутая формула, СОЭ;
- Биохимический: липопротеиды, трансферазы, маркеры воспаления;
- Свёртываемость крови: степень склонности к образованию тромбов;
- Коронарная ангиография: уровень перекрытия просвета коронарных артерий;
- Электрокардиография: определяется степень ишемии миокарда, его проводящая и сократительная способность;
- Рентген грудной клетки, УЗИ: оценка наличия других заболеваний, изучение причины ишемии сердца.
Лечение хронической коронарной недостаточности (принципы)
- Стабилизировать течение основного заболевания, ставшего причиной ишемии миокарда (атеросклероз, гипертоническая болезнь, сахарный диабет);
- Уменьшить воздействие внешних факторов риска (курение, гиподинамия, ожирение, стрессы, воспалительные процессы);
- Профилактика приступов стенокардии (сосудорасширяющие, успокаивающие, снижающие вязкость крови средства);
- При необходимости – использование хирургических методов (ангиопластика, шунтирование).
Цель комплексного лечения – обеспечить сердечную мышцу нормальным притоком кислорода. Хирургические методы показаны только в тех случаях, когда они признаются самыми эффективными для данного пациента.

Хроническая форма коронарной недостаточности никогда не излечивается полностью, поэтому людям с таким диагнозом врачи дают следующие рекомендации:
- Поддерживать оптимальный для своего возраста уровень обмена веществ: нормализация массы тела, рациональное питание с ограничением жиров, приём витаминно-минеральных комплексов и Омега-3 (полиненасыщенных жирных кислот).
- Адекватная ежедневная физическая активность: зарядка, плавание, занятия на велотренажёре, прогулки (не менее часа в день) на свежем воздухе.
- Закаливание: укрепление иммунитета и профилактика простуды.
- Периодические визиты к лечащему врачу, анализы и ЭКГ – дважды в год.
Нестандартные советы
- Доказано: домашние животные продлевают человеку жизнь. Просто погладив кошку, можно нормализовать артериальное давление, а прогулка с собакой приведёт в порядок нервную систему. Так что подумайте о том, чтобы завести четвероногого компаньона.
- Сон: всегда с притоком свежего воздуха, обязательно в тёмном помещении – именно тогда в организме вырабатывается гормон мелатонин. Он замедляет старение, оптимизирует работу всех органов и сердца в том числе.
- Занятия йогой, туристические походы с невысокой нагрузкой, путешествия с комфортом – всё это вполне доступно для пациентов с диагнозом хронической коронарной недостаточности.
Нестабильная стенокардия
Нестабильная стенокардия — это одна из
клинических форм ИБС, характеризующаяся
развитием острой ишемии миокарда,
тяжесть и продолжительность которой
недостаточна для возникновения некроза
миокарда. Нестабильная стенокардия
проявляется типичными болями в грудной
клетке, во время которых на ЭКГ отмечают
признаки ишемии миокарда в виде стойкой
либо преходящей депрессии сегмента ST,
инверсии, сглаженности или псевдонормализации
зубца Т, однако в плазме крови
отсутствует повышение уровня биохимических
маркеров некроза миокарда (сердечных
тропонинов I или Т либо МВ-КФК). Необходимо
подчеркнуть, что вне приступа болей ЭКГ
может быть нормальной.
Эпидемиология
По данным Национального регистра США,
в 1999 г. число больных, перенесших ОКСбпST,
составило 1 932 000 человек, при этом 953 000
человек были выписаны из стационаров
с диагнозом нестабильной стенокардии,
а 530 000 человек — с диагнозом ИМ без зубца
Q. Национальные регистры ИМ в США
(NRMI I, II и III) показали, что за период
1990-1999 гг. произошло относительное
увеличение частоты ОКС без подъема
сегментаST с 45 до 63%.
Клиническая картина
Основной жалобой больных с нестабильной
стенокардией являются типичные ангинозные
боли в грудной клетке, локализующиеся
чаще всего в области сердца. Однако уже
на первом этапе диагностического
поиска можно определить ряд особенностей,
заставляющих заподозрить «нестабильность»
стенокардии, поэтому в соответствии с
клинической картиной нестабильной
стенокардии, выделяют следующие ее
клинические варианты:
• Впервые возникшая стенокардия
напряжения. Под этим термином понимают
стенокардию напряжения, возникшую в
течение последних 2 мес и имеющую тяжесть
не ниже III ФК по классификации Канадского
сердечно-сосудистого общества.
• Прогрессирующая стенокардия
напряжения, т.е. прогрессирование
ранее существовавшей стабильной
стенокардии напряжения как минимум на
1 класс (по классификации Канадского
сердечно-сосудистого общества) с
достижением как минимум III ФК. Ангинозные
боли становятся более частыми, более
продолжительными, возникают при более
низких физических нагрузках.
• Стенокардия покоя, возникшая
в течение последних 7 дней, с длительностью
приступов до 20-30 мин, в том числе и
стенокардия покоя, трансформировавшаяся
из стенокардии напряжения.
Все эти варианты клинического течения
нестабильной стенокардии могут возникнуть
как у пациента, не переносившего ранее
ИМ, так и у больного, имевшего в анамнезе
ИМ. Все они требуют скорейшей регистрации
ЭКГ и решения вопроса о госпитализации.
С формальной точки зрения все больные,
имеющие ту или иную вышеописанную
клиническую картину, должны быть
госпитализированы, поскольку у них
имеется ОКС без подъема сегмента ST
(нестабильная стенокардия). Однако
риск смерти и развития ИМ, несомненно,
выше у лиц, имевших длительные приступы
стенокардии покоя в последние 48 ч, по
сравнению с лицами, у которых умеренно
выраженная стенокардия напряжения
возникла 3-4 нед назад.
• Ранняя постинфарктная стенокардия.
Стенокардия напряжения или покоя,
возникшая в ближайшие дни после
перенесенного ИМ, особенно после успешной
тромболитической терапии у больных с
ИМ с подъемом сегмента ST. Данный вариант
стенокардии чреват развитием повторного
ИМ и требует скорейшего проведения
коронароангиографии для решения вопроса
о реваскуляризации миокарда. В настоящее
время общепринята клиническая
классификация нестабильной стенокардии,
предложенная E. Braunwald в 1989 г. (табл. 2-10).
Таблица 2-10. Клиническая
классификация нестабильной стенокардии