Состояние средней тяжести
Содержание:
- Слабость при сахарном диабете
- Эгоцентрический тип
- Особенности реанимационного отделения
- Факторы психологических состояний
- Поддержка пациентов в реанимации
- Оказание первой помощи и терапия
- Вопрос 2. Сознание.
- План лекции
- Шкала функциональной оценки тяжести состояния больного по его положению
- Тяжелое, стабильно тяжелое и крайне тяжелое состояние больного
- Бессознательное состояние больного
- Какие критерии оцениваются для определения состояния больного
- Степень тяжести критических нарушений
- Что такое реанимация
- Болезнь Волкова
- Действия сестринского персонала при отсутствии эффекта ухода
Слабость при сахарном диабете
Основные причины, по которым слабость может формироваться у больного с диагнозом СД:
- передозировка инсулин содержащих препаратов при диабете первого типа;
- развивающиеся патологии ЖКТ, нервной системы, поражения почек;
- заболевания сердечно-сосудистой системы;
- неадекватная дозировка сахароснижающих препаратов при диабете второго типа;
- формирование одного из вида ком (гиперосмолярной, кетоацидотической, гипогликемической, лактацидимической);
- употребление алкогольных напитков;
- интенсивные физические нагрузки.
Известно, что в организме больного сахарным диабетом некоторые процессы происходят не так, как у здорового человека. Из-за неправильной работы поджелудочной железы происходит недостаточная выработка инсулина. Его нехватка и развитие устойчивости к нему клеточных рецепторов становится причиной того, что глюкоза не попадает в ткани организма в нужной концентрации. Глюкоза, в свою очередь, является источником энергии для поддержания жизнедеятельности. Кроме того, увеличение концентрации глюкозы в крови приводит к её сгущению, и внутренние органы уже не получают нужного количества питательных веществ, потому что к ним хуже поступает кровь. Результат такого нарушения – чувство слабости, которое преследует диабетика.
Эгоцентрический тип
Такие пациенты «уходят в болезнь», выставляют на показ всем окружающим собственные страдания и стараются взять на себя все внимание близких. Человек требует максимальной заботы
Всем нужно забыть о собственных делах и начать заботиться исключительно о заболевшем. Любые разговоры переводятся в русло болезни. Те, кто также нуждаются в заботе, видятся таким людям конкурентами. Пациенты демонстрируют свое особое положение и исключительность из-за присутствия болезни.
Советы медперсоналу
Здесь не обойтись без терпимости и твердости. Не нужно допускать, чтобы пациент начинал командовать. Отношения следует выстраивать в формате «взрослый-взрослый».
Особенности реанимационного отделения
Реанимационное отделение при крупных больницах – это обособленная структура, предназначенное для оказания неотложной медпомощи. Отделения подобного вида бывают специализированными или общими.
В ОРИТ один врач-реаниматолог ведёт несколько (от 2 до 4) пациентов. Специфические отличия от обычных отделений:
- Круглосуточная работа профильных специалистов;
- Максимально возможное техническое и препаратное оснащение;
- Налаженная система ухода с оперативными каналами транспортировки и обслуживания больных.
В реанимации человек не находится долгосрочно – задачей профильных специалистов является стабилизация состояния пациента до средней или умеренной стадии с последующим переводом человека в профильные общие отделения.
Виктор Системов — эксперт сайта 1Travmpunkt
Факторы психологических состояний
Ведущим фактором психологического состояния человека в первую очередь становится состояние его здоровья. Параметры определяются при учете уровня стрессогенной среды на повседневную жизнедеятельность.
Кроме здоровья к таким факторам относится удовлетворение личной жизнью, межличностными отношениями, финансовым положением и иными моментами, показывающими степень удовлетворенности окружающей действительностью.
Сочетание нескольких отрицательных факторов или длительное негативное влияние одного из них приводит к ухудшению психологического состояния. В случае, когда такое восприятие происходящего длится продолжительный период или является избыточно волнующим, рекомендуется обращение к специалисту.
В ходе индивидуальных или групповых сеансов психотерапии, психотренингов психологи и, при необходимости, психиатры, формируют готовность к преодолению уровня влияния неблагоприятных состояний, оказывают помощь в активации необходимых волевых качеств, позволяющих преодолевать сложные периоды и устранять проблемы с минимальными психологическими нарушениями состояния. Формируется:
- фокус контроля;
- адекватная высокая самооценка;
- психологическая активность;
- доминирование позитивных эмоций без ажитации.
Люди, отличающиеся высокой силой нервной системы, легче переносят неизбежные жизненные трудности, чем лица со слабой волей.
Поддержка пациентов в реанимации
Крайне тяжелое состояние больного предполагает необходимость присоединения к нему большого количества специальной медицинской аппаратуры, которая требуется для слежения за важными жизненными показателями. Также используют разные медицинские приспособления в виде мочевого катетера, капельницы, кислородной маски и так далее.
Все эти приспособления способны значительно ограничивать двигательную активность человека, из-за этого пациент попросту неспособен подняться из койки
Стоит отметить, что чрезмерная активность может привести в результате к отсоединению от важной аппаратуры. Например, в результате резкого снятия капельницы у человека может открыться сильное кровотечение, а отсоединение кардиостимулятора тем более опасно, так как послужит причиной остановки сердца
Теперь перейдем к рассмотрению состояния у детей.
Прежде всего надо, чтобы родственники понимали: по телефону подробная информация не дается, это некорректно. Обычно родственники приходят в установленные часы, им лично сообщают о состоянии больного. Когда они звонят в справочную больницы, им обычно зачитывают минимальную информацию — тяжесть состояния пациента и температура. В температуре все ориентируются. Людей пугают обычно фразы «тяжёлое» или «крайне тяжелое». Понятно, каждый родственник, близкий переживает по поводу своего человека, который находится в реанимации.
В реанимационном отделении бывают пациенты только двух видов: тяжёлые и крайне тяжёлые. Других не бывает. Крайне тяжёлые пациенты госпитализируются в связи с тяжёлыми нарушениями — по объёму травмы, объёму декомпенсации заболевания. Крайне тяжёлые — это чаще всего пациенты на искусственной вентиляции лёгких. Ещё могут быть в связи с нестабильной работой сердца, как говорят врачи: «С нестабильной гемодинамикой», когда подключаются препараты, стимулирующие работу сердца, сосудов. Не хотелось бы, чтобы у кого-то близкий или родственник попал в реанимационное отделение.
Если пациент переходит из статуса «тяжёлого» в среднетяжелый, средней тяжести, он едет в обыкновенное палатное отделение, где обычно продвигается по лечению.
Лечение в реанимации – очень стрессовая ситуация для пациента. Ведь в многих реанимационных центрах нет отдельных палат для мужчин, женщин. Часто больные лежат оголенные, с открытыми ранами. Да и нужду справлять приходится, не вставая из койки. Отделение реанимации представлено узкоспециализированным подразделением стационара. В реанимацию направляют пациентов:
Оказание первой помощи и терапия
Первая помощь при подозрении у человека сопорозного или коматозного состояния должна заключаться в следующем:
- немедленно вызвать скорую медицинскую помощь, ведь из этого состояния могут вывести только врачи;
- положить человека в положение лежа на бок и зафиксировать язык, чтобы тот не задохнулся.
При лечении сопорозного состояния принимает отделение реанимации, где больной находится под постоянным контролем и есть все для поддержания жизнедеятельности:
- нормализация органов дыхания, в случае необходимости применяется интубация;
- контроль давления;
- наблюдение за температурой тела;
- передозировка опиатами сопровождается введением Налоксона;
- при травмах шейного отдела применяется ортопедический воротник.
Такое состояние не является самостоятельным заболеванием, а свидетельством нарушения деятельности головного мозга. Поэтому причина сопорозного состояния должна быть ликвидирована как можно быстрее.
Больной может выйти из сопора или погрузиться в коматозное состояние. Это зависит от заболевания, которым был вызвано состояние. Устранение причины сопорозного состояния – основная цель лечения. Обычно такое состояние возникает от недостаточного кровоснабжения и отека мозга.
При вклинивании мозгового вещества в отверстия черепа нейроны начинают погибать и начинается необратимый процесс.
Прогноз заболевания осуществляется на основе причин, вызвавших субкому и исходя из того, насколько повреждены нервные ткани. Раннее выявление этиологии и корректировка грубых нарушений в организме, приведет к более высокому шансу на выздоровление.
Сопорозное состояние может продолжаться до нескольких месяцев, однако, в некоторых случаях этот срок может быть гораздо продолжительней.
При легком течении заболевания больного кормят обычным способом, при тяжелом – применяется зонд. Необходимо избегать пролежней (переворачивать больного с боку на бок) и контрактур ног и рук (делать пассивные физические упражнения).
Чтобы избежать субкомы, необходимо применять меры профилактики заболеваний, способствующих его возникновению:
- отказаться от вредных привычек;
- контролировать артериальное давление;
- следить за уровнем сахара в крови;
- нормализовать психоэмоциональный фон и так далее.
Вопрос 2. Сознание.
Сознание
больного может быть ясным или нарушенным.
В клинике внутренних болезней выделяют
несколько степеней угнетения сознания:
затемненное, ступор, сопор, кома.
Критериями оценки состояния сознания
являются способность больного правильно
ориентироваться в собственной личности,
времени и окружающей обстановке, а также
скорость мыслительных процессов.
Заключение
о состоянии сознания делается в процессе
расспроса больного: при сборе паспортных
данных выявляют ориентировку в
собственной личности, при сборе анамнеза
заболевания – ориентировку во времени
и окружающей обстановке:
• ясное
сознание –
больной активно беседует, адекватно,
без затруднений отвечает на вопросы;
ориентируется в пространстве и во
времени;
•
затемненное
(помраченное) сознание («оглушение»)
– больной заторможен, речь замедлена,
на большинство вопросов отвечает
правильно, но с запаздыванием, иногда
невпопад;
• ступор
(«отупение»)
– более глубокое нарушение сознания,
когда больной как бы впадает в сон, из
которого его можно на короткое время
вывести окриком или тормошением, медленно
отвечает только на самые элементарные
вопросы, не отвечает – на более сложные,
плохо ориентируется в окружающей
обстановке, элементы ориентировки в
собственной личности выявляются;
• сопор
(«спячка») –
больного не удается вывести из состояния
сна, все виды ориентировки отсутствуют,
на вопросы не отвечает, реагирует
рефлекторно на болевые раздражители
(отдергивание руки в ответ на легкий
укол иголкой);
• кома
(«глубокая
спячка») – полное угнетение сознания,
больной не реагирует на раздражители,
рефлексы отсутствуют, мышцы расслаблены,
возможны непроизвольные мочеиспускание
и дефекация, отмечается расстройства
жизненно важных функций.
Для
установления и фиксирования степени
нарушения сознания используют шкалу
Глазко (шкалу
градации комы, принятую в Глазко)
-
Признак
Характер
реакцииОценка
Открывание
глаз•
самостоятельно• по
приказанию• на
боль• отсутствует
4
3
2
1
Словесный
ответ•
полностью
правильный•
замедленный•
неправильный•
невнятный• отсутствует
5
4
3
2
1
Двигательная
реакция•сохранена
(выполняет команды)•
отталкивание
болевого раздражителя•
отдергивание
конечности при боли•
сгибание конечности
при боли•
разгибание
конечности при боли•
отсутствует6
5
4
3
2
1
Получаемые
наилучшие результаты по каждому из трёх
признаков складывают и оценивают
следующим образом:
-
Сумма
балловСостояние
сознания15
ясное
14-13
оглушенное
12-9
сопор
8-4
кома
3
смерть
мозга
•
обморок (syncope)
– кратковременная, на несколько секунд
или минут, потеря сознания вследствие
острой недостаточности кровообращения;
•
делирий
– чрезмерно возбужденное сознание с
нереальностью ощущений, галлюцинациями,
бредом и психомоторным вожбуждением,
которое наблюдается при психических
заболеваниях, органических поражениях
мозга, интоксикациях алкоголем («белая
горячка»).
Нарушение
сознания является
следствием расстройства функции
головного мозга, по многим причинам:
^недостаточное
поступление крови в головной мозг
вследствие нарушений в системах
кровообращения, дыхания, крови (
недостаточность мозгового кровообращения
при аортальных пороках, некоторых
аритмиях, асфиксия, астматический
статус, тяжелая анемия и др);
^
интоксикация
мозга продуктами, поступающими извне
(нейротропные яды, алкоголь, лекарства)
или образующимися в организме и не
выводящимися из него (при тяжелых
нарушениях функции почек и печени –
уремическая и печеночная комы, при
сахарном диабете – гипер — и гипогликемическая
комы и др);
^
повреждения
вещества мозга (травма, инсульт, менингит,
энцефалит и др).
План лекции
-
Содержание
объективных методов обследования
пациентов. -
Правила и технику
общего осмотра. -
Виды нарушения
сознания. -
Виды положения в
постели. -
Типы дыхания.
-
Виды одышки.
-
Характеристики
пульса. -
Физиологические
нормы артериального давления.
ЛЕКЦИЯ
-
Содержание
объективных методов обследования
пациентов.
Всю информацию о
пациенте можно разделить на две большие
группы:
|
Методы |
|||||
|
Субъективный |
Объективный |
||||
|
Жалобы, |
Расспрос |
Медицинская |
Наблюдение |
Специальная |
Расспрос |
-
Субъективная
информация
включает в себя оценку своего состояния
самим пациентом и его немедицинским
окружением: жалобы пациента на
самочувствие, мнение пациента о том,
как проявляются у него нарушение
той или иной потребности, ощущения
самого пациента относительно проблем
с его здоровьем. -
Объективная
информация
— это наблюдения или измерения, проводимые
лицом, собирающим информацию с помощью
специальных методов.
Ι.
Субъективная информация собирается
посредством интервьюирования пациента.
Интервью
начинается со знакомства с больным:
выяснения его Ф.И.О., года рождения, места
жительства и работы, образования и далее
последовательно по схеме.
Интервью также
дает возможность наблюдать за пациентом.
Наблюдение также является одним из
методов сбора информации. Наблюдая
за поведением, внешним видом,
взаимоотношениями с окружающими, м\с
определяет, насколько данные, полученные
при наблюдении, согласуются с данными
, полученными при беседе.
Располагая
информацией о пациенте, пользуясь его
доверием и расположением его родственников,
медицинская сестра не должна
забывать о праве пациента на
конфиденциальность
информации.
Схема субъективного
обследования пациента:
-
Причины обращения
за мед.помощью (жалобы пациента в
настоящий момент) -
Источник информации.
-
Начало заболевания.
-
Перенесенные
заболевания и операции. -
Аллергоанамнез
-
Наследственность.
-
Эпидемиологический
анамнез. -
Вредные привычки.
-
Профессионально-производственные
условия. -
Способность к
удовлетворению физиологических
потребностей. -
Способность к
самообслуживанию. -
Взаимодействие
с членами семью. -
Отношение к
процедурам.
1.Причины обращения
(жалобы
пациента в настоящий момент).
А) Пациент
самостоятельно излагает свои болезненные
ощущения, жалобы.
Обычно больному
задается вопрос: «Что Вас беспокоит?»,
«На что жалуетесь?»
Необходимо
фиксировать информацию, предоставляемую
пациентом.
Б) Пациент отвечает
на вопросы медсестры (студента).
М/с (студент) задает
вопросы, позволяющие систематизировать
и детализировать жалобы больного.
Например, при
жалобах на боль
необходимо выяснить у больного:
1) локализацию
боли (где болит);
2) иррадиацию
боли (распространение боли);
Шкала функциональной оценки тяжести состояния больного по его положению
В ходе исследования больного оценивают положение больного: активное, пассивное, вынужденное (щадящее при одышке, вынужденное — при травме). Шкала оценки тяжести состояния больного по принятому им вынужденному положению в основном коррелируется с другими физикальными параметрами. Для объективной оценки функционального состояния больного необходимо сопоставлять данные лабораторных обследований, сознание и психическую устойчивость, клинические симптомы заболевания.
Возможны и другие вынужденные положения, характерные для хирургических заболеваний:
- Малоподвижное положение на спине или боку с приведенными к животу ногами при диффузном перитоните (например, при осложненном течении аппендицита);
- Коленно-локтевое положение при пенетрирующей в поджелудочную железу язве желудка;
- Положение на корточках или лежа с поворотом на левый или правый бок со сгибанием ног в тазобедренных или коленных суставах (с обхватом руками обеих коленных суставов) при хроническом болевом панкреатите или запущенном раке поджелудочной железы (в этом положении лишь несколько уменьшается соматическая боль, исходящая из забрюшинной клетчатки);
- Положение лежа с опущенной ногой при IV степени недостаточности артериального кровоснабжения пораженной конечности.
Известно двигательное беспокойство больного с почечной коликой, постоянно изменяющего позу. Больной с разрывом селезенки и внутрибрюшным кровотечением из-за болевого синдрома занимает определенное вынужденное положение — на левом боку с поджатыми к животу бедрами. При попытке повернуть больного на спину или на другой бок он тотчас переворачивается и занимает прежнее положение.
Тяжелое, стабильно тяжелое и крайне тяжелое состояние больного
Сегодня я решил рассказать о состояниях пациента, при которых мы направляем его в реанимацию. Разберем понятие «тяжелое состояние больного в реанимации», и что значит это для родственников, какие мы даём при этом прогнозы.
Критерии оценки тяжести состояния больного
Родные и близкие человека, который попал в реанимационное отделение больницы, к примеру, после травмы или операции, очень тревожатся. Особенно их беспокоит, когда им сообщают, что у пациента стабильно тяжелое состояние и он реанимации. Тревога нарастает, если посещения больного по какой-то причине запрещены или невозможны.
Я постараюсь объяснить что значит тяжелое состояние больного в реанимации простыми словами. Но сначала пару слов о том, как мы определяем степень тяжести.
В отделение реанимации пациентов переводят или из профильных отделений больницы, это хирургия, терапия, неврология в случае если состояние пациента резко ухудшилось, например, после операции.
https://youtube.com/watch?v=xlIlKRajNkA
Эти пациенты уже обследованы, диагноз установлен. Решение о переводе в отделение реанимации принимает анестезиолог-реаниматолог.
Или же бывает, что пациенты поступают по скорой. В приемном покое сразу же решают в какое отделение направить больного. При осмотре оценивается состояние пациента, внешний вид, цвет кожных покровов, сознание, АД, пульс, дыхание.
Ещё учитываем так называемый, шоковый индекс, это при большой кровопотере. Собираем анализы минимально, самые необходимые. Если по предварительной оценке реаниматолог оценивает состояние как тяжёлое и крайне тяжёлое — сразу же определяем пациента в реанимацию.
Также рекомендуем почитать: Стол № 9
Далее уже берем более подробные анализы и составляем план лечения. Только после этого делаются выводы, на основе которых и даются прогнозы.
Бессознательное состояние больного
Кома (от греч. кота — глубокий сон, дремота; син.: коматозное состояние) характеризуется бессознательным состоянием с нарушением рефлекторной деятельности и расстройством жизненно важных функций (кровообращения, дыхания, обменных процессов) в результате глубокого торможения коры головного мозга с распространением на подкорку и нижележащие отделы центральной нервной системы (ЦНС).
Больной находится как бы в глубоком сне. Согласно другому определению кома — бессознательное состояние больного в форме глубокого угнетения функции ЦНС, характеризующееся полной потерей сознания, утратой реакции на внешние раздражители и расстройством регуляции жизненно важных функций организма.
Какие критерии оцениваются для определения состояния больного
Для того, чтобы определить степень тяжести состояния, используют несколько критериев, которые позволяют получить исчерпывающую информацию о здоровье конкретного больного.
Состояния сознания
У больных, находящихся в удовлетворительном состоянии, сознание сохранено ясное без признаков нарушения когнитивных функций, спутанности мыслительного процесса. Пациент полностью адекватен, быстро ориентируется в пространстве, без промедлений отвечает на вопросы лечащего врача.
Больные в состоянии средней тяжести также сохраняют ясное сознание, но в данном случае присутствует дополнительная симптоматика в виде повышенной нервной возбужденности, тревожности без нарушения способности к самоконтролю. Тяжелое состояние больного характеризуется наступлением сопора, переходом в полностью вегетативное состояние с проявлением редких признаков самосознания.
Пациент дезориентирован, присутствует повышенное психомоторное возбуждение. В последнем случае не исключается возникновение судорог и проявление гипертонуса мышечной системы.
Состояния жизненно важных функций
Одним из квалификационных критериев оценки здоровья больного является идентификация состояния жизненно важных функций его организма. При удовлетворительных показателях работа внутренних органов и систем полностью компенсирована. Угроза для жизни пациента отсутствует. Прогноз на скорое выздоровление является положительным и близким к 100% результату.
Состояние средней тяжести отличается наличием декомпенсации отдельных функций:
- сердца;
- почек;
- печени;
- органов ЖКТ;
- кровеносных сосудов.
Но при всем этом не подтверждается факт наличия непосредственного риск наступления смерти. При тяжелом состоянии декомпенсация функциональной активности отдельных внутренних органов способна привести к летальному исходу, либо же послужить причиной приобретения глубокой и пожизненной инвалидности.
Прогноз на восстановление стабильной работы организма является неудовлетворительным.
Состояния очаговых неврологических функций
Сохранение функций центральной и периферической нервной системы является важным признаком положительной динамики выздоровления больного. Пациенты, находящиеся в удовлетворительном состоянии не испытывают симптомов, связанных с дисфункцией центров головного мозга.
Больные данной категории самостоятельно передвигаются в окружающей среде, у них не нарушена координация движений, не наблюдается поражение отдельных нервов вегетативной системы. Пациенты со средней степенью тяжести страдают от частичного нарушения неврологических функций.
Подобное состояние может сопровождаться следующей симптоматикой:
- сильная головная боль;
- нарушение координации движений;
- сложности или потеря возможности выполнения простых движений верхними или нижними конечностями;
- тремор пальцев рук или других частей тела;
- головокружение;
- падение или повышение артериального давления;
- нарушение теплового обмена тела, которое проявляется аномально высокой температурой тела без признаков воспалительного процесса;
- нестабильное психоэмоциональное состояние;
- тошнота и выделение рвотных масс;
- резкие перепады настроения;
- асимметрия лицевых мышц.
Тяжелое состояние больного характеризуется полной утратой отдельных неврологических функций. Пациенты данной категории могут потерять сознание, впасть в кому, испытывать сложности с самостоятельным выполнением акта дыхания. Больные, находящиеся в тяжелом состоянии, не могут самостоятельно передвигаться в окружающей среде, а также выполнять обслуживание элементарных потребностей.
В большинстве случаев присутствует тяжелое нарушение функций опорно-двигательного аппарата, которые имеют неврологическую природу происхождения. Например, потеря речи, способности к жеванию и глотанию пищи, чувствительности нижних конечностей, возникновение признаков недержания мочи, непроизвольной дефекации.
Степень тяжести критических нарушений
Для определения уровня тяжести показателей критического состояния врач назначает диагностические исследования. Их цель – выявить степень нарушения витальных функций организма, их проявления и возможности восстановления. Исходя из полученных диагностических данных, назначается интенсивная терапия.
Критичность функционирования организма больного классифицируется следующим образом:
- Удовлетворительное;
- Имеющее среднюю тяжесть;
- Тяжелое состояние;
- Крайне тяжелое;
- Терминальное (с нарастающей гипоксией);
- Клиническая смерть.
После проведения визуального осмотра, опроса родственников или изучения амбулаторной карты пациента (для определения наличия хронических заболеваний) врач оценивает следующие показатели:
- Массу тела;
- Наличие и ясность сознания;
- Показатели артериального давления и температуры тела;
- Частоту сокращения сердца для определения возможных нарушений сердечно-сосудистой системы;
- Наличие отеков и признаков воспалительного процесса;
- Цвет кожных покровов и слизистых.
Иногда таких исследований бывает недостаточно, и тогда врач назначает лабораторную и аппаратную диагностику. Ведь только таким образом можно выявить опасные патологии в виде открывшейся язвы, острого лейкоза или раковых опухолей.
Рассмотрим, как проявляется самые опасные реанимационные состояния, вызванные нарушением функционирования организма.
Тяжелые нарушения
У больного появляются все признаки декомпенсации системных органов, которые без соответствующей терапии приведут к инвалидности или смерти.
Чаще всего тяжелое развитие нарушений происходит как следствие опасной патологии, которая начинает стремительно прогрессировать, проявляясь в яркой симптоматике. Пациенты, находящиеся в сознании, предъявляют такие жалобы:
- Сильный и частый болевой синдром в области сердца;
- Одышка в статичном положении;
- Продолжительная анурия.
У пациента наблюдается спутанность сознания, бред и возбужденность. Он кричит, прося о помощи, стонет. Черты лица выглядят заостренными. При спутанности сознания возможно появление судорожного синдрома.
- Слабый пульс;
- Гипотония или гипертония;
- Сердечные границы нарушаются;
- Проницаемость крупных сосудов затруднена.
Организм быстро обезвоживается, кожа становится бледной, почти серой, холодной на ощупь. Наблюдаются крайние изменения в легочной ткани, что проявляется в отеке легких или приступах бронхиальной астмы.
Со стороны желудочно-кишечного тракта реакция организма проявляется так:
Лечение таких больных проводится в палате интенсивной терапии под непрерывным медицинским контролем.
Крайне тяжелые нарушения
Самочувствие пациента стремительно ухудшается: системы жизнеобеспечения находятся в угнетенном состоянии. Без своевременного медицинского вмешательства наступит летальный исход.
Симптоматические проявления крайне тяжелых нарушений следующие:
- Резкое ухудшение общего самочувствия;
- Обширные судороги по всему телу;
- Лицо становится землисто-серого цвета, его черты заостряются;
- Сердечные тоны едва слышны;
- Нарушается дыхание;
- При прослушивании легких отчетливо слышны хрипы;
- Показатели артериального давления определить не представляется возможным.
Помочь при таких нарушениях человеку самостоятельно невозможно. Чем быстрее подоспеет помощь медиков, тем больше шансов спасти пациенту жизнь. В данном случае единственная помощь, которую можно оказать больному – немедленно вызвать бригаду реанимационной скорой помощи.
Что такое реанимация
Реанимация – это комплекс мероприятий, цель которых заключается в восстановлении теряющихся или только что потерянных жизненных функций человека. Это возможно благодаря их временному замещению и интенсивной терапии в отделении реанимации под контролем врачей.
В связи с реформами в анестезиолого-реанимационной службе Москвы открыты дополнительные альтернативные структуры – отделения реанимации и интенсивной терапии ожогового, нейрохирургического и травматологического профиля.
Вышеупомянутые реанимационные отделения специализируются на оказании экстренной помощи пациентам с обостренными заболеваниями центральной нервной системы и изолированными черепно-мозговыми травмами, ожогами. Врачи реанимации являются профессионалами высокого класса, и имеют действующие сертификаты.
Отделение реанимации принимает больных в тяжелом состоянии, которым нужна срочная экстренная помощь, оказанная только высококвалифицированными врачами. Здесь оказывают помощь больными с:
- нарушениями глотания при болезнях нервной системы;
- острыми проявлениями полинейропатии при синдроме Гийена-Барре или тяжелых полинейропатиях различного происхождения;
- церебральными осложнениями каротидной эндартерэктомии;
- патофизиологией церебральной гемодинамики;
- синдромом полиорганной недостаточности при сложных формах заболеваний центральной и периферической нервной системы;
- нарушенным состоянием сознания (Locked-in синдром, персистирующее вегетативное состояние, смерть мозга);
- дыхательной недостаточностью при заболеваниях нервной системы;
- венозными тромбозами и ТЭЛА при заболеваниях центральной и периферической нервной системы;
- спинальной травмой;
- черепно-лицевой травмой;
- острыми нарушениями мозгового кровообращения;
- ожогами;
- тяжелой сочетанной травмой;
- с сочетанной травмой и черепно-мозговой травмой;
- инсультами, требующими оперативного лечения;
- изолированной черепно-мозговой травмой;
- различными заболеваниями головного мозга.
- Врач-реаниматолог Его первостепенной задачей является восстановление на должном уровне витальных функций пациента. Поэтому отделение реанимации должно быть оснащено всем необходимым для проведения комплекса неотложных мероприятий оборудованием и аппаратурой.
- Врач-анестезиолог Занимается в отделении реанимации расчетом точной дозировки анестезии для каждого пациента, в зависимости от его функционального состояния и особенностей организма.
Для качественной и эффективной реанимации, а также лечения пациента, у которого тяжелое состояние, в отделении реанимации и интенсивной терапии созданы особые условия. Помимо палат для различных категорий пациентов, реанимационных залов, операционных с современным оборудованием, есть еще и экспресс-лаборатория, без которой невозможна адекватная реанимация.
Также в отделении реанимации и интенсивной терапии установлено современное оборудование экспертного класса, что позволяет переводить больных на самостоятельное дыхание, следить за показателями гомеостаза, от которого зависит реанимация. Врачи реанимации имеют все необходимое для того чтобы спасти пациента.
Болезнь Волкова
Болезнь Волкова(множественная деформирующая суставная хондродис-плазия) — врожденный порок развития суставного хряща, сопровождающийся избыточным разрастанием хрящевой ткани в полости сустава и вторичным гигантизмом одной или нескольких конечностей. Заболевание проявляется уже с рождения и приводит к деформации отдельных сегментов конечностей в виде неправильного их бокового роста, удлинения или укорочения. Типично также непомерное увеличение дистальных отделов конечностей (кистей, стоп). Тугоподвижность «раздутых» суставов переходит в хрящевой анкилоз в порочном положении. Кроме того, наблюдаются гиперостоз костей свода черепа, дисплазия зубов. Возможны изменения со стороны кожи: гиперкератоз, ангиоматоз, липоматоз. На рентгенограммах отмечаются уплощение эпифизов, появление в полости суставов обызвествленных хрящевых разрастаний, связанных с суставным хрящом. Эпифизарная ростковая пластинка не осси-фицируется в положенный срок. В костях черепа определяются массивные костные разрастания с четкими бугристыми контурами.
Действия сестринского персонала при отсутствии эффекта ухода
В случае отсутствия эффекта сестринский процесс начинают заново всё в той же последовательности. Оценка позволяет персоналу не только выяснить реакцию пациента на предоставленный уход, а также выявить сильные и слабые стороны своей профессиональной деятельности.
Оформление выписного эпикриза
При окончании времени пребывания пациента в стационаре, краткосрочные цели ухода часто уже достигнуты. При подготовке к выписке оформляют выписной эпикриз, пациента передают под наблюдение участковой медсестре, которая продолжит уход по решению долгосрочных целей, связанных с реабилитацией и профилактикой рецидивов. Эпикриз предусматривает отражение всего ухода, полученного пациентом в ЛПУ. В нём фиксируют: — проблемы, присутствующие у пациента на день поступления; — проблемы, появившиеся во время пребывания в отделении; — реакции пациента на предоставленный уход; — проблемы, оставшиеся при выписке; — мнение пациента о качестве оказанной помощи. Сестринский персонал, который продолжит уход за пациентом после выписки, вправе для скорейшей адаптации пациента к домашним условиям пересмотреть запланированные мероприятия. Образец заполнения эпикриза представлен в СИБ в конце главы. Правила оформления выписного эпикриза в карте сестринского наблюдения за пациенткой Кориковой Е.В. приведены в СИБ в конце раздела.
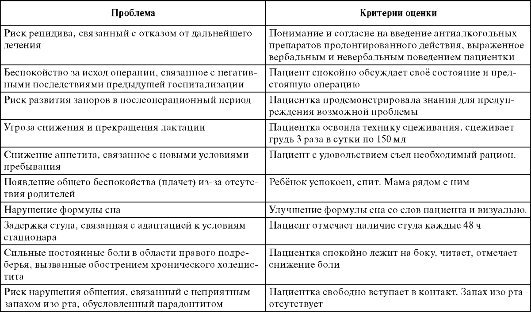
Таблица. Примеры проблем и критериев оценки достижения цели
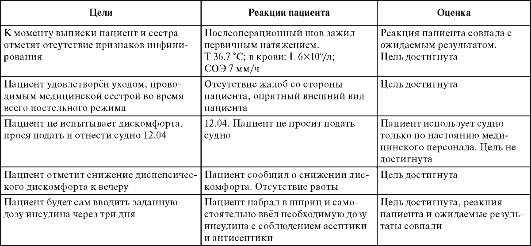
Таблица. Сравнение цели и реакции пациента на предоставленный уход
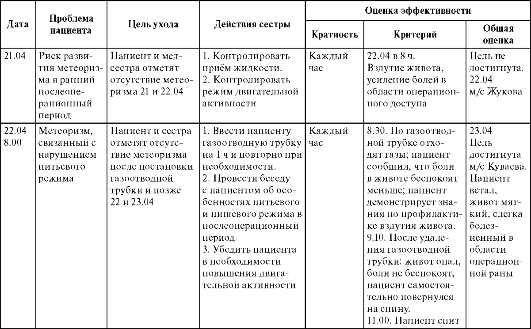
Таблица. Пример действий медсестры, если цель ухода не достигнута















