Травматический шок: причины, клиническая картина, неотложная помощь
Содержание:
- Оказание первой помощи
- 2.1.1. Этиология и патогенез гиповолемического шока (гш)
- Первая помощь и лечение
- Причины травматического шока
- Фазы и симптомы
- Степени развития травматического шока
- Классификация и степени
- Оказание неотложной помощи при шоках
- Диагностика геморрагического шока
- Клиническая картина
- Симптомы травматического шока
- Что делать при шоке?
- Что такое травматический шок
- Возможные последствия
Оказание первой помощи
Дальнейшее состояние человека после травматического шока и даже его будущая судьба находится в прямой зависимости от быстроты реакции окружающих.
Мероприятия по оказанию помощи:
- Срочно остановить кровотечение с помощью жгута, повязки или проведением тампонады раны. Главным мероприятием при травматическом шоке считается остановка кровотечения, а также устранение причин, спровоцировавших шоковое состояние.
- Обеспечить усиленный доступ воздуха в лёгкие пострадавшего, для чего освободить его от тесной одежды, уложить его так, чтобы исключить попадание инородных тел и жидкостей в дыхательные пути.
- Если на теле травмированного есть повреждения, способные осложнить течение шока, то следует провести мероприятия по закрытию ран с помощью повязки или воспользоваться средствами по транспортной иммобилизации при переломах.
- Завернуть пострадавшего в тёплые вещи, чтобы избежать переохлаждения, которое усиливает шоковое состояние. Особенно это касается детей и холодного времени года.
- Больному можно дать немного водки или коньяка, обильно поить водой с растворённой в ней солью и питьевой содой. Даже если человек не чувствует сильной боли, а это бывает при шоке, следует применить обезболивающие препараты, например, анальгин, максиган, баралгин.
- Экстренно вызвать скорую помощь или самим доставить больного в ближайшее медицинское учреждение, лучше, если оно будет многопрофильным стационаром с реанимационным отделением.
- Транспортировать на носилках в максимальном покое. При продолжающейся потере крови уложить человека с приподнятыми ногами и опущенным концом носилок в районе головы.
Если пострадавший в бессознательном состоянии или его мучает рвота, то следует уложить его набок.
В преодолении шокового состояния важно не оставлять пострадавшего без внимания, внушать ему уверенность в положительном исходе. Важно соблюсти при оказании неотложной помощи 5 основных правил:
Важно соблюсти при оказании неотложной помощи 5 основных правил:
- Снижение болевых ощущений;
- Наличие обильного питья для пострадавшего;
- Согревание больного;
- Обеспечение пострадавшему тишины и покоя;
- Срочная доставка в лечебное учреждение.
При травматическом шоке запрещено:
Оставлять пострадавшего без присмотра; Переносить пострадавшего без большой необходимости
Если без переноса не обойтись, то делать это необходимо осторожно, чтобы избежать нанесения дополнительных травм; В случае повреждения конечностей нельзя их вправлять самим, иначе можно спровоцировать повышение болевых ощущений и степени травматического шока; Не производить наложение шин на повреждённые конечности, не добившись уменьшения кровопотерь. Это может углубить шоковое состояние больного и даже стать причиной его смерти
2.1.1. Этиология и патогенез гиповолемического шока (гш)
Этот
шок развивается при обширной потере
жидкостей. Самая частая причина ГШ
— острая
кровопотеря в результате травмы или
внутреннего кровотечения (из пептической
язвы, варикозных узлов пищевода, аневризмы
аорты). Кровопотеря может быть очевидной
(например, при кровавом стуле) или
латентной (например, при внематочной
беременности).
Вместе с тем ГШ
может развиваться при больших потерях
не только крови, но и других жидкостей.
В этих случаях его симптомы появляются
не сразу, а через несколько часов и
сопровождаются сгущением крови.
Жидкость может теряться:
-
при массивных
термических и химических ожогах; -
при ее скоплении
в брюшной полости (перитонит). -
при профузных
поносах и неукротимой рвоте. -
с
мочой при сахарном и несахарном диабете,
недостаточности надпочечников, при
передозировке сильных диуретиков.
Помимо
абсолютной гиповолемии бывает
относительная, при котором в сосудах
может быть достаточно и даже много
крови, но в циркуляции принимает участие
меньшая ее часть, а большая
— депонируется
(секвестрируется) в капиллярном и
венозном русле. Такая ситуация
характерна для септического,
анафилактического и в какой-то мере
—
кардиогенного шока, придавая всем этим
вариантам шока определенное сходство
с гиповолемическим, в том числе
геморрагическим шоком.
Взрослый
человек легко справляется с потерей
10% общего
объема циркулирующей крови (ОЦК) с
помощью механизмов поддержания АД, к
которым, прежде всего, относится
вазоконстрикция под влиянием катехоламинов.
Если, однако, человек быстро теряет от
20 до
25%
циркулирующей крови, компенсаторные
механизмы обычно уже не срабатывают в
полной мере и развиваются симптомы
шока.
При
геморрагическом шоке наблюдают самые
яркие перестройки гемодинамики.
Сразу
после кровопотери включаются компенсаторные
механизмы, нацеленные на поддержание
АД:
1)
уменьшение сердечного выброса (СВ)
сопровождается повышением тонуса
артериол в связи с повышением
чувствительности периферических сосудов
к катехоламинам и другим вазоконстрикторам;
2)
перекрываются капилляры и кровь начинает
протекать по артериоло-венозным шунтам;
3)
ишемия
почек запускает секрецию ренина, а через
него
—
ренин-ангиотензин-альдостероновую
систему с задержкой натрия и воды и
увеличением ОЦК.
Периферическая
вазоконстрикция (или спазм артериол) с
одной стороны поддерживает АД, а другой
— затрудняет
перфузию тканей. В связи с этим, развивается
гипоксия в тканях, накапливаются
вещества, снижающие сосудистый тонус.
Это
— лактат,
аденозин и многие другие межуточные
продукты. Микрососуды, особенно обменные,
переполняются кровью. Это можно расценить
как компенсаторную реакцию организма
в ответ на гипоксию (для решения
кислородного голодания) в создавшейся
экстремальной ситуации. В результате
развивается венозный застой и много
жидкости уходит из активной циркуляции,
кровоток ослабевает. В этой фазе все
мышечные микрососуды теряют
чувствительность к вазоконстрикторам.
Дольше
всего поддерживается перфузия сердца
и мозга, но затем и она дает сбой.
Вазоконстрикция. компенсаторная по
сути, может послужить причиной ишемических
некрозов кишечника или пальцев
конечностей. В крови появляется фактор
депрессии миокарда, ослабляющий
сердечные сокращения.
Помимо
гипоксии, важную роль в падении
тонуса периферических сосудов при любой
форме шока играет эндотоксин грамнегативных
бактерий кишечника. Если бы нарушения
микроциркуляции были связаны только с
метаболическим ацидозом, то они
сравнительно легко устранялись после
выведения организма из гипоксии. Этого
однако не происходит, ибо кроме гипоксии
в паралитическом расширении микрососудов
участвует серия высокоактивных
«шокогенных» медиаторов лейкоцитов
и эндотелия микрососудов, образуемых
под влиянием эндотоксина (см. септический
шок).
Дело в том, что
любой шок сопровождается ишемией
толстого кишечника. В свою очередь
ишемия делает кишечную стенку проницаемой
для эндотоксина, который по системе
воротной вены поступает в печень. В
обычных условиях практически весь
эндотоксин оседает и нейтрализуется
в печеночной РЭС. В то же время при шоке
печень теряет способность захватывать
и обезвреживать эндотоксин. Последний,
минуя печень, просачивается в системную
циркуляцию, подключаясь к патогенезу
шока.
Первая помощь и лечение
Оказывая первую помощь пострадавшему, необходимо, в первую очередь, остановить кровотечение при помощи жгута или тугой повязки, которую можно сделать из подручных материалов. Также чтобы предотвратить риск возникновения травматического шока, необходимо провести обезболивание и иммобилизацию поврежденной конечности или другой части тела. Больного следует в самый короткий период доставить в больницу. Точная диагностика травматического шока возможна только квалифицированным специалистом.
В ходе лечения пациенту первым делом переливают солевые и коллоидные растворы. После определения группы крови и резуса фактора пострадавшего, к вышеуказанным растворам добавляют недостающую плазму и кровь.
Хирургическое вмешательство проводится только в том случае, когда возникает необходимость сохранить важные органы и предотвратить прогрессирование травматического шока. Также во время лечения пациенту могут быть назначены препараты, действие которых направлено на борьбу с кислородным голоданием головного мозга и для коррекции функциональности системы метаболизма.
Причины травматического шока
Еще относительно недавно даже медработники использовали термин «болевой шок». Его существование было связано с ошибочной теорией, согласно которой главным «спусковым крючком» заболевания была сильная боль. Были даже проведены исследования, якобы доказывающие правоту этой гипотезы.
Однако «болевая» теория не объясняла отсутствие шока у рожающих женщин (читательницы могут красочно рассказать об экстремальных болях при родах) или способность человека во время войны сражаться даже после тяжелого ранения. Поэтому на первое место была выдвинута теория гиповолемии. Согласно ей основной причиной развития травматического шока является острая массивная кровоплазмопотеря вследствие:
- переломов;
- обширных травм мягких тканей;
- ожогов;
- отморожений;
- разрывов внутренних органов и т. д.
При этом организм мобилизует абсолютно все свои силы для того, чтобы спасти главные органы — сердце, мозг, почки, легкие. В результате каскада нейрогуморальных реакций происходит сужение всех периферических сосудов и почти вся имеющаяся кровь направляется к этим органам. Это достигается в первую очередь путем выработки катехоламинов — адреналина и норадреналина, а также гормонов коры надпочечников.
Однако спасая «командиров», организм начинает терять «простых бойцов». Клетки периферических тканей (кожи, мышц, внутренних органов) испытывают кислородное голодание и переключаются на бескислородный тип обмена веществ, при котором в них накапливаются молочная кислота и прочие вредные продукты распада. Эти токсины отравляют организм, способствуя ухудшению метаболизма и усугубляя течение шока.

В отличие от геморрагического шока, при травматическом важную роль играет и болевой компонент. Из-за мощных сигналов, поступающих от нервных рецепторов, организм реагирует излишне остро, в результате чего травматический шок по своей тяжести опережает геморрагический.
Фазы и симптомы
Данный вид шока классифицируют по состоянию организма и симптомам. Это позволяет вовремя определить его стадию.
По клиническому течению
-
Эректильная. Фаза характеризуется повышенным кратковременным возбуждением, возникает сразу после получения травм. Сознание пострадавшего сохраняется, он активен в движениях и речевых высказываниях. Поступают жалобы на боль, пациент не может адекватно оценить тяжесть своего состояния.
Во взгляде видно беспокойство, кожные покровы и слизистая имеют слабо бледный оттенок. Рефлексы кожи и сухожилий могут усиливаться. В пульсе нет видимых изменений, иногда ритм замедляется и ощущается отчётливее. Артериальное давление сохранено в пределах нормы или незначительно повышается.
-
Торпидная. Быстрое развитие травматической фазы говорит об ослаблении или прекращении некоторых функций в организме. Систолический и диастолический показатели имеют большой разрыв, пульс слабеет и учащается вместе с дыханием.
Температура тела становится ниже 36 градусов, кожные покровы приобретают выраженный бледно-серый оттенок. Пострадавшего пробивает холодный и липкий пот. Болевой порог исчезает. При сохранении сознания больной испытывает полную апатию к окружающему миру.
Всего существует 4 степени развития травматического шокового состояния. Отсутствие первой медицинской помощи при травматическом шоке на первых двух стадиях максимально снижает шансы пострадавшего на выживаемость. Последняя стадия характеризуется обморочным состоянием, даже при малейшей положительной динамике вероятность смертельного исхода остаётся высокой.
Степени развития травматического шока
Симптомы торпоидной стадии могут иметь разную интенсивность и тяжесть, в зависимости от этого различают степени развития болевого шока.
1 степень
Удовлетворительное состояние, ясное сознание, больной четко понимает происходящее и отвечает на вопросы. Гемодинамические показатели стабильны. Возможно слегка учащенное дыхание и пульс. Возникает часто при переломах крупных костей. Легкий травматический шок имеет благоприятный прогноз развития. Больному следует оказать помощь в соответствии с полученной травмой, дать анальгетики и доставить на лечение в стационар.
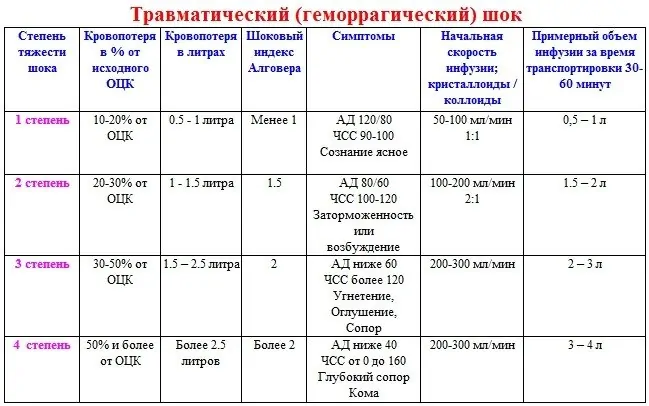
2 степень
Отмечается заторможенностью пациента, он может долго отвечать на заданный вопрос и не сразу понимает, когда к нему обращаются. Кожные покровы бледные, конечности могут приобрести синюшный оттенок. Артериальное давление снижено, пульс частый, но слабый. Отсутствие должной помощи может спровоцировать развитие следующей степени шока.
3 степень
Пациент без сознания или в состояние сопора, реакция на раздражители практически отсутствует, бледность кожных покровов. Резкий спад артериального давления, пульс частый, но слабо-пальпируемый даже на крупных сосудах. Прогноз при данном состоянии малоблагоприятный, особенно если проводимые процедуры не несут положительной динамики.
4 степень
Обморочное состояние, отсутствие пульса, крайне низкое артериальное давление или его отсутствие. Процент выживаемости при таком состояние минимален.
Классификация и степени
В зависимости от причины возникновения травмы виды травматического шока классифицируются как:
- Хирургический;
- Эндотоксиновый;
- Шок, полученный в результате ожога;
- Шок, ставший следствием раздробления;
- Шок от воздействия ударной волны;
- Шок, полученный при наложении жгута.
По классификации В.К. Кулагина есть такие виды травматического шока:
- Операционный;
- Раневой (появляется в результате механического воздействия, бывает висцеральным, церебральным, пульмональным, возникает при множественных травмах, резком сдавливании мягких тканей);
- Смешанный травматический;
- Геморрагический (развивается вследствие кровотечений любого характера).
Независимо от причин возникновения шок проходит две фазы — эриктильную (возбуждение) и торпидную (торможение).
- Эриктильная.
Эта фаза возникает в момент травматического воздействия на человека при одномоментно резком возбуждении нервной системы, проявляющемся в возбуждении, беспокойстве, страхе.
Пострадавший сохраняет сознание, но недооценивает сложности своего положения. Он может адекватно отвечать на вопросы, но имеет нарушенную ориентацию в пространстве и во времени.
Характеризуется фаза бледным покровом кожи человека, учащённым дыханием, выраженной тахикардией.
Мобилизационный стресс в этой фазе имеет разную длительность, шок может продолжаться от нескольких минут до часов. Причем при тяжёлой травме он иногда не проявляется никаким образом.
А слишком короткая эриктильная фаза часто предшествует более тяжёлому течению шока в дальнейшем.
- Торпидная фаза.
Сопровождается некой заторможенностью за счёт угнетения деятельности основных органов (нервная система, сердце, почки, лёгкие, печень).
Возрастает недостаточность кровообращения. Пострадавший приобретает бледный вид. Его кожа имеет серый оттенок, иногда мраморный рисунок, свидетельствующий о плохом кровенаполнении, застое в сосудах, он покрывается холодным потом.
Конечности в торпидной фазе становятся холодными, а дыхание учащённым, поверхностным.
Торпидная фаза характеризуется 4-мя степенями, которые обозначают тяжесть состояния.
- Первая степень.
Считается лёгкой. При этом состоянии пострадавший имеет ясное сознание, бледную кожу, одышку, небольшую заторможенность, биение пульса доходит до 100 уд./мин., давление в артериях составляет 90-100 мм рт. ст.
- Вторая степень.
Это шок средней тяжести. Для него характерны снижение давления до 80 мм рт. ст., пульс доходит до 140 уд./мин. Человек имеет сильно выраженную заторможенность, вялость, поверхностное дыхание.
- Третья степень.
Крайне тяжёлое состояние человека в шоке, который находится в спутанном сознании или совсем утратил его.
Кожа становится землисто-серого цвета, а кончики пальцев, нос и губы — синюшными. Пульс становится нитевидным и учащается до 160 уд./мин. Человек покрыт липким потом.
- Четвёртая степень.
Пострадавший пребывает в агонии. Шок этой степени характеризуется полным отсутствием пульса и сознания.
Пульс едва прощупывается или совсем неощутим. Кожные покровы имеют серый цвет, а губы приобретают синюшный оттенок, не реагирует на боль.
Прогноз чаще всего неблагоприятный. Давление становится меньше 50 мм рт. ст.
Оказание неотложной помощи при шоках
Важно помнить, что шоковое состояние опасно для здоровья и жизни пострадавшего. При подозрениях на развитие этой реакции стоит вызывать бригаду врачей
Неотложная помощь при шоке требуется, если у пациента отмечается:
- холодный пот;
- бледность кожных покровов;
- заторможенность или перевозбуждение;
- тусклый взгляд;
- слабый пульс;
- нарушение дыхания (форсированное/ поверхностное).
Чтобы состояние пострадавшего не ухудшилось, запрещается прием лекарств во время оказания первой доврачебной помощи. Правило касается любых обезболивающих средств, сердечных препаратов. В противном случае врачам будет сложно оценить состояние пациента, поставить диагноз. Кроме того, запрещено давать пострадавшему питье, если:
- он получил черепно-мозговую травму;
- у него повреждена область живота;
- отмечаются боли в сердце;
- есть подозрения на внутреннее кровотечение.
Доврачебные противошоковые меры
В медицине есть понятие «золотого часа», когда нужно успеть оказать первую помощь пострадавшему.
Своевременное принятие мер при шоке – это залог сохранения жизни больного.
Алгоритм оказания первой помощи (до приезда скорой):
- Прекращение действия травмирующего агента.
- Остановка кровотечения.
- Пострадавшему нужно придать удобное положение, препятствующее дополнительному травматизму или облегчающего состояние больного.
- Освобождение от сковывающей одежды.
- Перевязка ран стерильными бинтами.
- Обезболивание (при необходимости).
- Улучшение деятельности сердца, легких.
Первая помощь при травматическом шоке
Основной мерой в этом случае является быстрое устранение причин, спровоцировавших повреждения. Неотложная помощь при травматическом шоке включает:
- Расположение пострадавшего на ровной поверхности, обездвиживание (кроме случаев, когда есть подозрения на перелом шейного отдела позвоночника).
- Очищение верхних дыхательных путей от загрязнений с помощью чистой ткани и освобождение их проходимости.
- Устранение западания языка.
- Определение пульса (на артериях рук, висков или шеи).
- Восстановление сердечной и дыхательной деятельности (при необходимости). Для этого делают непрямой массаж сердца, искусственное дыхание.
- Остановка кровотечения путем наложения тугих повязок.
- Закрытие открытых ран стерильными повязками.
- Фиксация сломанных конечностей с помощью подручных средств (зонтов, палок, досок).
При анафилактическом
В этом случае первую помощь оказывают с учетом типа аллергена. Если шок спровоцировало лекарство, то сразу прекращают его введение в организм. В случае укуса змеи или насекомого удаляется жало с ядом. Алгоритм первой помощи пострадавшему:
- Расположение пациента на ровной поверхности.
- Поднятие нижних конечностей над уровнем головы с помощью валиков или одеяла.
- Обеспечение притока свежего воздуха в помещение.
- Наложение ледяного компресса на место инъекции или укуса.
- Прощупывание пульса.
- Восстановление сердечной и дыхательной функции (при необходимости).
- Введение 0,5 мл 0,1% раствора адреналина подкожно (или внутримышечно 1 мл Дексаметазона).
- Согревание больного с помощью грелок (прикладываются к конечностям) или одеяла.
При геморрагическом
Такое состояние опасно для жизни пациента. Первая помощь в случае развития геморрагического шока включает:
- Наложение тугих кровоостанавливающих повязок.
- Обильное питье (если нет противопоказаний).
- Восстановление нужного объема крови в организме (внутривенное вливание/инфузия).
- Контроль артериального давления АД, частоты сердечных сокращений (ЧСС).
- Установка катетера для внутривенного введения препаратов.
- Искусственная вентиляция легких, кислородные маски (по показаниям).
- Обезболивание с помощью медикаментозных препаратов.
При кардиогенном
Частым состоянием после сердечных приступов является кардиогенный шок. Алгоритм оказания первой помощи в этом случае:
- Улучшение притока крови к головному мозгу за счет поднятия нижних конечностей выше уровня головы.
- Обеспечение полного покоя пострадавшему.
- Освобождение от сковывающей одежды.
- Обеспечение притока свежего воздуха в помещение.
- Сердечно-легочная реанимация в случае потери сознания. Проводится только при наличии нужных навыков.
- Внутривенное введение физраствора, Реополиглюкина, глюкозы.
- Постановка катетера в локтевую вену для введения препаратов.
- Контроль пульса, АД, ЧСС, состояния зрачков, слизистых оболочек, кожи, дыхания, часового диуреза.
- Отслеживание состояния кожи и слизистых оболочек, дыхания.
Диагностика геморрагического шока
Основой диагностики на наличие ГШ является определение величины потери крови и обнаружение кровотечения со степенью его интенсивности. Помощь в этом случае составляют следующие мероприятия:
- уточнение объема безвозвратно потерянной крови для сравнения ее с расчетным ОЦК и размерами инфузионной терапии;
- определение состояния кожных покровов – температуры, цвета, характера наполнения периферических и центральных сосудов;
- слежение за изменением основных показателей, таких как артериальное давление, частота сердечных сокращений и дыхания, степень насыщения крови кислородом;
- наблюдение за минутным и часовым диурезом, т.е. мочеиспусканием;
- расчет шокового индекса;
- рентгенологическая оценка органов кровообращения и дыхания;
- измерение концентрации гемоглобина и сравнение его с показателем гематокрита для исключения анемии;
- эхокардиография;
- изучение биохимического состава крови.
Определение величины кровопотери
Главным критерием диагностики ГШ является определение объема кровопотери. По теряющему сознание человеку сложно точно сказать, сколько крови ушло. Для определения этого количества используются специальные методы из двух групп:
- Непрямые. Эти способы основаны на визуальной оценке состояния больного посредством изучения пульса, цвета кожи, артериального давления, дыхания.
- Прямые. Заключаются в определенных действия, таких как взвешивание салфеток, пропитанных кровью, или самого больного.
Основным показателем непрямых методов определения объема потерянной крови является шоковый индекс. Его значение можно определить по признакам, наблюдающимся у пациента. После этого конкретную величину шокового индекса соотносят с примерным объемом потерянной крови, которому он соответствует. Этот способ можно использовать на догоспитальном этапе. В стационарных же условиях пациента срочно подвергают лабораторным исследованиям, взяв у него кровь на анализ.
Клиническая картина
Для геморрагического шока характерны следующие симптомы и признаки:
- общая слабость;
- приступы тошноты с сухостью во рту;
- головокружения, потемнение в глазах, потеря сознания;
- побледнение кожи до серого оттенка;
- уменьшение температуры конечностей;
- холодный пот;
- снижение образования нормального количества мочи;
- развитие острой почечной недостаточности;
- нарастание отдышки, нарушение ритма дыхания;
- возникновение устойчивого эмоционального возбуждения;
- синюшность стоп, кистей, ушных раковин, губ и кончика носа;
- нарастание общей отёчности.
В целом, клиника проявлений геморрагического шока у человека зависит не только от скорости кровопотери, но и от уровня индивидуальных компенсаторных механизмов, которые напрямую зависят от возраста, конституционного сложения, сопутствующих усугубляющих факторов, например, заболеваний сердца и лёгких.
Симптомы травматического шока
В течении данной патологии выделяют две стадии: эректильную и торпидную.
Эректильная стадия у многих пострадавших длится несколько минут, а иногда и менее. Сильная боль и страх приводят их в сильное возбуждение, человек может кричать, стонать, плакать, может стать агрессивным и сопротивляться помощи. У пострадавших отмечается неестественная бледность кожных покровов, холодный липкий пот, учащенное дыхание и сердцебиение. Чем активнее и неадекватнее поведение человека во время эректильной стадии травматического шока, тем тяжелее будет протекать торпидная.
Торпидная стадия обычно наступает очень быстро. Больные перестают кричать, активно двигаться, наступает заторможенность или потеря сознания. Это вовсе не означает, что они перестают ощущать боль, просто у организма больше нет сил сигнализировать о ней
Именно поэтому даже если больной находится без сознания, все манипуляции необходимо выполнять крайне осторожно.
У больных может появиться озноб, кожные покровы еще больше бледнеют, наблюдается цианоз (синюшность) губ и слизистых оболочек. Артериальное давление у пострадавшего снижается, пульс слабый, иногда еле прощупывается, и при этом учащен. В дальнейшем развиваются нарушения работы внутренних органов: почечная недостаточность (уменьшение выделения мочи или ее отсутствие), легочная, печеночная, сердечная недостаточность и др.
Степени тяжести болевого шока
В зависимости от тяжести симптомов выделяют 4 степени тяжести торпидной стадии шока. Классификация основывается на состоянии гемодинамики больного и необходима для определения лечебной тактики и прогноза.
I степень шока (легкая)
Состояние больного удовлетворительное, сознание ясное, не заторможенное, он четко понимает обращенную к нему речь и адекватно отвечает на вопросы. Показатели гемодинамики стабильны: артериальное давление не опускается ниже 100 мм рт. ст., пульс хорошо прощупывается, ритмичный, частота не превышает 100 ударов в минуту. Дыхание ровное, немного учащенное, до 22 раз в минуту. Легкий травматический шок часто сопровождает переломы крупных костей без повреждения крупных кровеносных сосудов. Прогноз в таких случаях обычно благоприятный, пострадавшему необходима иммобилизация поврежденной конечности, обезболивание (часто с применением наркотических анальгетиков) и инфузионная терапия, подбираемая врачом.
II степень шока (средняя)
У пациента наблюдается угнетение сознания, он может быть заторможен, не сразу понимает обращенную к нему речь. Для того чтобы получить ответ, нужно несколько раз задать один и тот же вопрос. Наблюдается бледность кожных покровов и акроцианоз (синюшность конечностей). Гемодинамика серьезно нарушена, артериальное давление не поднимается выше 80-90 мм рт. ст., пульс слабый, его частота превышает 110-120 уд. в минуту. Дыхание учащенное, поверхностное. Прогноз для пострадавшего очень серьезный, при отсутствии необходимой помощи может развиться следующая стадия шока.
III степень шока (тяжелая)
Пострадавший находится в сопоре или без сознания, на раздражители практически не реагирует, кожные покровы бледные, холодные. Артериальное давление падает ниже 75 мм рт. ст., пульс с трудом определяется только на крупных артериях, частота ударов более 130 ударов в минуту. Прогноз в данной ситуации неблагоприятный, особенно когда на фоне проводимой терапии и при отсутствии кровотечения не удается поднять артериальное давление.
IV степень шока (терминальная)
Больной без сознания, давление ниже 50 мм рт. ст. или не определяется вообще, пульс не нащупывается. Пострадавшие, у которых диагностирована эта стадия травматического шока, выживают крайне редко.
Что делать при шоке?
Главное правило оказания неотложной помощи при шоках – все действия нужно совершить в течение первого часа после того, как человеку стало плохо. В этом случае риск развития осложнений сводится к минимуму. Самые тяжелые ситуации относятся к сердечным приступам, травмам и обильной потере крови. При этом необходимо не только вывести пострадавшего из шока, но и принять меры для улучшения самочувствия.
В первую очередь требуется вызвать скорую, а затем приступать к реанимационным действиям:
- если ухудшение самочувствия вызвано каким-либо поражающим фактором, прекратите его воздействие. При кровотечении – остановите;
-
помогите пациенту занять удобное положение. Лучше всего, если ноги будут выше уровня сердца, чтобы мозг не столкнулся с кислородным голоданием;
- обеспечьте доступ свежего воздуха в помещение. Избавьте человека от давящей одежды или украшений;
-
при необходимости используйте одеяло, чтобы согреть пострадавшего;
- не кладите больного на спину, если он пребывает в обмороке. В этой ситуации поместите его набок;
- если есть раны – перевяжите их, а также попытайтесь остановить кровотечение до приезда врачей;
-
в случае остановки дыхания, отсутствия сердцебиения, приступайте к реанимационным действиям. Для этого используют сердечно-легочную реанимацию.
Запрещено давать пострадавшему какие-либо медицинские препараты. Это относится и к обезболивающим средствам. Их применение исказит результаты обследования и не позволит поставить точный диагноз. Не давайте пациенту пить, если шок вызван черепно-мозговой травмой, если есть повреждения брюшной полости или подозрение на внутренние поражения и кровоизлияния.
Что такое травматический шок
Многих людей интересует вопрос: что такое болевой шок и можно ли от него умереть? Согласно патогенезу, он представляет собой высочайшее потрясение, синдром или патологическое состояние, угрожающее жизни человека. Его могут спровоцировать тяжелые травмы. Состояние часто сопровождается сильным кровотечением. Нередко последствия от повреждений могут возникнуть спустя некоторое время — тогда говорят о том, что наступил посттравматический шок. В любом случае, это явление представляет угрозу для жизни человека и требует немедленных восстановительных мер.
Травматический шок — классификация
В зависимости от причин развития травматического состояния, существуют его разные классификации. Как правило, болевой синдром может возникать в результате:
- наложения жгута;
- хирургического вмешательства;
- ожогов;
- эндотоксиновой агрессии;
- раздробления костей;
- воздействия воздушной ударной волны.
Также широко применяется классификация травматического шока по Кулагину, согласно которой есть следующие его виды:
- операционный;
- турникетный;
- раневой. Возникает из-за механической травмы (в зависимости от места повреждения, делится на церебральный, пульмональный, висцеральный);
- геморрагический (развивается при наружных и внутренних кровотечениях);
- гемолитический;
- смешанный.
Фазы травматического шока
Выделяют две фазы (стадии травматического шока), которые характеризуются различными признаками:
- Эректильная (возбуждение). Пострадавший на данном этапе находится в тревожном состоянии, он может метаться, плакать. Испытывая сильные болевые ощущения, пациент сигнализирует об этом всеми способами: мимикой, криком, жестами. При этом человек может быть агрессивным.
- Торпидная (торможение). Пострадавший в этой фазе становится депрессивным, апатичным, вялым, испытывает сонливость. Хотя болевой синдром не проходит, он уже перестает о нем сигнализировать. Начинает снижаться артериальное давление, учащается сердцебиение.
Возможные последствия
Точно сказать о развитии конкретных последствий после значительной кровопотери сложно. Они зависят от массивности кровотечения, количества потерянного ОЦК и физиологии самого пациента. У кого-то происходит нарушение работы нейронной системы, у других отмечается только слабость, хотя есть и случаи с мгновенной потерей сознания. Из возможных последствий выделяются:
- Почечная недостаточность, повреждение слизистой легких или частичная атрофия головного мозга. Такие последствия могут возникать даже при своевременно проведенной инфузионной терапии.
- После сильного шока 2-4 стадии в большинстве случаев необходима длительная реабилитация с восстановлением нормального функционирования мозга, почек, легких и печени. Выработка новой крови занимает 2-4 дня.
- При послеродовом шоке возможна потеря репродуктивной функции вследствие удаления маточных труб или матки.